-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
- Kariéra
Změny tělesné hmotnosti a stravovacích zvyklostí obézních pacientů po tubulizaci žaludku – pilotní studie
Changes in body weight and eating habits of obese patients after sleeve gastrectomy – a pilot study
Introduction:
Experience from the past twenty years shows that surgical treatment is the most effective treatment for severe obesity. Changes in patients’ behaviour are some of the most striking effects of bariatric surgery.Design:
The aim of this study was to assess the influence of sleeve gastrectomy on the body weight and eating habits of patients 3 and 6 months after surgery.Methods:
A cohort of 44 patients (35 women and 9 men) underwent body weight, height, waist and hip, body fat (Dual X-ray Absorptiometry – DXA) measurement, and their BMI was calculated. Dietary habits were assessed by a questionnaire filled in by 19 persons (15 women and 4 men). A frequency questionnaire was used. The consumption frequency of selected food groups was measured, as well.Results:
Six months after surgery, an average weight reduction of 27.3 kg (p < 0.001) was found. BMI decreased by 9.7 kg/m² (p < 0.001), and body fat decreased by 17.6 kg (p < 0.001). Patients reported reduced appetite (p < 0.001), greater regularity of meals (p < 0.001), more servings per day (p = 0.003) and paid more attention to diet than before surgery (p = 0.018). They eat less fatty meat, sausages with high fat and white bread, while they eat more fish (p = 0.008 to 0.049).Conclusion:
Sleeve gastrectomy and follow-up by a nutritional therapist led to an improvement in the eating habits of some patients six months after surgery. For a further assessment of the effectiveness of the treatment, the group of patients will be followed up for two years.Key words:
bariatric surgery, gastrectomy – Dual X-Ray – ghrelin – Body mass index – dietary habits
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE „uniform requirements“ for biomedical papers.Submitted:
21. 8. 2012Accepted:
24. 9. 2012
Autoři: V. Zavadilová 1; M. Bužga 1
; A. Chroboková 1; R. Végh 1; P. Holéczy 2,3
Působiště autorů: Ústav fyziologie, LF Ostravská unierzita v Ostravě 1; Katedra chirurgických oborů, LF Ostravská unierzita v Ostravě 2; Chirurgické oddělení, Vítkovická nemocnice, a. s., Ostrava 3
Vyšlo v časopise: Gastroent Hepatol 2012; 66(6): 444-449
Kategorie: Klinická a experimentální gastroenterologie: původní práce
Souhrn
Úvod:
Zkušenosti posledních dvaceti let ukazují, že nejefektivnějším způsobem léčby vysokých stupňů obezity je léčba chirurgická. Jedním z nejvýraznějších efektů bariatrické léčby je změna jídelního chování pacientů.Cíl:
Cílem této práce bylo posouzení vlivu tubulizace žaludku na tělesnou hmotnost a na stravovací zvyklosti pacientů tři a šest měsíců po operaci.Metody:
Soubor tvořilo 44 osob (35 žen a 9 mužů). Byla měřena tělesná hmotnost, výška, obvod pasu a boků a vypočítán BMI, množství tělesného tuku (duální rentgenová absorpciometrie – DXA). Stravovací zvyklosti byly zjišťovány dotazníkovou metodou. U 19 osob (15 žen a 4 mužů) byla pomocí frekvenčního dotazníku sledována četnost konzumace vybraných skupin potravin.Výsledky:
Půl roku po operaci došlo u vyšetřovaných ke snížení hmotnosti v průměru o 27,3 kg (p < 0,001). BMI se snížilo o 9,7 kg/m² (p < 0,001), množství tělesného tuku pokleslo o 17,6 kg (p < 0,001). Pacienti uvádějí snížení chuti k jídlu (p < 0,001), větší pravidelnost stravy (p < 0,001), více porcí jídel za den (p = 0,003) a věnují složení stravy větší pozornost než před operací (p = 0,018). Konzumují méně tučného masa, uzenin s vyšším obsahem tuku, bílého pečiva a více ryb (p = 0,008–0,049).Závěr:
Vlivem tubulizace žaludku a následné péče nutričního terapeuta došlo v průběhu půl roku po operaci ke zlepšení některých stravovacích zvyklostí pacientů. Pro další posouzení účinnosti léčby budou vyšetřované osoby dále sledovány po dobu dvou let.Klíčová slova:
tubulizace žaludku – DXA – ghrelin – BMI – stravovací zvyklosti
Prevalence obezity v posledních desetiletích výrazně stoupá. Analýzy IASO//IOTF (International Association for the Study of Obesity / International Obesity Task Force) a WHO (2010) uvádějí, že na světě má přibližně jedna miliarda dospělých jedinců nadváhu a dalších 475 milionů je obézních. Dle výzkumu agentury STEM/MARK prováděného v letech 2008–2009 mělo v České republice nadváhu 41 % mužů a 28 % žen, obézních bylo 23 % mužů a 22 % žen [1].
Obezita zhoršuje zdravotní stav a kvalitu života obézního jedince. Je prokázáno, že zvyšuje riziko výskytu řady kardiovaskulárních, metabolických a nádorových onemocnění. Dalšími komplikacemi souvisejícími s obezitou jsou degenerativní onemocnění pohybového aparátu a psychické poruchy počínající sebepodceňováním a končící klinicky vyjádřeným depresivním syndromem [2].
Od konce 90. let 20. století se ukazuje, že nejefektivnějším způsobem léčby obezity je léčba chirurgická. Bylo potvrzeno v mnoha studiích, že chirurgická léčba vede k efektivnímu a dlouhodobému snížení hmotnosti a je jedinou účinnou možností léčby těžké obezity [3]. Chirurgická léčba bývá dlouhodobě úspěšná u více než 80 % pacientů na rozdíl od konzervativní léčby, která u více než 80 % vysoce obézních dlouhodobě selhává [4]. Existuje významná korelace mezi velikostí ztráty hmotnosti a zlepšením metabolických rizikových faktorů a kvality života [3]. Sleeve resekce žaludku (tubulizace žaludku – LSG) patří mezi restrikční bariatrické výkony. Jejím principem je zmenšení objemu žaludku, které vede k dřívějšímu navození pocitu sytosti. Dalším mechanizmem uplatňujícím se při hubnutí je snížení chuti k jídlu ovlivněním produkce hormonu ghrelinu [5–7]. Tento hormon je produkován zejména buňkami žaludečního fundu, jehož značná část bývá při operaci odstraněna. Krátkodobé studie potvrzují bezpečnost a účinnost této restrikční operace, ale dlouhodobé zkušenosti (> 5 let) jsou zatím omezené [4,8,9].
Cílem této práce bylo posouzení vlivu tubulizace žaludku na tělesnou hmotnost a stravovací zvyklosti pacientů tři a šest měsíců po operaci.
Metodika
Zkoumaný soubor tvořilo celkem 44 osob (35 žen a 9 mužů) ve věku 28–68 let. Tyto osoby byly zařazeny do prospektivní klinické studie sledující metabolickou odezvu tukové a kostní tkáně na redukci hmotnosti po laparoskopické tubulizaci žaludku. Studie byla schválena etickou komisí Lékařské fakulty Ostravské univerzity v Ostravě. Jednalo se o pacienty dvou bariatrických center Ostravských nemocnic (Centrum péče o zažívací trakt Vítkovické nemocnice v Ostravě a Chirurgické kliniky Fakultní nemocnice Ostrava). Výběr k chirurgické léčbě obezity byl proveden v souladu s doporučeními IFSO [4], tedy u osob s BMI ≥ 40 kg/m² nebo u osob s BMI ≥ 35 kg/m² s přidruženými komorbiditami. Vylučovacími kritérii pro zařazení do studie byly onemocnění štítné žlázy, choroby zažívacího systému spojené s poruchami střevní resorpce a poruchy ledvinných funkcí.
V rámci vstupního vyšetření bylo provedeno základní antropometrické vyšetření podle metodiky ČS EN ISO 7250. Byla měřena tělesná hmotnost, výška, obvod pasu a boků a vypočítán BMI. Tělesné složení bylo zjišťováno pomocí duální rentgenové absorpciometrie (DXA, přístroj Hologic Discovery W). Všechna vyšetření proběhla během jedné návštěvy v Osteodenzitometrické laboratoři. Stravovací zvyklosti byly zjišťovány dotazníkovou metodou. Otázky byly zaměřeny na zjištění chuti k jídlu a četnost konzumace jídel a nápojů během dne. U 19 osob (15 žen a 4 muži) byla pomocí frekvenčního dotazníku sledována četnost konzumace vybraných skupin potravin a nápojů (např. zelenina, ovoce, pečivo, maso, uzeniny, sladkosti apod.). Frekvenční dotazník obsahoval celkem 23 položek. Pacienti uváděli, jak často konzumují definovaná množství potravin a nápojů. Možností volby byly frekvence příjmu několikrát za den až po výjimečně či vůbec.
Kontrolní vyšetření byla provedena tři a šest měsíců po operaci ve stejném rozsahu jako vstupní vyšetření. Pro hodnocení výsledků antropometrického vyšetření a metod měření tělesného složení byl použit párový t-test. Pro hodnocení změn ve stravování byl použit Chí-kvadrát test. Změny v příjmu jednotlivých skupin potravin byly porovnány pomocí Wilcoxonova párového testu pro ordinální data. Statistické testy byly hodnoceny na hladině významnosti 5 %. Pro statistické zpracování byl použit program Stata v. 10.
Výsledky
Antropometrické parametry
Průměrný věk sledovaného souboru byl 42,5 ± 10,3 let. Před operací byla průměrná hmotnost vyšetřovaných 122,1 ± 20,6 kg, BMI 43,0 ± 4,0 kg/m², obvod pasu 116,9 ± 13,3 cm a obvod boků 135,6 ± 12,5 cm. Množství tělesného tuku bylo 57,7 ± 10,5 kg, tj. 47,8 ± 4,6 % tělesné hmotnosti. Aktivní tukuprostá hmota (ATH) činila 60,5 ± 12,4 kg. (tab. 1). Během šesti měsíců po operaci došlo u sledovaného souboru ke snížení hmotnosti v průměru o 27,3 kg. BMI se snížilo o 9,7 kg/m², množství tělesného tuku pokleslo o 17,6 kg a aktivní tělesná hmota se snížila o 8,4 kg. Obvod pasu se zmenšil o 17,6 cm a obvod boků o 18,6 cm. Všechny tyto změny byly statisticky významné (p < 0,001). Změny sledovaných parametrů po třech a šesti měsících jsou uvedeny v tab. 2.
Tab. 1. Charakteristika souboru. Tab. 1. Characteristics of the cohort. 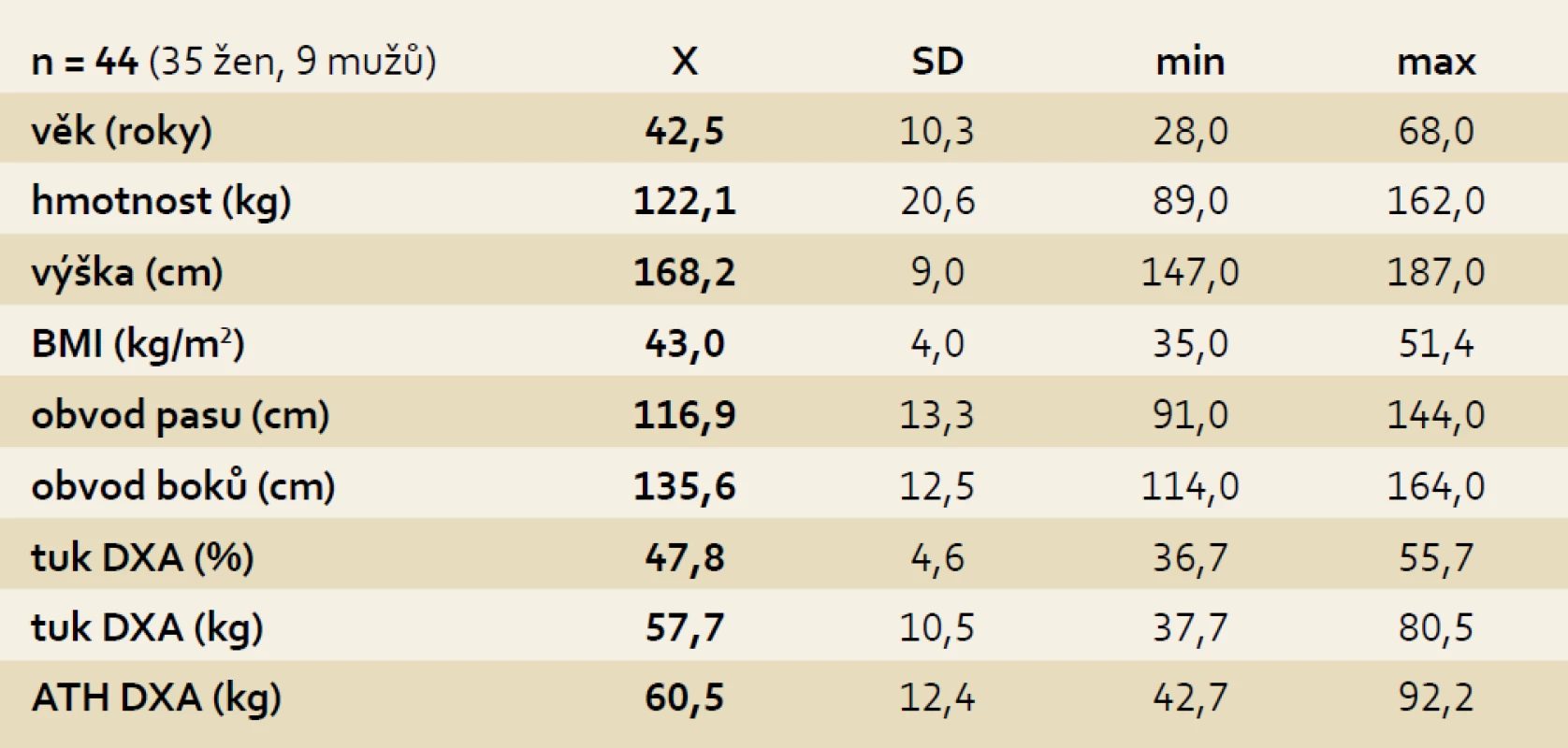
DXA – duální rentgenová absorpciometrie; ATH – aktivní tukuprostá hmota. Tab. 2. Změny antropometrických parametrů tři a šest měsíců po operaci. Tab. 2. Changes in anthropometric parameters three and six months after surgery. 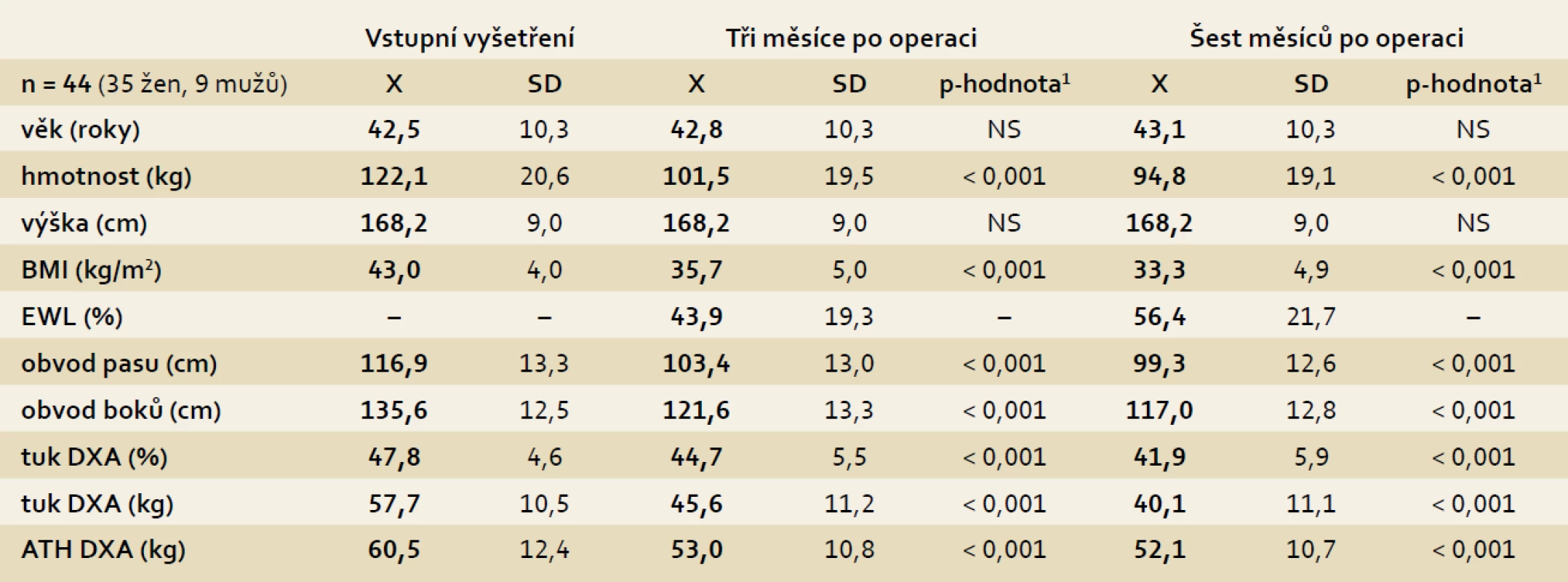
1párový t-test (hl. v. 5 %). EWL (Excess Weight Loss) – ztráta nadměrné tělesné hmotnosti; DXA – duální rentgenová absorpciometrie; ATH – aktivní tukuprostá hmota. Stravovací zvyklosti
Pravidelnost stravování se po operaci zvýšila. Počet probandů ve studii, kteří uváděli pravidelné stravování, byl tři měsíce po operaci 37 (p < 0,001) a půl roku po operaci 39 osob (p < 0,001) oproti původním 20 jedincům při vstupním vyšetření. Osoby zařazené do studie začaly jíst častěji během dne. Počet osob, které uváděly příjem stravy více než čtyřikrát za den, se zvýšil z 55 % na 89 % po třech i šesti měsících od operace (p = 0,003). Změny týkající se složení jednotlivých denních jídel nebyly statisticky významné kromě přesnídávek a svačin (p = 0,017). Před operací uvádělo 12 osob (27 %), že nejí mezi hlavními jídly. Po operaci pouze jedna osoba uvádí, že nesvačí. 70,5 % osob svačí pečivo, mléčné výrobky apod., 27 % vyšetřovaných dává přednost jen ovoci a zelenině.
Po operaci došlo u sledovaných osob ke snížení chuti k jídlu. Při vstupním vyšetření uváděly sníženou chuť k jídlu pouze 2 osoby, 28 osob uvádělo normální chuť k jídlu a 14 osob zvýšenou chuť k jídlu. Tři měsíce po operaci uvádí 20 osob (45 %) sníženou chuť k jídlu a 24 osob normální chuť k jídlu (p < 0,001). Půl roku po operaci jsou výsledky podobné. 18 osob uvádí sníženou chuť k jídlu, 25 osob má normální chuť k jídlu a 1 osoba uvádí zvýšenou chuť k jídlu (p < 0,001).
Po operaci také více vyšetřovaných uvádí, že věnuje pozornost složení konzumované stravy (p = 0,018). 48 % vyšetřovaných uvádělo před operací, že sleduje složení stravy. Po operaci 73 % osob dává přednost stravě s nižším obsahem tuku, konzumuje méně živočišných tuků a dbá na příjem ovoce a zeleniny.
Pitný režim
Nebyl zjištěn statisticky významný rozdíl v množství (p = 0,839) a druhu konzumovaných nápojů (p = 0,705) před operací a při kontrolách po operaci. Většina vyšetřovaných (80 %) uvádí, že za den vypije 1–2 l nebo 2–3 l nápojů. 89 % osob uvádí, že nejčastěji konzumuje neslazené nápoje (voda, minerální voda a čaj).
Frekvence příjmu vybraných potravin
Frekvence příjmu vybraných potravin a nápojů byla sledována u 19 osob ze souboru. Tři měsíce po operaci došlo ke statisticky významnému snížení konzumace tučného masa (p = 0,005), uzenin s vyšším obsahem tuku (p = 0,006), těstovin (p = 0,027), rýže (p = 0,041), bílého pečiva (p = 0,022), piva (p = 0,046) a destilátů (p = 0,026).
Dále byla zjištěna také nižší konzumace libového masa, rostlinných i živočišných tuků, zeleniny a ovoce, houskových knedlíků, moučníků a sladkostí a zvýšení konzumace tmavého a celozrnného pečiva. Tyto výsledky však nebyly statisticky významné.
Půl roku po operaci uvádějí vyšetřovaní, že konzumují méně uzeniny s vyšším obsahem tuku (p = 0,018) a bílé pečivo (p = 0,008). Konzumace ryb se zvýšila (p = 0,049). Dále byla zjištěna také nižší konzumace libového masa, rostlinných i živočišných tuků, houskových knedlíků, moučníků a sladkostí a zvýšení konzumace tmavého a celozrnného pečiva a kysaných mléčných výrobků. Tyto výsledky však nebyly statisticky významné (tab. 3).
Tab. 3. Četnost příjmu vybraných potravin a nápojů. Tab. 3. Frequency of intake of selected foodstuffs and beverages. 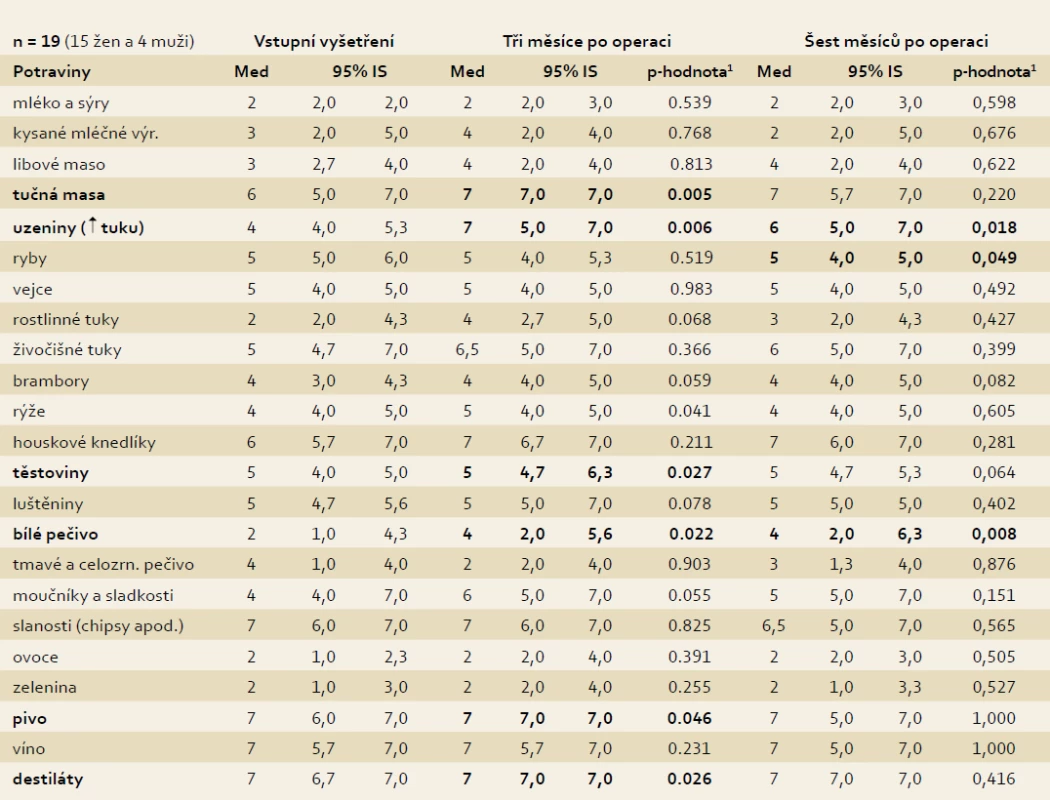
1Wilcoxonův párový test pro ordinální data (hl. v. 5 %). Med – medián; konzumace potravin: 1 – více než jedenkrát za den, 2 – jedenkrát za den, 3 – čtyři až pětkrát za týden, 4 – dva až třikrát za týden, 5 – jedenkrát za týden, 6 – alespoň jedenkrát za měsíc, 7 – výjimečně či vůbec. Diskuze
V období šesti měsíců po provedené tubulizaci žaludku jsme zaznamenali významné snížení tělesné hmotnosti a celkové hmotnosti tukové tkáně. Z hlediska úspěšnosti bariatrického výkonu je považována ztráta nadměrné tělesné hmotnosti (Excess Weight Loss – EWL) vyšší než 40 % oproti předoperační váze [8,10,11]. Ztráta nadměrné tělesné hmotnosti činila 43,9 ± 19,3 % tři měsíce po operaci a 56,4 ± 21,7 % půl roku po zákroku. Nocca uvádí EWL 61,5 % dva roky po laparoskopické sleeve gastrektomii [13]. Další studie uvádí EWL kolem 50 % tři roky po sleeve gastrektomii [8,12].
Snížení tělesné hmotnosti je po restriktivních bariatrických výkonech způsobeno zmenšením objemu žaludku, navozením dřívějšího pocitu sytosti, a tudíž dochází k omezení příjmu stravy [4,5,8]. Nejjasnějším efektem bariatrických chirurgických operací je změna jídelního chování pacientů [3]. Ve studii Snyder-Marlow byla pozorována 24 měsíců po operaci konzumace daleko menších porcí jídel než před operací a zvýšení frekvence příjmu stravy na nejméně pětkrát až šestkrát za den [9]. To se projevilo i v naší studii. Došlo ke zvýšení pravidelnosti stravy, zvýšení počtu denních jídel a zmenšení jednotlivých konzumovaných porcí. Nezastupitelnou roli před bariatrickým výkonem i po něm mají i konzultace s nutričním terapeutem. Po operaci je hlavním cílem pomoci pacientovi udržet adekvátní příjem energie a nutrientů, snížit zažívací obtíže, zvýšit úbytek hmotnosti a udržet jej [9]. U vyšetřovaných došlo po operaci také ke zvýšení zájmu o složení stravy, kterou konzumují.
Dalšími mechanizmy, které se při hubnutí po tubulizaci žaludku uplatňují, jsou neurohumorální změny s pozorovaným snížením hladin ghrelinu, hormonu stimulujícího chuť k jídlu. Hormon ghrelin je produkován převážně buňkami žaludečního fundu, který je při tubulizaci žaludku odstraněn. Studie uvádějí výrazné snížení chuti k jídlu po sleeve gastrektomii i dva roky po operaci [5–7,9].
Také v naší studii došlo po operaci u sledovaných osob k významnému snížení chuti k jídlu. Snížení bylo nepatrně výraznější v prvních třech měsících od operace. Zajímavé bylo pozorování u dvou osob, jimž se během dalších tří měsíců chuť k jídlu zlepšila.
Při rychlém úbytku hmotnosti je klíčová i adekvátní hydratace organizmu. Po tubulizaci žaludku je doporučováno konzumovat nápoje pomalu, v malých dávkách s cílem dosáhnout konzumace vyšší než 1,5 l za den. Mezi jídlem a pitím je doporučována pauza nejméně 30 min. To pomáhá předcházet gastrointestinálním potížím a v žaludku je ponechán prostor pro nutričně hodnotné potraviny. Toto opatření také pomáhá udržet déle pocit sytosti. [9] U zkoumaného souboru uvádělo pět osob nedostatečný pitný režim před operací i půl roku po ní.
Výživovým cílem nejen po sleeve gastrektomii je, aby pacienti konzumovali vyváženou stravu v dostatečném množství všech skupin potravin. Celozrnné obiloviny, ovoce, zelenina, mléčné výrobky a jejich náhražky a zdravé tuky mají být přidány do stravy, jakmile jsou tolerovány. Omezeny nebo vyloučeny by měly být přidávané cukry, sladkosti, koncentrované ovocné džusy, smažené pokrmy, nápoje sycené oxidem uhličitým, kofein a alkohol [14]. S ohledem na tato doporučení došlo u zkoumaného souboru 19 osob, u kterých byla zjišťována frekvence příjmu vybraných potravin a nápojů, ke zlepšení stravovacích návyků. Zlepšení bylo výraznější tři měsíce po operaci. Půl roku po operaci došlo v některých skupinách (např. pivo, destiláty, slanosti, sladkosti, uzeniny s vyšším obsahem tuku, tučná masa) k mírnému zvýšení konzumace, které však nebylo statisticky významné, a kromě skupiny slaností nebyla spotřeba vyšší než před operací. Půl roku po operaci byla u pacientů významně nižší konzumace uzenin s vyšším obsahem tuku a bílého pečiva a vyšší konzumace ryb, než tomu bylo před operací. Tyto výsledky také svědčí pro lepší dodržování výživových doporučení v prvních měsících od operace. S delším časovým odstupem od operace a zlepšením zažívacích obtíží, které se mohou po operaci vyskytovat, dochází k mírnému zhoršení v konzumaci některých potravin.
Studie z posledních let prokázaly, že restriktivní bariatrické operace vedou ke zvýšení příjmu tekuté vysoce kalorické stravy u pacientů (sweet-eating) a také vedou k vyhýbání se potravinám, které je obtížné strávit (např. syrová zelenina a celé maso) [3]. U sledovaného souboru se mírně snížila konzumace hůře stravitelných potravin (zelenina, ovoce, luštěniny) zejména tři měsíce po operaci, toto snížení nebylo statisticky významné a během dalších tří měsíců došlo k mírnému zvýšení jejich konzumace. Projevil se tady zřejmě vliv kratšího časového období po operačním výkonu, kdy konzumace některých potravin ještě činila vyšetřovaným obtíže. Tolerance těchto potravin se během dalšího období zlepšila.
Závěr
U sledovaného souboru došlo po tubulizaci žaludku ke statisticky významnému snížení tělesné hmotnosti a množství tělesného tuku během půl roku. Významně se zmenšil také obvod pasu a boků. Dále došlo ke zlepšení stravovacích zvyklostí. Pacienti uvádějí větší pravidelnost stravy, více menších porcí jídel za den a věnují větší pozornost složení stravy než před operací. Konzumují méně tučného masa, uzenin s vyšším obsahem tuku a bílého pečiva. Významně se zvýšila také konzumace ryb. Vlivem operace došlo u zkoumaného souboru také k významnému snížení chuti k jídlu. Tato studie shrnuje zatím výsledky krátkého období (šest měsíců). Probandi této studie jsou zařazeni do prospektivního sledování v délce 24 měsíců.
Studie byla podpořena grantem z rozpočtu Ministerstva školství, mládeže a tělovýchovy České republiky, přiděleným prostřednictvím Ostravské univerzity v Ostravě pod registračním číslem SGS10/LF/2012.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Doručeno: 21. 8. 2012
Přijato: 24. 9. 2012
Mgr. Vladislava Zavadilová
Ústav fyziologie, LF Ostravská univerzita v Ostravě
vladislava.zavadilova@osu.cz
Zdroje
1. Matoulek M, Svačina Š, Lajka, J. Výskyt obezity a jejích komplikací v České republice. Vnitř Lék 2010; 56(10): 1019–1027.
2. Kunešová M, Müllerová D, Hainer, V. Epidemiologie a zdravotní rizika obezity. In: Hainer V et al. Základy klinické obezitologie. Praha: Grada 2011 : 15–34.
3. Olbers T, Björkman S, Lindroos A et al. Body Composition, Dietary Intake, and Energy Expenditure after laparoscopic Roux-en-Y gastric Bypass and laparoscopic vertical banded Gastroplasty. Ann Surg 2006; 244(5): 715–722.
4. Fried M. Chirurgická léčba obezity. In: Hainer V et al. Základy klinické obezitologie. Praha: Grada 2011 : 325–340.
5. Karmali S, Schauer P, Birch D et al. Laparoscopic sleeve gastrectomy: an innovative new tool in the battle against the obesity epidemic in Canada. Can J Surg 2010; 53(2): 126–132.
6. Iannelli A, Dainese R, Piche T et al. Laparoscopic sleeve gastrectomy for morbid obesity. World J Gastroenterol 2008; 14(6): 821–827.
7. Pournaras DJ, le Roux CW. Ghrelin and Metabolic Surgery. Int J Pept 2010; pii: 217267.
8. Manchester S, Roye D. Bariatric Surgery: An Overview for Dietetics Professionals. Nutrition Today 2011; 46(6): 264–273.
9. Snyder-Marlow G, Taylor D, Lenhard J. Nutrition Care for Patients undergoing Laparoscopic Sleeve Gastrectomy for Weight Loss. Journal of American Dietetic Association 2010; 110(4): 600–607.
10. Deitel M, Gawdat K, Melissas J. Reporting weight loss 2007. Obes Surg 2007; 17(5): 565–568.
11. de Aquino LA, Pereira SE, de Souza Silva J et al. Bariatric surgery: impact on body composition after Roux-en-Y gastric bypass. Obes Surg 2012; 22(2): 195–200.
12. Buchwald H, Avidor Y, Braunwald E et al. Bariatric surgery: a systematic review and meta-analysis. JAMA 2004; 292(14): 1724–1737.
13. Nocca D, Krawczykowsky D, Bomans B et al. A prospective multicenter study of 163 sleeve gasterectomies: Results at 1 and 2 years. Obes Surg 2008; 18(5): 560–565.
14. Aills LK, Blankenship J, Buffinton C et al. ASMBS allied health nutritional guidelines for the surgical weight loss patient. Surg Obes Relat Dis 2008; 4 (Suppl): S73–S108.
Štítky
Detská gastroenterológia Gastroenterológia a hepatológia Chirurgia všeobecná
Článek Kongresový podzimČlánek Somatostatin a jeho využitíČlánek Večer s géniemČlánek Správná odpověď na kvízČlánek OmeprazolČlánek Poděkování recenzentům
Článok vyšiel v časopiseGastroenterologie a hepatologie
Najčítanejšie tento týždeň
2012 Číslo 6- Těhotenství a idiopatické střevní záněty – terapie zlepšuje stav a je bezpečná
- Vliv těhotenství na klinickou aktivitu Crohnovy nemoci
- Medikace u IBD v těhotenství
- Adherence a kvalita života adolescentních pacientů s IBD
- Adherence pacientů se střevním zánětlivým onemocněním
-
Všetky články tohto čísla
- Kongresový podzim
- Idiopatické střevní záněty v Karlových Varech 2012
- Report from 7th CEURGEM (Central European Gastroenterology Meeting)
- Ohlédnutí za UEGW 2012: Evropská gastroenterologická federace je úspěšný projekt
- OESO – 11th world conference, COMO, Italy, September 1–4th 2012
- EURO-NOTES 2012, August 4–6th 2012, Prague
- VI. beskydský endoskopický workshop
- Epidemiológia infekcie Helicobacter pylori infection v Slovenskej republike
- Clostridium difficile – narastajúca hrozba?
- Změny tělesné hmotnosti a stravovacích zvyklostí obézních pacientů po tubulizaci žaludku – pilotní studie
- Cestování a imunosuprese – na co je také třeba myslet...
- Vybrané gastrointestinálne choroby a nutričné poruchy asociované s osteoporózou
- Somatostatin a jeho využití
- Rozšíří golimumab spektrum anti-TNF léčiv pro idiopatické střevní záněty?
- Porovnání tolerance a kvality přípravy střeva před kolonoskopií pomocí pikosulfát/citrátu hořečnatého nebo polyetylenglykolu v různém dávkování
- První „POEM“ (perorální endoskopická myotomie) v České republice
- Spontánny intramurálny hematóm tenkého čreva ako komplikácia antikoagulačnej liečby
- Vzácné mykotické komplikace po transplantaci jater
- Občanské sdružení pacientů s idiopatickými střevními záněty – Pacienti IBD
- P. Mľkvý, I. Čavarga, A. Mateášik. Endoskopická ablatívna liečba rektosigmoideálnych prekanceróz – pilotná štúdia. Gastroenterol Hepatol 2012; 66(5): 357–363.
- Druhý ročník Ceny prof. Evžena Kasafírka
- Večer s géniem
- 30 rokov od prvej endoskopickej papilosfinkterotómie na území vtedajšieho Československa
- Správná odpověď na kvíz
- Waye JD, Mařatka Z, Armenglo Miró JR. DIGESTIVE ENDOSCOPY: Terminology with definitions and classification of diagnosis and therapy
- Omeprazol
- Poděkování recenzentům
- Gastroenterologie a hepatologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Somatostatin a jeho využití
- Omeprazol
- Clostridium difficile – narastajúca hrozba?
- Vybrané gastrointestinálne choroby a nutričné poruchy asociované s osteoporózou
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



