-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
- Kariéra
Diafragmatická hernia manifestovaná v neskoršom veku
Later Age Diaphragmatic Hernia
Introduction:
Congenital diaphragmatic hernia (CDH) is usually diagnosed antenatally or through the neonatal period at present. It is also used to treat and manage CDH in this date. However in rare cases CDH could be presented after finished neonatal period with non-specific and misleading symptoms. The aim of our presentation is to analyze the patients with late – presenting and diagnosed CDH.Methods:
During period 1996–2006 we operated on 54 children with CDH, 12 of them with late – presenting CDH, age variance was 9 months and 6 years. The spectrum of symptoms was from asymptomatic CDH (2 patients), mild respiratory (4 patients) and gastrointestinal symptoms (4 patients), combination of respiratory and gastrointestinal symptoms (2 patients) and finally the symptomatology of bowel incarceration (2 patients).Results:
Seven children presented with another associated malformations (m. Down, congenital heart failure, hydrocephalus, anorectal atresia). All 12 patients were operated on with a good results. The operation was composed of reposition of the herniated part of gastrointestinal tract (without need of resection) and diaphragmatic plastic. Two patients were reoperated on – once because of diaphragmatic relaxation and the second one due to consecutive heart operation.Conclusion:
Congenital diaphragmatic hernia could be presented with chronic and non-specific respiratory or gastrointestinal symptoms. Time to time, presentation of diaphragmatic hernia as “acute abdomen” could be seen. The operation is indicated, also in asymptomatic patients as a prevention of life-threating events.Key words:
congenital diaphragmatic hernia – hernia of Bochdaleki – Morgani hernia – late clinical manifestation
Autoři: M. Fuňáková; V. Cingel; J. Trnka; J. Babala; M. Babulic; J. Hornová *; F. Horn
Působiště autorů: Klinika detskej chirurgie LF UKo a DFNsP, Bratislava, Slovenská republika, prednosta: MUDr. J. Trnka, CSc. ; I. detská klinika LF UKo a DFNsP, Bratislava, Slovenská republika, prednostka: doc. MUDr. O. Červeňová, CSc. *
Vyšlo v časopise: Rozhl. Chir., 2008, roč. 87, č. 10, s. 554-558.
Kategorie: Monotematický speciál - Původní práce
Souhrn
Úvod:
Kongenitálna diafragmatická hernia (KDH) sa v súčasnosti diagnostikuje prenatálne alebo u novorodenca. Do tohto obdobia spadá i jej management. V neskoršom veku sú príznaky netypické a zavádzajúce. Cieľom práce je analýza súboru pacientov s neskoro diagnostikovanou KDH.Pacienti a metodika:
V rokoch 1996–2006 sme celkovo riešili 54 detí s KDH, z toho 12 pacientov s KDH bolo diagnostikovaných v neskoršom veku, 9 mesiacov až 6 rokov. Príznaky boli od asymptomatickej KDH (2 pacienti), cez ľahké respiračné (6 pacientov) a zažívacie ťažkosti (6 pacientov), až po príznaky mechanickej črevnej obštrukcie (2 pacienti).Výsledky:
Sedem detí malo pridružené iné anomálie (m. Down, srdcovú chybu, hydrocefalus, anorektálnu atréziu). Všetci 12 pacienti boli operovaní s dobrým výsledkom. Pri výkone sme reponovali obsah hernie bez nutnosti resekcie s následnou plastikou bránice. U dvoch pacientov bola nevyhnutná reoperácia – raz pre relaxáciu bránice, u jedného po korekcii kardiálnej chyby.Záver:
Kongenitálna diafragmatická hernia sa manifestuje nešpecifickými respiračnými alebo gastrointestinálnymi ťažkosťami, niekedy až náhlou príhodou brušnou. Operačné riešenie je metodikou voľby a je indikované i u asymptomatických pacientov ako prevencia závažných stavov.Kľúčové slova:
vrodená bránicová hernia – Bochdalekova hernia – Morganiho hernia – neskorá klinická manifestáciaÚVOD
Kongenitálna diafragmatická hernia (KDH), najčastejšie Bochdalekovho typu (BT – posterolaterálny defekt, takmer vždy vľavo), sa manifestuje u novorodenca. Dokonca súčasná prenatálna diagnostika verifikuje defekt ešte pred narodením a v niektorých centrách v indikovaných prípadoch sa vykoná fetálna intervencia [8, 12]. Napriek tomu, podľa literárnych údajov v 2,6–10 % prípadov, sa KDH BT môže klinicky prejaviť až po ukončení novorodeneckého obdobia. Symptomatológia u posterolaterálnych defektov novorodenca je typicky respiračná. V neskoršom veku sú príznaky predovšetkým gastrointestinálne s nešpecifikovanými ťažkosťami alebo menej často príznakmi náhlej brušnej príhody typu črevnej nepriechodnosti [1, 15]. U pravostranných defektov je situácia opačná. Zväčša malé defekty sú u novorodenca nemé a v neskoršom veku sa manifestujú chronickými respiračnými ťažkosťami. Iný typ KDH, Morganiho hernie (MH – retrosternálna diafragmatická hernia), ktoré predstavujú približne 3–5 % všetkých diafragmatických hernií, bývajú dlhé obdobie asymptomatické. Klinické príznaky sa posúvajú do neskoršieho veku, prevládajú rekurentné respiračné infekcie, zriedkavo gastrointestinálne príznaky; prípadne sa diagnostikujú ako náhodný rentgenologický nález [2, 14, 16, 17].
MATERIÁL A METÓDA
Retrospektívne hodnotíme súbor pacientov za obdobie rokov 1996–2006, kedy bolo na Klinike detskej chirurgie LF UKo a DFNsP V Bratislave hospitalizovaných a riešených celkovo 54 pacientov s kongenitálnou diafragmatickou herniou (KDH). Z toho u 12 pacientov (22,2 %) bola KDH diagnostikovaná v neskoršom veku. V nasledu - júcom prehľade predstavíme 4 zaujímavé kazuistiky.
Pacient č. 1 bol chlapec vo veku 6 rokov prijatý na spádové detské oddelenie s 1-dňovou anamnézou bolestí bruška z plného zdravia, zvracaním a odmietaním perorálneho príjmu. Pri prijatí nebolo počuteľné dýchanie vľavo, na RTG snímke hrudníka bolo podozrenie na ľavo-stranný pneumotorax. Po neúspešnom pokuse o hrudnú drenáž bol pacient preložený na našu kliniku. Indikovali sme pasáž GIT-u , ktorá potvrdila nami suponovanú diagnózu diafragmatickej hernie. Pri laparotómii s nálezom nepravej diafragmatickej hernie s defektom bránice posterolaterálne vľavo, sme reponovali žalúdok, lienálnu flexúru hrubého čreva a slezinu. Všetky orgány boli bez známok inkarcerácie (Obr. 1). Plastiku bránice sme bez použitia záplaty urobili jednotlivými stehmi (Obr. 2) a založili sme hrudný drén, ktorý bol o tri dni zrušený. Po - operačný priebeh bol nekomplikovaný, kontrolná snímka hrudníka bez známok recidívy a pacient bol prepustený domov 12. pooperačný deň.
Obr. 1. Nepravá diafragmatická hernia s defektom bránice posterolaterálne vľavo, obsahom je žalúdok, lienálna flexúra hrubého čreva a slezinu. Všetky orgány boli bez známok inkarcerácie Fig. 1. False diaphragmatic hernia with a left posterolateral diaphragmatic defect. It contains a stomach, lienal flexure of the large intestine and a spleen. All organs showed no signs of incarceration 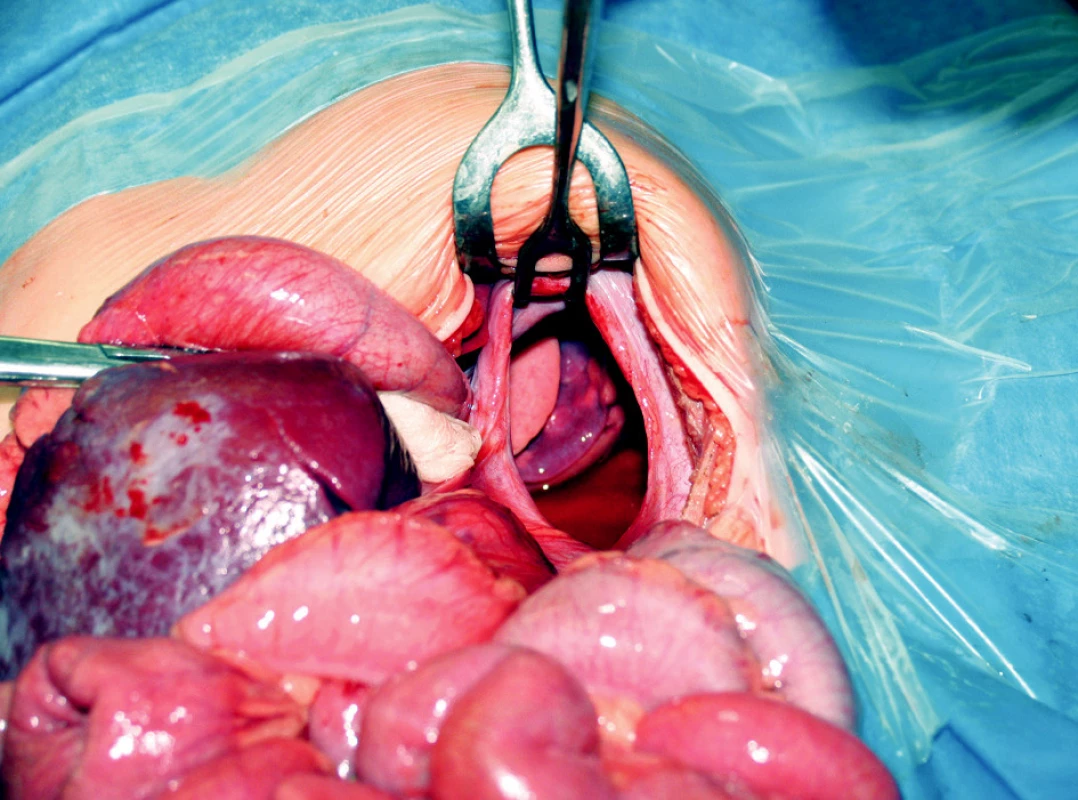
Obr. 2. Plastika bránice jednotlivými stehmi bez použitia záplaty Fig. 2. Diaphragm reconstruction using individual stitches, without a patch 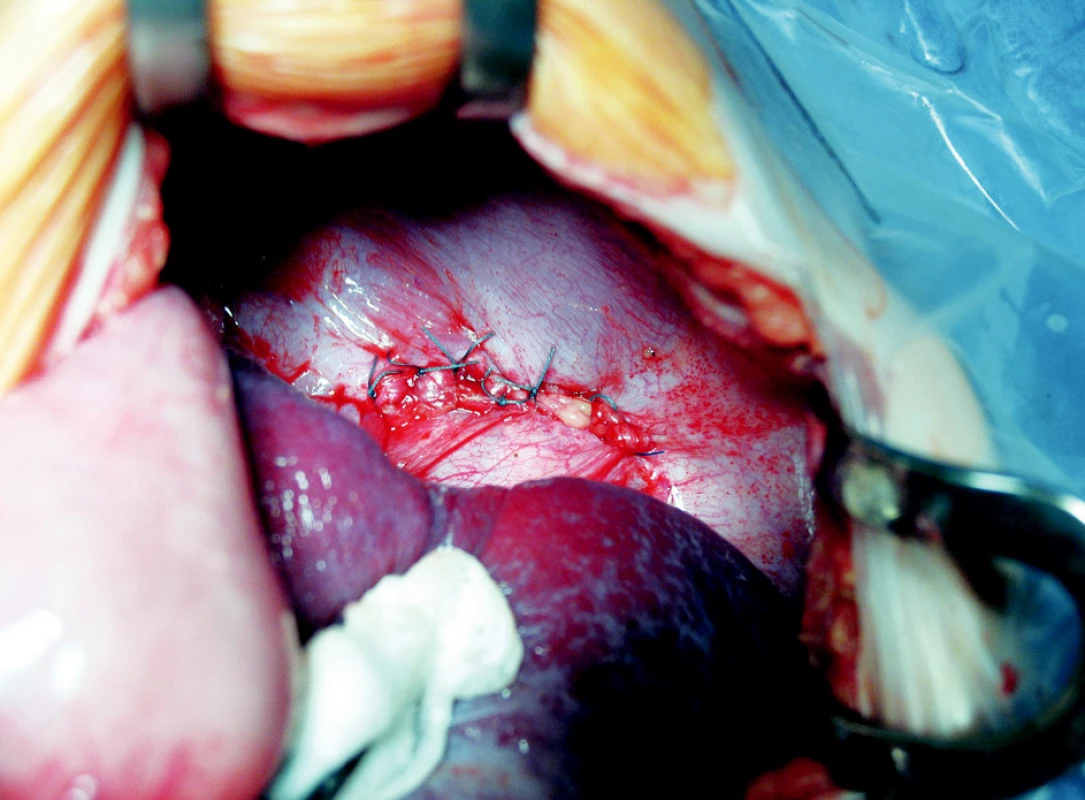
Pacient č. 2 bolo dievčatko opakovane hospitalizované a operované na našej klinike pre posthemoragický hydrocefalus. Vo veku 2 rokov sa u dievčatka objavili febrility, kašel, dyspnoe, zahlienenie a zvracanie pri väčšom objeme. Na RTG hrudníka prekvapil nález ľavostrannej diafragmatickej hernie, čo potvrdila sonografia brucha. RTG kontrastné vyšetrenie pasáže GIT zobrazilo herniované črevné kľučky v ľavom hemithoraxe. Následne bolo dieťa operované, defekt posterolaterálne vľavo veľkosti 7x5 cm, s obsahom časti hrubého a tenkého čreva, taktiež sleziny (Obr. 3). Hernia bola nepravá. Po repozícii orgánov sme urobili dvojvrstvovú plastiku bránice a založili hrudnú drenáž, ktorú sme ponechali 2 dni. Na 13. pooperačný deň bolo dieťa prepustené domov.
Obr. 3. Pacientka s hydrocealom, defekt posterolaterálne vľavo veľkosti 7 x 5 cm, s obsahom časti hrubého a tenkého čreva, taktiež sleziny Fig. 3. A patient with hydrocephalus, a posterolateral defect on the left, measuring 7 x 5 cm, including parts of the large and small intestine and the spleen 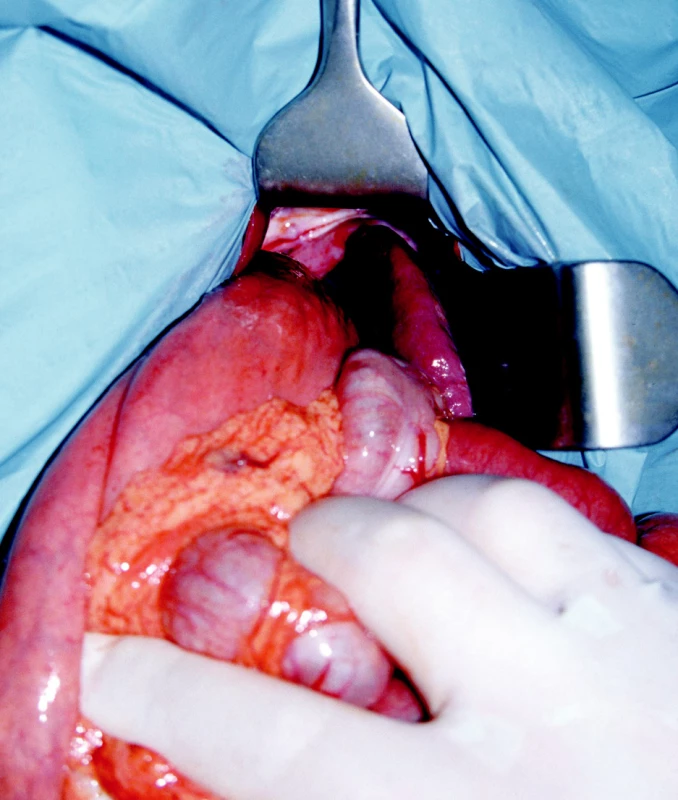
Pacient č. 3 bolo 1,5 ročné dievčatko prijaté na detské oddelenie s 2-dňovou anamnézou zvracania a subfebrilít. RTG hrudníka a brucha preukázalo ľavostrannú diafragmatickú herniu a ileózny stav (Obr. 4). Pacientka bola v deň prijatia operovaná: laparotómia s nálezom posterolaterálneho defektu bránice priemeru 2 cm s obsahom inkarcerovanej a edematóznej kľučky hrubého čreva, ktorého vitalita nebola porušená, hernia bez vaku. Pre nemožnosť repozície čreva sme vykonali aj frenotómiu, následne 2 vrstvová plastika bránice. Pooperačne dieťa na monoterapii ATB, hrudná drenáž zrušená 2. pooperačný deň. Následný priebeh bez komplikácií a dieťa prepustené domov po obnovení pasáže 8. pooperačný deň.
Obr. 4. RTG hrudníka a brucha s ľavostrannou diafragmatickou herniou a ileóznym stavom Fig. 4. Chest and abdominal x-ray views with a left-sided diaphragmatic hernia and ileus 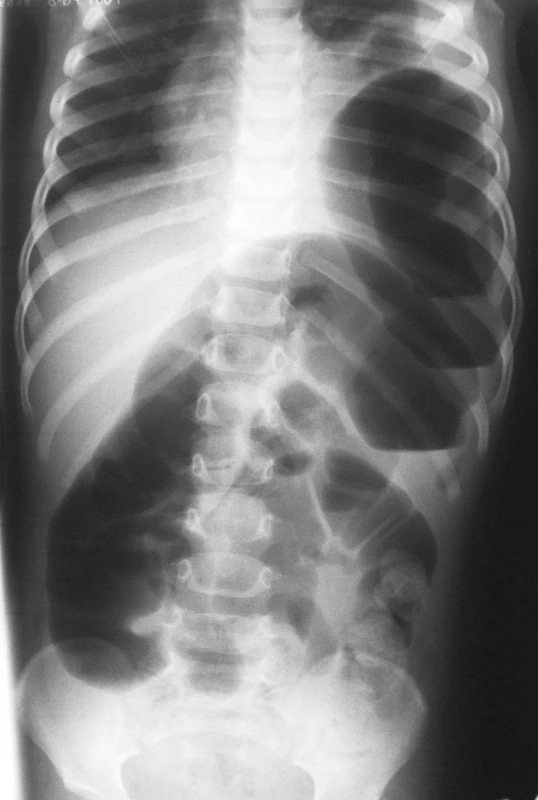
Pacient č. 4 bolo 6-ročné dievčatko s 2 mesačnou anamnézou suchého kašľa s občasnou expektoráciou. Ambulantne bola preliečená, kašeľ však pretrvával, preto v spáde zrealizovaná RTG snímka hrudníka, kde suponované na Tu expanziu vpravo bazálne (Obr. 5). U dievčaťa bolo ďalej v rámci diagnostiky zrealizované CT hrudníka s kontrastom a pasáž GIT, ktoré verifikovali diafragmatickú herniu s herniáciou colon transversum do pravého hemithoraxu. Pri elektívnej laparotomii sa zistila pravá Morganiho hernia. Bránka mala v priemere 3 cm, vak dĺžky 10 cm bol vtedy bez obsahu (Obr. 6). Bola vykonaná resekcia vaku a 2-vrstvová plastika bránice, bez hrudného drénu. Pooperačne sme nezaznamenali komplikácie a na 7. pooperačný deň sme dievčatko prepustili domov.
Obr. 5. RTG snímka hrudníka, kde suponované na Tu expanziu vpravo bazálne Fig. 5. Chest x-ray, a supposed tumor expansion in the right base. 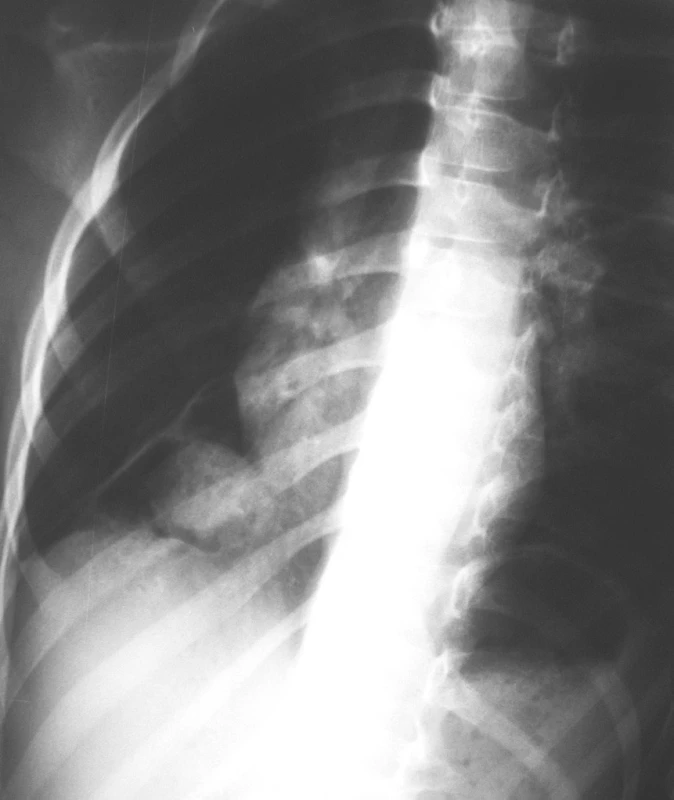
Obr. 6. Pri elektívnej laparotomii zistená pravá Morganiho hernia, bránka v priemere 3 cm, vak dĺžky 10 cm, peroperačne už bez obsahu Fig. 6. Morgagni hernia detected upon elective laparotomy, the orifice 3 cm in a diameter, the sac of 10 cm, intraoperatively no content detected. 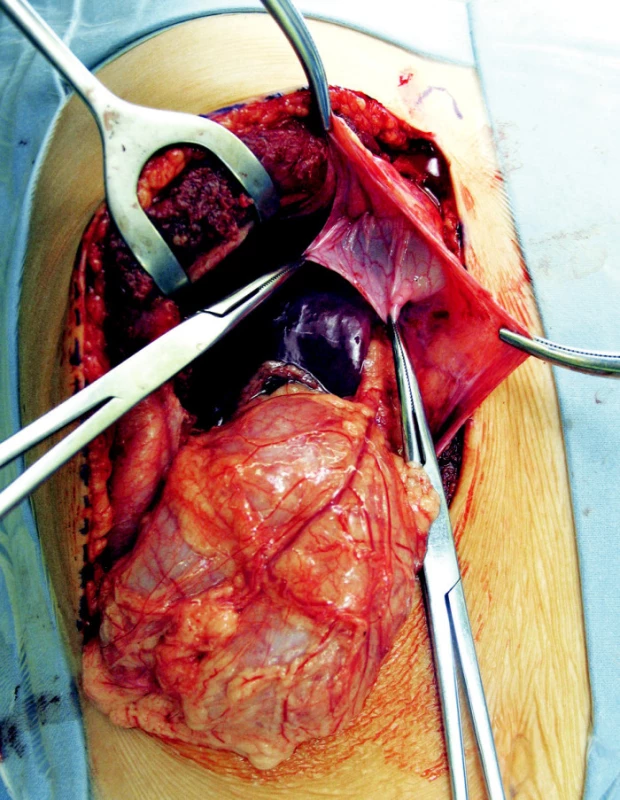
VÝSLEDKY
V rokoch 1996–2006 sme zaznamenali celkovo 54 pacientov s KDH, z toho 12 detí (7 chlapcov a 5 dievčat) neboli novorodenci. Vekový interval pacientov s neskoršie diagnostikovanou KDH bol 9 mesiacov až 6 rokov. Gastrointestinálne príznaky boli prítomné u 6 pacientov, u 6 sa vyskytli respiračné ťažkosti, 2 pacienti boli asymptomatickí (náhodný rentgenologický nález v rámci iných vyšetrení). U 6 pacientov bol prítomný ľavostranný posterolaterálny defekt, u 4 pacientov Morganiho hernia, v 2 prípadoch išlo o relaxáciu bránice. Pravá hernia s vakom bola prítomná v 5 prípadoch. 2 pacienti sa klinicky manifestovali ileóznym stavom a peroperačným nálezom inkarcerácie hrubého čreva, bez nutnosti jeho resekcie. V rámci pridružených malformácií, ktoré boli prítomné u 7 pacientov, sa vyskytli Morbus Down – 2, vrodené srdcové chyby – 6, anorektálna atrézia – 1, hydrocefalus – 1, polystigmatizácia – 2. Všetci pacienti boli po stanovení diagnózy operačne riešení s dobrým pooperačným výsledkom. Recidíva sa vyskytla v 2 prípadoch, z čoho u jedného pacienta išlo o relaxáciu bránice, u ďalšieho bola recidíva spôsobená kardiologickou operáciou pacienta. Bližšie v tabuľke 1.
DISKÚSIA
Bránica sa formuje počas 4.–8. týždňa embryonálneho vývoja ako prepážka, ktorá rozdeľuje célomovú dutinu na pleurálnu a peritoneálnu. Jej základy tvorí septum transversum, pleuroperitoneálna membrána, dorzálne mezentérium a svalové bunky migrujúce z medzirebrových svalov. Porucha spojenia pleuroperitoneálnej membrány so septum transversum (základ pre centrum tendineum) je príčinou vzniku posterolaterálneho defektu a vzniku Bochdalekovej hernie. Defekt býva typicky ľavostranný, iba 8–15 % bolo popísaných pravostranných. Až 80 % týchto hernií je nepravých, keďže parietálne peritoneum prechádza v oblasti defektu priamo do parietálnej pleury, a vak teda nie je vytvorený [3, 4, 6].
V súčasnosti sa prevažná väčšina kongenitálnych diafragmatických hernií diagnostikuje prenatálne. Na Slovensku registrujeme doteraz iba jedného pacienta, u ktorého bola v Belgicku vykonaná pred narodením fetálna tracheálna oklúzia pre KDH (Drahovský, Mieghem, Deprest). Po narodení bolo dieťa operované v Košiciach. U ostatných pacientov s prenatálne diagnostikovanou KDH volíme nasledovný postup: pôrod v centre s možnosťou intenzívnej starostlivosti o novorodenca a následnou intervenciou detským chirurgom po stabilizácii dieťaťa [8, 12, 18].
Iba malý počet diafragmatických hernií je diagnostikovaný po ukončení novorodeneckého veku dieťaťa. Sú označované ako neskoro sa manifestujúce kongenitálne diafragmatické hernie. Ľavostranné defekty sa prejavujú gastrointestinálnou symptomatológiou, naopak pravostranné respiračnými ťažkosťami. Japonskí autori štúdiom vyše 3000 prípadov kongenitálnych diafragmatických hernií sa stretli s neskorou manifestáciou len u 2,6 % pacientov [7, 9, 10, 14].
Defekt v bránici môže byť umiestnený aj retrosternálne, na podklade poruchy spojenia fibrotendinóznej časti diafragmy s kostochondrálnymi oblúkmi, čo je príčinou vzniku Morganiho hernie, ktorá sa vyskytuje s frekvenciou 1–5 % všetkých diafragmatických hernií. 90 % týchto hernií je pravostranných, vzhľadom k ochrannému pôsobeniu perikardu, 8 % ľavostranných, zriedkavo vstupujú do perikardiálneho vaku, zvyšok sú bilaterálne. Väčšina prípadov Morganiho hernie je detekovaných u asymptomatických detí a dospelých. Príznaky bývajú vágne: dyskomfort v epigastriu, kašel, epizódy singultu, zvracanie po jedle, obstipácia, hnačka, neprospievanie dieťaťa, postprandiálne ťažkosti, respiračné infekcie. Neskoré príznaky u Morganiho hernie sú dôsledkom toho, že hoci je defekt v bránici prítomný od narodenia, prítomnosť vaku zabraňuje herniácii cez defekt. Až ruptúra vaku traumou alebo vzostup intraabdominálneho tlaku dovoľuje herniáciu a symptomatológiu. Vak býva prítomný až u 95 % pacientov s Morganiho herniou, jeho obsahom najčastejšie bývajú hrubé a tenké črevo, pečeň, omentum a žalúdok [2, 11, 16, 17]. Symptomatická Morganiho hernia býva vo vysokom percente prípadov, 35–50 %, asociovaná s inými pridruženými malformáciami [5, 13].
V našom súbore 54 pacientov s KDH je podstatne vyššia incidencia detí s neskorou manifestáciou (12 detí). Môže a nemusí to byť iba chyba malých čísel. Po dokončení diagnostiky sme vo všetkých, aj asymptomatických prípadoch postupovali operačne – vo väčšine prípadov bola vykonaná laparotómia, identifikácia defektu bránice, repozícia herniovaného obsahu, v 2 prípadoch bola nutná frenotómia, pre nemožnosť repozície, nakoniec plastika bránice v 2 vrstvách jednotlivými stehmi. Hrudnú drenáž sme zakladali takmer u všetkých pacientov, okrem Morganiho hernií, taktiež sme peroperačne podávali mono - alebo dvojkombináciu antibiotík. U väčšiny pacientov bol pooperačný priebeh bez komplikácií, u pacientov s pridruženými malformáciami bola rekonvalescencia dlhšia vzhľadom k celkovej polymorbidite dieťaťa.
ZÁVER
Po ukončení novorodeneckého obdobia môže byť diagnostikovanie diafragmatickej hernie oneskorené, predovšetkým pre nešpecifické respiračné alebo gastrointestinálne príznaky. Preto v rámci diferenciálnej diagnostiky týchto symptómov je potrebné myslieť aj na diagnózu diafragmatickej hernie, obzvlášť pri pozitívnom alebo nejasnom rentgenologickom náleze. Operačné riešenie je odporúčané aj u asymptomatických diafragmatických hernií, aby sa predišlo komplikáciám – strangulácii alebo perforácii v gastrointestinálnom trakte.
MUDr. M. Fuňáková
Stromová 17
831 01 Bratislava 37
Slovenská republika
e-mail: mirka.fun@gmail.com
Zdroje
1. Alper, B., Vargun, R., Kologlu, M. B., Fitoz, S., Suskan, E., Dindar, H. Late presentation of a traumatic rupture of the diaphragm with gastric volvulus in a child: report of a case. Surg. Today, 2007, 37 (10), p. 874–877.
2. Al-Salem, A. H. Congenital hernia of Morgagni in infants and children. J. Pediatr. Surg., 2007, 42, p. 1539–1543.
3. Baglaj, M. Late-presenting congenital diaphragmatic hernia in children: A clinical spectrum. Pediatr. Surg. Int., 2004, 20, p. 658–669.
4. Blackstone, M. M., Mistry, R. D. Late-presenting congenital diaphragmatic hernia mimicking bronchiolitis. Pediatr. Emerg. Care, 2007, Sep, 23 (9), p. 653–656.
5. Cigdem, M. K., Onen, A., Okur, H., Otcu, S. Associated malformations in Morgagni hernia. Pediatr. Surg. Int., 2007, Nov, 23 (11), p. 1101–1103.
6. Cigdem, M. K., Onen, A., Otcu, S., Okur, H. Late presentation of Bochdalek-type congenital diaphragmatic hernia in children: a 23-year experience at a single center. Surg. Today, 2007, 37(8), p. 642–645.
7. Daher,P., Zeidan, S., Azar, E., Khoury, M., Melki, I., Mikhael, R. Right congenital diaphragmatic hernia a well-known pathology. Pediatr. Surg. Int., 2003, 19, p. 293–295.
8. Deprest, J., Jani, J., Lewi, L., Ochsenbein-Kolble, N., Cannie, M., Doné, E., Roubliova, X., van Mieghem, T. Fetoscopic surgery: encouraged by clinical experience and boosted by instrument innovation. Semin. Fetal Neonatal. Med., 2006, Dec; 11(6): 398–412. E pub 2006 Oct 20
9. Drahovský, P., Dankovčík, J., Bodnárová, A., Drahovská, I., Sabovčík, R. Vrodená bráničná hernia prejavujúca sa po novorodeneckom období. Rozhl. Chir., 1999, roč. 78, č. 3, s. 123–126.
10. Endo, S:, Tsubochi, H., Nakano, T., Koyama, S:, Sohara, Y. Chronic diaphragmatic hernia. Gen. Thorac. Cardiovasc. Surg., 2007 Aug, 55 (8), p. 328–330.
11. Gangopadhyay, A. N., Vijai, D. U., Gupta, D. K., Sharma, S. P. Obstructed Morgagni‘s Hernia. Indian J. Pediatr, 2007, 74 (12), p. 1109–1110.
12. Gucciardo, L., Deprest, J., Done, E., van Mieghem, T., van de Velde, M., Gratacos, E., Jani, J., Peralta, F., Nicolaides, K. Prediction of outcome in isolated congenital diaphragmatic hernia and its consequenses for fetal therapy. Best Pract. Res. Clin. Obstet Gynaecol., 2008 Feb; 22 (1): 123–138. E pub 2007 Dec 21.
13. Parmar, R. C., Tullu, M. S., Bavdekar, S. B., Borwankar, S. S. Morgagni hernia with Down syndrome: a rare association - case report and review of literature. J. Postgrad. Med., 2001, 47, p. 188.
14. Rajaram, B. V., Srikrishna, S. V. Morgagni‘s hernia: An unusual presentation. Indian J. Surg., 2005, 67, p. 222–223.
15. Rygl, M., Pýcha, K., Zeman, L., Škába, R., Šnajdauf, J., Kynčl, M. Pozdní manifestace vrozené brániční kýly. Rozhl. Chir., 2003, roč. 82, č. 12, s. 616–619.
16. Sakalkale, R. P., Sankhe, M., Nagral, S., Patel, C. V. Obstructed Morgagni‘s Hernia (a case report). J. Postgrad. Med., 2008, Mar 18, 37, p. 228.
17. Vyhnánek, M., Rygl, M., Šnajdauf, J., Škába, R., Kynčl, M. Morgagniho brániční kýly v dětském věku. Rozhl. Chir., 2006. roč. 85, č. 10, s. 494–497.
18. Drahovský P., Šudák M., Krcho P., Deprest J., Drahovská I. FETO intervencia pri vrodenej bráničnej hernii. [on line].
Dostupný na WWW: www.kdch.sk/boboty/program/index.html
Štítky
Chirurgia všeobecná Ortopédia Urgentná medicína
Článek Apendicitída v gravidite
Článok vyšiel v časopiseRozhledy v chirurgii
Najčítanejšie tento týždeň
2008 Číslo 10- Fixní kombinace tramadol/paracetamol je doporučenou volbou v léčbě chronické bolesti v ordinaci praktického lékaře
- Kombinace kodein/paracetamol prokázala stejný analgetický účinek jako hydrokodon/paracetamol
- Nová metoda kombinované analgetické léčby vychází z multimechanistické povahy bolesti
- Léčba chronické bolesti u starších pacientů vychází z farmakologických i nefarmakologických přístupů
- Po velké urologické operaci je výhodnější epidurální analgezie s kombinací trimecain/morfin než bupivacain/fentanyl
-
Všetky články tohto čísla
- Karcinom žlučníku – současné možnosti chirurgické léčby léčby
- Multioborová spolupráce při ošetření závažného krvácení komplikující průběh nekrotizující pankreatitidy – kazuistika
- Strategie léčby neparazitárních benigních cyst jater
- Akútne skrótum je stav vyžadujúci chirurgickú intervenciu
- Výsledky resekční léčby pankreatu u starších a geriatrických pacientů
- Použitie alogénneho materiálu pri riešení spina bifida aperta
- Klesá počet amputací dolních končetin?
- Apendicitída v gravidite
- Torakoskopická anatomická resekce v rozsahu lobektomie
- Izolovaná intraperitoneální ruptura močového měchýře po tupém poranění břicha – kazuistika
- Novinky v morfologii žil dolní končetiny
- Diafragmatická hernia manifestovaná v neskoršom veku
- Rozhledy v chirurgii
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Strategie léčby neparazitárních benigních cyst jater
- Karcinom žlučníku – současné možnosti chirurgické léčby léčby
- Diafragmatická hernia manifestovaná v neskoršom veku
- Akútne skrótum je stav vyžadujúci chirurgickú intervenciu
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy