-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Okamžité revize u pacientů s oboustrannou obrnou zvratných nervů po operaci štítné žlázy a příštítných tělísek
Immediate Revision in Patients with Bilateral Recurrent Laryngeal Nerve Palsy after Operation of Thyroid Gland and Parathyroid Glands
Aim of the present study was to determine whether immediate revision surgery could have any benefit for patients with iatrogenic bilateral recurrent laryngeal nerve (RLN) palsy. From January 1, 2004 to January 30, 2011, 29 consecutive patients underwent immediate revision after total thyroidectomy. Cohort comprised 29 patients, 2 males and 27 females, aged 23 to 76 years (median 52 years). Identification of the type and extent of injury of every branch was reported in the protocol, reconstruction was performed whenever possible. A complete trans section of the nerve or of one of its branches was found in 14 and 5 nerves, respectively. In three patients the nerve was completely or partially transected on both sides. Seven anatomically intact nerves were injured by loaded ligature, in one case there was a sign of thermal damage, four nerves showed sign of excessive manipulation (thinning of the nerve trunk). Primary end-to-end anastomosis was performed in seven completely transected RLN and four transected anterior branches of RLN. None of the reconstructed nerve trunks or its branches regained function, however, good muscle tone was observed. 23 out of 38 intact nerves (61%) regained function, and normal vocal-cord mobility on the both sides was restored only in four patients. In all cases with regained vocal-cord mobility the functional recovery occurred within 3 months from the primary surgery. In conclusion, immediate revision after thyroidectomy can help to precise the type of the RLN damage that is a predictor of functional recovery and one of major factors influencing future therapeutic steps.
Key words:
bilateral recurrent laryngeal nerve (RLN) palsy, immediate revision, functional recoverg, thyroid gland surgery.
Autori: M. Zábrodský 1; P. Lukeš 1; J. Bouček 1; J. Kastner 1; M. Kuchař 1
; Martin Chovanec 1,2
; J. Betka 1
Pôsobisko autorov: Univerzita Karlova v Praze, 1. LF, Klinika otorinolaryngologie a chirurgie hlavy a krku, FN v Motole, Praha, přednosta prof. MUDr. J. Betka, DrSc. 1; Univerzita Karlova v Praze, 1. LF, Anatomický ústav, Praha, přednosta prof. MUDr. K. Smetana, DrSc. 2
Vyšlo v časopise: Otorinolaryngol Foniatr, 61, 2012, No. 2, pp. 104-111.
Kategória: Původní práce
Súhrn
Cílem této studie bylo zjistit, zda mohou mít přínos okamžité revizní operace u pacientů s iatrogenní oboustrannou obrnou zvratných nervů. 29 pacientů s oboustranným poraněním zvratných nervů při výkonu na štítné žláze podstoupilo okamžitou revizi. Ve skupině byli zahrnuti 2 muži a 27 žen ve věku 23 až 76 let (medián 52 let). Typ a rozsah poranění všech větví zvratného nervu byl zaznamenán v protokolu, rekonstrukce byla provedena vždy, pokud to bylo možné. Kompletní přerušení nervu byla zjištěno ve 14 případech, přerušení jedné z větví v pěti případech. U tří pacientů byl zvratný nerv částečně nebo zcela přerušen na obou stranách. V sedmi případech byl nalezen nerv anatomicky nepřerušen, ale poraněn naloženým podvazem. V jednom případě bylo zjištěno tepelné poškození nervu, ve čtyřech případech nervy vykazovaly známky nadměrné manipulace (ztenčení kmene nervu).
Primární end-to-end anastomóza byla provedena v sedmi případech u kompletně přerušených nervů a ve čtyřech případech přerušené přední větve nervu. U žádného z rekonstruovaných nervových kmenů nebo jeho větví nedošlo k plnému obnovení funkce, vždy však byl pozorován dobrý svalový tonus.
U 23 z 38 (61 %) anatomicky nepřerušených nervů došlo k návratu funkce, oboustranná hybnost hlasivek byla obnovena pouze u čtyř pacientů. Ve všech případech s obnovenou hybností došlo k úpravě do tří měsíců od operace.Závěr:
Bezprostřední revize pacientů s oboustranným poraněním zvratných nervů po tyreoidektomii může pomoci k přesnému určení typu poškození zvratných nervů, jenž je ukazatelem pravděpodobnosti funkční úpravy a jedním z hlavních faktorů, které ovlivňují budoucí léčebné kroky.Klíčová slova:
oboustranná paréza zvratných nervů, okamžitá revize, úprava funkce, chirurgie štítné žlázy.ÚVOD
Nemoci štítné žlázy a příštítných tělísek jsou nejčastější onemocnění žláz s vnitřní sekrecí. V současné době stoupá výskyt maligních onemocnění štítné žlázy. Podle epidemiologických studií se asi u 10 % dospělé populace rozvine onemocnění štítné žlázy nebo příštítných tělísek vyžadující pravidelné kontroly nebo léčbu (2). Z tohoto důvodu operace štítné žlázy nebo příštítných tělísek patří k nejčastěji prováděným chirurgickým výkonům. Tyto operace jsou spojeny s potenciálně závažnými a dokonce život ohrožujícími riziky, které mohou způsobovat celoživotní zdravotní následky.
Počátky chirurgie štítné žlázy se datují do doby před více než sto lety. Úmrtnost se výrazně snížila z více než 50 % v době Kochera na daleko méně než 1 % v moderní chirurgii štítné žlázy. Kromě pooperačního krvácení a poranění příštítných tělísek zůstává nejobávanější komplikací poškození zvratných nervů (RLN – recurrent laryngeal nerve) s velmi vážnými funkčními následky pro pacienta. Jednostranná obrna hlasivky vede ke špatné kvalitě hlasu a někdy k problémům s polykáním. Oproti tomu oboustranná obrna hlasivek zpravidla vede k obstrukci dýchacích cest, která představuje potenciálně život ohrožující stav.
Lékaři, zabývající se chirurgií štítné žlázy a příštítných tělísek, se vždy snažili vyvinout operační techniky bezpečné pro RLN. Identifikace a jejich pečlivá preparace RLN prokazatelně snižuje frekvenci obrn (5, 15). Různé metody identifikace nervů byly popsány v literatuře (12, 18). Metody peroperační monitorace RLN byly vyvinuty s cílem usnadnit jejich identifikaci ve snaze snížit frekvenci možného poranění. Přestože existují studie, které nepotvrzují souvislost mezi monitorací RLN a sníženou frekvencí jeho poškození (7), neuromonitorace je obecně považována za užitečný nástroj v případech operací objemných polynodózních strum, u malignit, revizních operací a operací štítné žlázy u dětí (3, 6). V nedávné době bylo publikováno mezinárodní doporučení pro peroperační neuromonitoring (International statement on guidelines for intraoperative neuromonitoring ) (9, 13).
Udávaná četnost trvalé obrny RLN se pohybuje od 0 % do téměř 2 % u většiny specializovaných center (5, 11); udávaná četnost časné pooperační oboustranné parézy RLN je výrazně nižší, obvykle méně než 0,5 % (1). Navíc pravděpodobnost spontánní obnovy poškozené funkce nervu se pohybuje mezi 35-60 %. Většina dostupných údajů pochází od autorů z větších center, zatímco údaje z menších oddělení (s pravděpodobně vyšším procentem poškození RLN), které operují menší počet pacientů, zcela chybí.
Osud pacientů s oboustrannou obrnou RLN je velmi závažný. Protože výskyt této komplikace je velmi vzácný a ve většině případů nepředvídatelný, je obtížné navrhnout a realizovat prospektivní studii zabývající se touto problematikou. Pravděpodobnost obnovení funkce hrtanu hraje klíčovou roli pro pacienta i pro chirurga při volbě dalších terapeutických kroků.
Předkládaná studie dokumentuje nálezy skupiny pacientů, kteří podstoupili revizní výkon z důvodu oboustranné obrny RLN. Hodnoceny jsou možnosti úpravy funkce poškozených nervů.
MATERIÁL A METODY
Na Klinice otorinolaryngologie a chirurgie hlavy a krku 1. LF UK a FN v Motole podstoupilo od 1. ledna 2004 do 30. ledna 2011 celkem 29 pacientů časnou revizi z důvodu podezření na oboustrannou obrnu hlasivek po výkonech na štítné žláze nebo příštítných tělískách. Většina revizních operací (93 % všech případů) byla provedena dvěma velmi zkušenými tyroidálními chirurgy, hodonocenými jako experti v této problematice (s více než 4000 a 3000 provedenými operacemi štítné žlázy), zbývající dva případy byly revidovány středně zkušenými tyroidálními chirurgy (200-500 provedených výkonů). Pracoviště autorů je centrem pro chirurgii štítné žlázy a příštítných tělísek s více než 800 provedenými výkony za rok. Celkový výskyt trvalé jednostranné parézy, dočasné a trvalé oboustranné parézy hrtanu po operaci štítné žlázy a příštítných tělísek na tomto pracovišti ve stejném období (2004-2011) byl 2,4 %, 0,153 % a 0,026 %.
Skupina zahrnovala 29 pacientů, 2 muže a 27 žen. Pacienti byli ve věku 23 až 76 let v době operace, medián 52 let. Diagnóza oboustranné obrny RLN byla všech případech potvrzena endoskopicky v průběhu maximálně 6 hodin od operace štítné žlázy, obvykle na oddělení, kde byla provedena původní operace. Pokud to bylo možné u pacientů s dobrou respirační funkcí, nebyla prováděna re-intubace až do zahájení revizní operace. Během revizní operace, z důvodu oboustranné obrny RLN, bylo patrné poranění nervu a jeho větvení na obou stranách. Typ a rozsah poranění každé z větví nervu byl zaznamenán do protokolu výkonu. Vždy bylo vynaloženo maximální úsilí k provedení rekonstrukce přerušených nervů. Všechny výkony byly prováděny za použití zvětšovacích pomůcek. Operační mikroskop nebo lupové brýle byly použity pro hodnocení lézí RLN v 96 % případů a k rekonstrukci poškozených RLN ve 100 % případů.
Podle celkového zdravotního stavu pacienta, povahy léze RLN a předpokládaných možností obnovy funkce hrtanu, byli pacienti buď extubováni na operačním sále, nebo u nich byla provedena tracheostomie. Všem pacientům byly krátkodobě (4-5 dní po operaci) podávány kortikosteroidy (methylprednisolon sukcinát sodný 125-250 mg/den i.v.).
Po výkonu byli pacienti sledováni na jednotce intenzivní péče kliniky. Po propuštění do domácí péče byli všichni pacienti sledováni po dobu nejméně dvanácti měsíců. V průběhu sledování byla prováděna vyšetření hrtanu videolaryngostroboskopicky a/nebo videokymograficky. Kvalita hlasu pacientů byla subjektivně hodnocena podle stupnice GRBAS. Dotazník Voice Handicap Index (VHI, vlastní a od roku 2009 česká verze dotazníku) byl použit k hodnocení vlivu kvality hlasu na kvalitu života pacientů.
Obrna RLN byla definována jako omezená pohyblivost nebo kompletní nepohyblivost hlasivek. Jako trvalá byla obrna RLN označena, pokud nedošlo k úpravě po uplynutí dvanácti měsíců. Všem pacientům byla po operaci doporučena foniatrická terapie.
VÝSLEDKY
Primární operace byly provedeny na devíti různých pracovištích. U sedmi z 29 případů byla primární operace provedena na pracovišti autorů. U všech pacientů se jednalo o první výkon na štítné žláze, u žádného se nejednalo o revizní výkon. Primární operace štítné žlázy byla u 27 pacientů (93 %) provedena v rozsahu totální tyroidektomie. Ve dvou případech byla provedena hemityroidektomie při současném odstranění hyperfunkčního adenomu příštítného tělíska na kontralaterální straně. U jednoho pacienta s diferencovaným papilárním karcinomem štítné žlázy s metastatickým postižením levostranných krčních lymfatických uzlin byla rovněž provedena jednostranná selektivní krční bloková disekce oblastí II-VI.
Histopatologické výsledky ukázaly ve 21 případech (72 %) benigní, polynodózní strumu, ve čtyřech případech (14 %) chronickou Hashimotovu tyreoiditidu, ve třech případech (10 %) papilární karcinom štítné žlázy a v 1 případě (3 %) maligní lymfom štítné žlázy. Ve dvou případech byl odstraněn adenom příštítného tělíska spolu s polynodózní strumou. Maligní léze byly ohraničeny v laloku štítné žlázy, s výjimkou jednoho případu, ve kterém byl makroskopicky infiltrován levostranný RLN v délce 3 cm (nerv byl záměrně resekován).
Všechny revizní operace byly provedeny v intervalu 24 hodin od primárního chirurgického výkonu. Revize byla indikována na základě endoskopického vyšetření provedeného většinou na odesílajícím pracovišti a následně provedena v celkové anestezii s klasickou endotracheální intubací. V jednom případě byla provedena tracheostomie ihned po tyreoidektomii na jiném pracovišti vzhledem k hrozícímu nebezpečí dušení. Během revizního výkonu bylo vynaloženo maximální úsilí k identifikaci povahy a rozsahu poškození RLN. Kdykoliv to bylo možné, byla v případě přerušení nervu provedena přímá end-to-end anastomóza bez napětí. Peroperační neuromonitoring RLN byl použit v 5 případech, poměrně nízká frekvence využití neuromonitoringu byla dána omezenou dostupností monitorovacího zařízení v letech 2004-2008. Ve všech případech byl RLN identifikován oboustranně.
Kompletní přerušení nervu bylo zjištěno ve 14 případech. U dalších pěti pacientů bylo zjištěno přerušení pouze přední větve RLN. U tří pacientů byly hlavní kmen nervu nebo některé z jeho větví zcela nebo částečně přerušeny na obou stranách.
Z 19 přerušených nervů byla primární end-to-end anastomóza provedena u 7 kompletně přerušených kmenů a u 4 předních větví. Sedm úplně přerušených kmenů a jedna přední větev nebyly rekonstruovány kvůli nepříznivé anatomické situaci. U těchto případů byla identifikována pouze malá nebo žádná část proximálního pahýlu nervu a bylo zjištěno, že není technicky možné provést neurorafii. V sedmi případech byl anatomicky intaktní nerv poraněn naloženým podvazem, v jednom případě nesl známky termického poškození. Čtyři nervy nesly známky nadměrné manipulace (chybějící perineurální pochva, ztenčení nervového kmene apod.).
Během pěti revizních operací bylo k dispozici zařízení pro neuromonitoring. Neporušené nervy na obou stranách s vybavitelnou odpovědí byly zjištěny u tří pacientů, ale pouze u dvou nervů došlo k následné obnově funkce. V ostatních dvou případech se neuromonitoring ukázal být velmi užitečný pro identifikaci přerušených nervových pahýlů.
Jedenáct pacientů bylo zajištěno tracheostomií, 10 z nich po revizním výkonu na pracovišti autorů, jeden byl tracheotomován ihned po primární operaci na jiném pracovišti. Osm tracheotomovaných pacientů bylo následně dekanylováno. U pěti z nich došlo k obnovení hybnosti hrtanu alespoň na jedné straně (u dvou z nich oboustranně), dva pacienti podstoupili endoskopickou zadní chordotomii a jeden byl schopný dýchat s menšími obtížemi i při nehybnosti obou hlasivek.
Při revizních výkonech bylo nalezeno celkem 38 neporušených nervů. Nicméně pouze u 23 z 38 (61 %) došlo ke kompletnímu obnovení normální funkce a oboustranně došlo k obnově hybnosti pouze u čtyř pacientů. Ve všech případech s obnovenou pohyblivostí hlasivek došlo k úpravě do 3 měsíců od primární operace. Podrobné údaje jsou shrnuty v tabulce 1.
Tab. 1. Charakteristika pacientů. 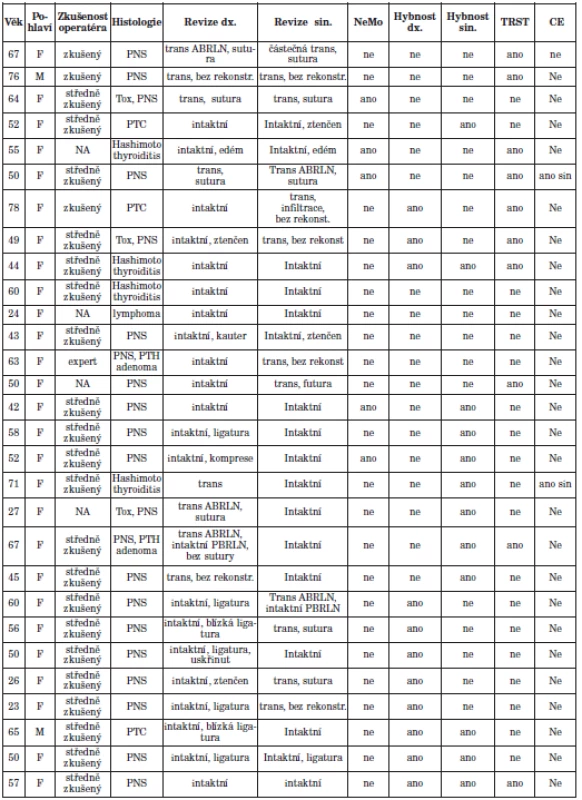
Legenda: PNS- polynodózní struma, PTH adenoma- parathyroid adenoma, ABRLN- pfiední vûtev n. laryngeus recurens, PBRLN- zadní větev n. laryngeus recuren, trans- transsekce, NeMo- neuromonitoring, TRST- tracheostomie, CE- chordektomie/chordotomie Videokymografické studie prokázaly, že slizniční vlna nepohyblivé hlasivky byla obvykle poměrně zkrácena a měla nižší amplitudu, v případech s nedostatečným svalovým napětím byl zaznamenán boční posun hranice slizniční vlny na poškozené straně. Kontralaterální slizniční vlna byla vyjádřena s mediální hranici posunutou směrem k imobilní hlasivce. Glotická insuficience byla pozorována u pacientů s nižším svalovým tonem postižené hlasivky. Nedostatečné svalové napětí bylo zjištěno vždy v případech u přerušených nerekonstruovaných nervů.
Vibrační charakteristiky sliznice hlasivek u pacientů s přetrvávající oboustrannou obrnou RLN závisely na pozici hlasivek. V případech s čistě paramediálním postavením a dobrým tonem m. vocalis byly při videokymografickém vyšetření pozorovány spíše symetrické slizniční vlny. Následné kontroly ukázaly, že většina pacientů po rekonstrukci RLN měla relativně dobrý tonus m. vocalis s malými nebo žádnými známkami svalové atrofie.
V souladu s výše uvedeným došlo ke změnám v kvalitě hlasu u pacientů, které byly subjektivně hodnoceny podle stupnice GRBAS. Výsledek se měnil v průběhu času, pokud u některých pacientů došlo k obnovení hybnosti hlasivek, nebo pokud podstoupili hlasovou terapii. Totéž platilo pro vlastní hodnocení pacientů pomocí VHI dotazníku. Výrazně se zlepšovaly zejména emocionální a fyzické domény po obnovení hybnosti hlasivek a zvláště po dekanylaci. Maximální fonační čas (MPT) při prvním hodnocení (T0) se pohyboval od 6,5 s do 13,5 s, medián 7,4 s. U pacientů s přetrvávající oboustrannou obrnou hrtanu došlo mírnému zlepšení (rozmezí 9-12 s, medián 10 s). Nebyly zjištěny žádné významné rozdíly mezi pacienty s neporušenými a přerušenými nervy. Pouze u dvou pacientů se v časném pooperačním období (první 2-3 týdny) objevily polykací obtíže, které spontánně odezněly bez nutnosti další terapie.
DISKUSE
Počet publikovaných článků, souvisejících s onemocněním štítné žlázy a jejich léčbou, je ohromující a objevují se rovněž práce zaměřené na léčbu oboustranné obrny RLN. I přes výše uvedené skutečnosti, informace o možnosti okamžité revize v případě iatrogenní oboustranné léze RLN po operaci štítné žlázy nebo příštítných tělísek v literatuře dosud chyběly. Většina publikovaných studií je zaměřena na zlepšení průchodnosti dýchacích cest a jeho následného vlivu na kvalitu hlasu pacientů.
Výskyt iatrogenní oboustranné obrny RLN je velmi vzácný, v menších institucích se tato komplikace vyskytuje ne více než jednou za dva až tři roky. Pokud je odhadovaná četnost oboustranné obrny RLN menší než 0,5 %, jedná se o velmi vzácnou situaci i ve specializovaných centrech se 400-800 výkony/rok. V některých případech není klinický obraz v tomto stavu typický, změny hlasu mohou být přičítány poranění hlasivek při endotracheální intubaci. Pacienti s paramediálním postavením hlasivek mohou mít malé nebo žádné dechové obtíže. Tím může být diagnóza oboustranné obrny RLN opožděna. Na pracovišti autorů je diagnóza oboustranné obrny hlasivek obvykle prokázána endoscopicky flexibilními nebo rigidními optikami. Schéma 1 ukazuje přehled diagnostického a léčebného algoritmu.
Schéma 1. Diagnosticko-léčebný algoritmus. 
Ze zkušeností autorů vychází přesvědčení, že v těchto vzácných případech hraje velmi důležitou roli okamžitá revize RLN. V Motolské nemocnici je ročně provedeno kolem 1200-1500 chirurgických výkonů na štítné žláze a příštítných tělískách, z toho přibližně 800-900 výkonů je provedeno na Klinice otorinolaryngologie a chirurgie hlavy a krku FN. Toto pracoviště je zároveň centrem pro revizní operace štítné žlázy pro Českou republiku. Autoři upřednostňují provedení přímé end-to-end anastomózy RLN nebo anastomózy s použitím nervové štěpu, v souboru nebyla nikdy použita anastomóza s ansa cervicalis n. hypoglossi nebo jiné druhy přenosu nervově-svalových jednotek. Ve většině případů, kdy rekonstrukce provedena nebyla, nebylo možné distální pahýl nervu identifikovat nebo byl natolik vážně poškozen, že nebylo možné jej k rekonstrukci použít.
Současný technický vývoj v oblasti intraoperační neuromonitorace hrtanových nervů při chirurgii štítné žlázy a její zlepšená dostupnost vedou k hypotéze, že je možné dosáhnout dalšího snížení rizika nervového poškození hrtanu. Nicméně výsledky některých nedávno publikovaných prací nejsou vždy optimistické. Neuromonitorace může zlepšit výsledky u obtížných či rizikových situací, jde hlavně o reoperace, operace retrosternálních strum a malignit štítné žlázy (8). Rovněž u operací štítné žlázy u dětí je neuromonitorace považována za velmi přínosnou. V tomto světle je zajímavé, že u většiny pacientů s poškozením RLN v tomto souboru byla indikační diagnózou prostá polynodózní struma a v žádném případě se nejednalo o reoperaci štítné žlázy.
Málo zkušení a středně zkušení chirurgové štítné žlázy mohou mít z použití neuromonitorace prospěch. U méně zkušených chirurgů nebo u chirurgů s malou frekvencí operací může neuromonitorace usnadnit identifikaci RLN a jeho preparaci. Kritici ale tvrdí, že neuromonitorace může také vyvolat falešný pocit jistoty při výkonu a naopak být spíše rizikovým faktorem. Dle AAO-HNS (Americká akademie pro otorinolaryngologii a chirurgii hlavy a krku) mohou být tyreoidální chirurgové rozděleni do čtyř skupin na: A) nezkušení, s méně než 200 operacemi štítné žlázy; B) středně zkušení s 200-500 výkony; C) zkušení s 500-1500 výkony a D) experti s více než 1500 operacemi. Skupina B – středně zkušení, je statisticky nejvíce náchylná způsobit zranění RLN. V souladu s touto hypotézou byla většina výkonů s následnou oboustrannou obrnou RLN v této studii prováděna středně zkušenými chirurgy. Období výcviku kandidátů tyreoidální chirurgie je oblastí, kde má neuromonitorace hrtanových nervů potenciál pozitivně ovlivnit rychlost učební křivky a snížit i riziko pooperačních komplikací. Zkušení chirurgové a experti pravděpodobně tolik neprofitují z využití neuromonitorace u běžných výkonů, neuromonitorace může být přínosem ve složitých případech (reoperace, operace u pacientů s jednostrannou parézou aj.). Z dosažených výsledků této studie je zřejmé, že neuromonitorace hrtanu je velmi užitečná i v případech revizních výkonů pro oboustrannou obrnu RLN. Bohužel má ale malou pozitivní prediktivní hodnotu, odhad budoucí funkce nervu je na základě výsledků neuromonitorace velmi obtížný (9).
Několik nedávných studií také ukázalo, že distální část RLN a jeho anastomózy s n. laryngeus superior představují spíše nervovou pleteň. Kruse (10) opisuje charakteritiky dělení RLN a jeho spojek s n. laryngeus superior ve studii provedené na kadaverech. Podle jeho pozorování byla ve většině případů první (nejvíce proximální) větev RLN dolní částí Galénovy anastomózy. Její druhé odstupy tvoří drobné nekonstantní větvičky, které inervují krikoarytenoidní sval. Teprve poté se RLN dělí na přední větev, inervující m. vocalis a m. cricoarytenoidesus lateralis, a zadní větev, která většinou běží k interarytenoidnímu svalu. Podle tzv. Wagner-Grossmannovy teorie ovlivňuje variabilita větvení RLN různé postavení hlasivek v případě obrny RLN (4). Zejména malé větvičky pro zadní krikoarytenoidní sval lze snadno zranit při disekci podél ventrální a dorzální větve RLN. To může vést k deklarování nálezu neporušeného RLN nebo jeho zadní větve a současné paréze. Může to být jeden z důvodů, proč u žádného z případů s nalezenou nepřerušenou zadní větví RLN nedošlo k obnovení funkce.
K obrně RLN u pacientů s anatomicky intaktním nervem dochází pravděpodobně v důsledku nadměrné manipulace a především nepřiměřeného tahu, kdy může dojít k poškození jemných vasa nervorum, otokům apod. (neuropraxis).
Další terapeutické kroky jsou u pacientů s oboustrannou obrnou plánovány na základě peroperačního nálezu. V první řadě je nutné rozhodnout, zda by mělo být provedeno zajištění dýchacích cest tracheostomií. Rozhodovací proces není vždy jednoduchý. Je nutné přizpůsobit peri - a postoperační opatření celkovému zdravotnímu stavu a potřebám pacienta. Vždy je snaha se tracheostomii vyhnout, zvláště v situaci, kdy je průkaz anatomicky intaktního nervu alespoň na jedné straně. Pokud jsou ale pacienti v celkově špatném zdravotním stavu (morbidní obezita, kardiovaskulární a plicní onemocnění, závažné neurologické a psychiatrické poruchy) je provedení tracheotomie nezbytné.
Z těchto důvodů je skupina pacientů tracheotomovaných v průběhu chirurgického výkonu velmi nehomogenní. Sedm z pacientů s tracheotomií mělo alespoň jeden RLN neporušený (bez přerušení kontinuity), dva z nich dokonce neporušené nervy na obou stranách. Pravděpodobnost obnovy funkce v těchto případech je považována za velmi vysokou. V této skupině byla třem pacientům provedena tracheostomie kvůli celkovému zdravotnímu stavu (více komorbidit, vysoký body mass index apod.), dalším čtyřem v celkově dobrém zdravotním stavu pak z důvodu významného inspiračního stridoru a omezení dýchacích cest. Zbývající tři pacienti s přerušenými nervy na obou stranách byli indikováni k výkonům rozšiřujícím dýchací cesty. Sedm pacientů bylo dekanylováno do šesti měsíců po operaci, šest z nich mělo anatomicky zachován alespoň jeden RLN (dva z nich oba). Jeden pacient s přerušenými a rekonstruovanými oběma nervy byl dekanylován po povedené levostranné zadní chordotomii. 18 pacientů z podskupiny pacientů bez tracheostomie (19 pacientů) mělo alespoň jeden RLN neporušen, 10 z nich mělo intaktní oba nervy.
Jak bylo uvedeno, pravděpodobnost obnovy funkce nervu je v případech se zachovanou anatomickou kontinuitou velmi vysoká, pokud u těchto pacientů nejsou známky akutních dechových obtíží, nebývají další chirurgické zásahy na dýchacích cestách indikovány. Pokud dojde ke spontánní úpravě hybnosti hrtanu, bývá to zpravidla v období 4–6 měsíců od výkonu (17).
Dostupné videolaryngostroboskopické a videokymografické nálezy ozřejmily obnovu slizniční vlny hlasivek (včetně jejich fáze a symetrie) ve všech čtyřech případech oboustranně obnovené mobility. Vlny byly zcela symetrické, bez fázového posunu. V případech, kdy jednostranná porucha hybnosti hlasivek přetrvávala, byla obvykle pozorována asymetrie slizničních vln a jejich fázový posun. Tento typický protipohyb slizniční vlny byl opakovaně popsán (16).
ZÁVĚR
Okamžité revizní operace při iatrogenní oboustranné obrně RLN po výkonech na štítné žláze a příštítných tělískách jsou vhodné u pacientů s nejasnostmi ohledně zachování anatomické integrity nervů. Mohou tak být identifikováni pacienti s vyšší pravděpodobností obnovy funkce zvratných nervů. Rekonstrukce nervu může pomoci udržet správný objem a svalové napětí hlasivek, což je důležité pro následnou foniatrickou reedukaci. Operace by měla být provedena co nejdříve po původním výkonu, nejlepších výsledků je dosahováno v případě, že se tak stane do 24 hodin od poranění. Operace je velmi náročná, proto by tyto výkony měly být vyhrazeny pouze pro specializovaná centra a prováděny experty v chirurgii štítné žlázy.
Práce byla podpořena grantem NS 9901 IGA MZ ČR.
MUDr. Michal Zábrodský
Klinika ORL a chirurgie hlavy a krku
1. LF UK a FNM
V Úvalu 84
150 06 Praha 5
e-mail: mzabrodsky@tiscali.cz
Zdroje
1. Bhattacharyya, N., Fried, M. P.: Assessment of the morbidity and complications of total thyroidectomy. Arch. Otolaryngol. Head Neck Surg., 128, 2002, 4, 389-392.
2. Canaris, G. J., Manowitz, N. R., Mayor, G., Ridgway, E. C.: The Colorado thyroid disease prevalence study. Arch. Intern. Med., 160, 2000, 4, s. 526-534.
3. Dralle, H., Sekulla, C., Lorenz, K., Brauckhoff, M., Machens, A.: Intraoperative monitoring of the recurrent laryngeal nerve in thyroid surgery. World J. Surg., 32, 2008, 7, s. 1358-1366.
4. Grossmann, M.: Experimentelle Beiträge zur Lehre von der. ‘’Posticuslähmung’’. Arch. Laryngol. Rhin., 1897, 6, s. 282.
5. Hermann, M., Alk, G., Roka, R., Glaser, K., Freissmuth, M.: Laryngeal recurrent nerve injury in surgery for benign thyroid diseases: effect of nerve dissection and impact of individual surgeon in more than 27,000 nerves at risk. Ann. Surg., 235, 2002, 2, s. 261-268.
6. Hermann, M., Hellebart, C., Freissmuth, M.: Neuromonitoring in thyroid surgery: prospective evaluation of intraoperative electrophysiological responses for the prediction of recurrent laryngeal nerve injury. Ann. Surg., 240, 2004, 1 s. 9-17.
7. Higgins, T. S., Gupta, R., Ketcham, A. S., Sataloff, R. T., Wadsworth, J. T., Sinacori, J. T.: Recurrent laryngeal nerve monitoring versus identification alone on post-thyroidectomy true vocal fold palsy: a meta-analysis. Laryngoscope, 121, 5, s. 1009-1017.
8. Chan, W. F., Lang, B. H., Lo, C. Y.: The role of intraoperative neuromonitoring of recurrent laryngeal nerve during thyroidectomy: a comparative study on 1000 nerves at risk. Surgery, 140, 2006, 6, s. 866-872; discussion 872-873.
9. Chan, W. F., Lo, C. Y.:. Pitfalls of intraoperative neuromonitoring for predicting postoperative recurrent laryngeal nerve function during thyroidectomy. World J. Surg., 30, 2006, 5, s. 806-812.
10. Kruse, E., Olthoff A, Schiel R.: Functional anatomy of the recurrent and superior laryngeal nerve. Langenbecks Arch. Surg., 391, 2006, 1, s. 4-8.
11. Lo, C. Y., Lang, B. H., Chan, W. F., Kung, A. W., Lam, K. S.: A prospective evaluation of preoperative localization by technetium-99m sestamibi scintigraphy and ultrasonography in primary hyperparathyroidism. Am. J. Surg., 193, 2007, 2, s. 155-159.
12. Procacciante, F., Picozzi, P., Pacifici, M. et al.: Palpatory method used to identify the recurrent laryngeal nerve during thyroidectomy. World J. Surg., 24, 2000, 5, s. 571-573.
13. Randolph, G. W., Dralle, H., Abdullah, H. et al.: Electrophysiologic recurrent laryngeal nerve monitoring during thyroid and parathyroid surgery: international standards guideline statement. Laryngoscope, 121 Suppl 1, s. 1-16.
14. Shaw, H. S., Deliyski, D. D.: Mucosal wave: a normophonic study across visualization techniques. J. Voice, 22, 2008, 1, s. 23-33.
15. Steurer, M., Passler, C., Denk, D. M., Schneider, B., Niederle, B., Bigenzahn, W.: Advantages of recurrent laryngeal nerve identification in thyroidectomy and parathyroidectomy and the importance of preoperative and postoperative laryngoscopic examination in more than 1000 nerves at risk. Laryngoscope, 112, 2002, 1, s. 124-133.
16. Svec, J. G., Sram, F., Schutte, H. K.: Videokymography in voice disorders: what to look for? Ann. Otol Rhinol. Laryngol., 116, 2007, 3, s. 172-180.
17. Thermann, M., Feltkamp, M., Elies, W., Windhorst, T.: Recurrent laryngeal nerve paralysis after thyroid gland operations. Etiology and Consequences. Chirurg, 69, 1998, 9, s. 951-956.
18. Wang, C.: The use of the inferior cornu of the thyroid cartilage in identifying the recurrent laryngeal nerve. Surg. Gynecol. Obstet., 140, 1975, 1, s. 91-94.
Štítky
Audiológia a foniatria Detská otorinolaryngológia Otorinolaryngológia
Článek Erythema multiforme v ORLČlánek Extranodální NK/T buněčný lymfom nazálního typu - neobvyklá příčina jednostranné nosní obstrukceČlánek Vyhlášení soutěže o nejlepší publikaci České společnosti ORL a CHHK za r. 2011 (Kutvirtova cena)
Článok vyšiel v časopiseOtorinolaryngologie a foniatrie
Najčítanejšie tento týždeň
2012 Číslo 2- Sekundárna imunodeficiencia z pohľadu hematoonkológa
- Protilátkové imunodeficiencie
- Detekcia a diagnostika primárnych imunodeficiencií v teréne - praktický prehľad v kocke
- Variant omikron SARS-CoV-2 – dôvod na optimizmus, či na obavy?
- Účinnosť monoklonálnych protilátok proti COVID-19 u chorých s vrodenými poruchami imunity
-
Všetky články tohto čísla
- Využití CT navigace v chirurgii hlavy
- Okamžité revize u pacientů s oboustrannou obrnou zvratných nervů po operaci štítné žlázy a příštítných tělísek
- Otázky související se zaváděním plošného screeningu sluchu v Moravskoslezském kraji
- Helicobacter pylori a jeho úloha v patogenezi a patologii orofaryngu a epifaryngu ve vztahu k ORL onemocněním
- Extranodální NK/T buněčný lymfom nazálního typu - neobvyklá příčina jednostranné nosní obstrukce
- Kurz Sanační a rekonstrukční chirurgie středního ucha
- Worskhop – velké slinné žlázy
- Vzpomínka na prim. MUDr. Arnošta Pellanta, CSc.
- Sekce lékařů lůžkových pracovišť
- Vyhlášení soutěže o nejlepší publikaci České společnosti ORL a CHHK za r. 2011 (Kutvirtova cena)
- V. W. Rawool: Hearing Conservation In Occupational, Recreational, Educational and Home Settings
- M. S. Godin: Rhinoplasty, Cases and Techniques
- Erythema multiforme v ORL
- Současný pohled na adenotomii a tonzilektomii v České republice (dotazníková studie)
- Postterapeutické hodnotenie priamej endoskopickej autofluorescencie a ej použitie v enežmente liečby rakoviny hrtana
- Otorinolaryngologie a foniatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Erythema multiforme v ORL
- Extranodální NK/T buněčný lymfom nazálního typu - neobvyklá příčina jednostranné nosní obstrukce
- Současný pohled na adenotomii a tonzilektomii v České republice (dotazníková studie)
- Okamžité revize u pacientů s oboustrannou obrnou zvratných nervů po operaci štítné žlázy a příštítných tělísek
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



