-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
- Kariéra
Robotická resekce hluboce uloženého pánevního neurinomu
Robotic-assisted resection of deep pelvic schwannoma
Introduction: Schwannomas are a group of well differentiated benign tumors originating from the Schwann cells of the peripheral nervous system. Their localization in the pelvis is very rare. Schwannomas with expansive growth can cause wide neurologic symptoms or oppression of pelvic organs.
Case report: The authors present a case study of a 60-year-old woman with a large, symptomatic deep pelvic schwannoma. The patient underwent robotic-assisted surgery resulting in complete tumor extirpation. The patient’s postoperative course was uneventful with a total of two hospitalization days. The diagnosis of a schwannoma was confirmed by histopathologic analysis. At 11-month follow-up surveillance the patient did not present any neurological deficit or other symptoms.
Conclusion: Robotic-assisted surgery allows safe and effective surgical treatment in difficult-to-access anatomical areas. Magnetic resonance imaging is required for preoperative imaging of neurogenic tumors. Histological verification is not recommended in cases where evidence of a schwannoma is found. Multidisciplinary cooperation of a dedicated team experienced in minimally invasive pelvic surgery is necessary.
Keywords:
robotic surgery – schwannoma – case report – deep pelvic tumors
Autori: M. Murin 1; M. Rousek 1
; Š-O. Schütz 1; T. Husárová 1; P. Vaněk 2; Radek Pohnán 1
Vyšlo v časopise: Rozhl. Chir., 2023, roč. 102, č. 11, s. 437-440.
Kategória: Kazuistika
doi: https://doi.org/10.33699/PIS.2023.102.11.437–440Súhrn
Úvod: Neurinomy jsou skupinou dobře diferencovaných benigních tumorů vycházejících ze Schwannových buněk periferních nervů. Jejich výskyt v oblasti pánve je vzácný. Expandující neurinomy se mohou projevovat pestrou neurologickou symptomatologií nebo útlakem orgánů pánve.
Kazuistika: Autoři prezentují případ 60leté pacientky s objemným symptomatickým hluboce uloženým neurinomem pánve. Nemocná podstoupila roboticky asistovanou operaci s kompletní exstirpací tumoru. Pooperační průběh byl nekomplikovaný s dimisí druhý pooperační den. Histologicky byla potvrzena diagnóza neurinomu. Pacientka je 11 měsíců od operace bez obtíží a bez neurologického deficitu.
Závěr: Roboticky asistovaná operace umožňuje bezpečnou a efektivní chirurgickou léčbu ve špatně přístupných anatomických prostorech. Magnetická rezonance je obligatorní metodou při předoperačním zobrazení neurogenních nádorů. V případě průkazu neurinomu není histologická verifikace doporučována. Nutná je multidisciplinární spolupráce s dedikovaným týmem se zkušeností s miniinvazivní pánevní chirurgií.
Klíčová slova:
robotická chirurgie – neurinóm – kazuistika – nádory pánve
ÚVOD
Hluboce uložené pánevní tumory (deep pelvic tumours) jsou heterogenní skupinou tumorů, které představují výzvu jak v diagnostice, tak v chirurgické léčbě. Mimo nejpočetnější skupinu tumorů vycházejících z gastrointestinálního a urogenitálního traktu se zde vyskytují také mnohem vzácnější nádory vycházející z pojivové, nervové a lymfo-vaskulární tkáně.
Neurinomy jsou skupinou dobře diferencovaných benigních novotvarů, které vycházejí z obalů periferních nervů. Při expanzivním růstu mohou způsobovat řadu neurologických a obstrukčních symptomů. Na jejich léčbě participují chirurgové s neurochirurgy.
Chirurgický přístup k hluboce uloženým pánevním tumorům (prea parasakrálním) je obtížný a v předoperační rozvaze nabízí tři možnosti:
Zadní přístup, poprvé popsaný Kraskem (1885), může být intersfinkterický, transfinkterický parakokcygeální, transsakrální, transsakrokokcygeální, transanorektální, transvaginální [1]. Je vhodný pro nízce uložené benigní tumory s postižením kostěných struktur a s horním okrajem tumoru sahajícím pod hranici obratle S3 [1]. Většinou je zatížen menší přehledností, horší možností kontroly krvácení a vyšším rizikem poranění pánevních nervů, zejména u pacientů s nutností sakrektomie [1].
Přední (transabdominální) přístup je doporučovaný u větších tumorů s možným maligním potenciálem, bez postižení kostěných struktur a s dolním okrajem tumoru lokalizovaným nad hranicí obratle S3 [1]. Výhodou je vyšší přehlednost, lepší kontrola krvácení a nižší riziko poranění pánevních nervů [1]. Nevýhodou je vyšší riziko infekce laparotomie a pomalejší zotavování po výkonu [1].
Hybridní přístup (abdominosakralní) je další z možností léčby masivních, komplexních tumorů, u kterých je suspekce na maligní chování [1]. Veškerá diagnosticko-terapeutická rozvaha by vzhledem k raritnosti těchto nádorů měla probíhat multidisciplinárně a s vysoce individuálním přístupem k pacientovi.
Kromě laparotomického přístupu je možné využití miniinvazivních operačních technik. Ke konvenčním laparoskopickým výkonům v poslední době přibyly i roboticky asistované operace. Oproti laparoskopickým operacím usnadňuje flexibilita robotických nástrojů výkony v anatomicky nepříznivých lokalizacích.
KAZUISTIKA
60letá pacientka s anamnézou hysterektomie a oboustranné adnexektomie pro myomatózu byla vyšetřovaná pro bolesti malé pánve a hypestezie v oblasti dermatomu S1 vlevo. Při gynekologickém vyšetření v listopadu 2021 byl ultrasonograficky zobrazen tumor malé pánve vlevo. Nemocná podstoupila operační revizi na spádovém gynekologickém oddělení. Při laparotomii se nepodařilo tumor ozřejmit. Byla doplněna magnetická rezonance pánve (MR) s nálezem presakrálně uloženého tumoru malé pánve vlevo (Obr. 1). Nemocná podstoupila v květnu 2022 laparoskopickou revizi na vyšším gynekologickém pracovišti s odběrem biopsie z hluboce uloženého tumoru presakrálně vlevo. Nálezem z histopatologického vyšetření byl diagnostikován benigní schwannom. Pro trvající bolesti v oblasti pánve a progresi neurologických symptomů (iritace v oblasti S1 vlevo) byla nemocná v červnu 2022 odeslána ke konzultaci na Neurochirurgickou a neuroonkologickou kliniku 1. LF UK a ÚVN Praha, kde bylo doplněno kontrolní vyšetření MR pánve (s nálezem progrese presakrálně uloženého neurogenního tumoru) a CT vyšetření břicha (Obr. 2) popisující ohraničený tumor v malé pánvi vlevo o velikosti 48×50×68 mm s dislokací levého ureteru a větví levé vnitřní ilické tepny. Multidisciplinárním týmem byla nemocná indikována k roboticky asistované exstirpaci tumoru.
V listopadu 2022 byla nemocná operována s využitím robotického systému da Vinci Xi (Intuitive Surgery) se čtyřmi robotickými porty. Nad promontoriem byl natnut dorzální list peritonea po odstup arteria mesenterica inferior, odklopeno rektosigma a vizualizovány oba uretery s průběhem ilických cév. Dobře ohraničený tumor dislokoval mediálně distální průběh levého močovodu a byl obestoupen kolaterálami z levé ilické tepny. Postupně byla z tumoru uvolněna distální část levého močovodu a izolovány větve levé ilické tepny (Obr. 3). Pomocí nástroje SynchroSeal® a tupé preparace byla dokončena exstirpace tumoru a nádor byl extrahován v endobagu z minilaparotomie v původním Pfannenstielově řezu. Operace s minimální krevní ztrátou trvala 210 minut. Pooperační průběh byl nekomplikovaný a pacientka byla dimitována do domácí péče 2. pooperační den. Při histopatologickém rozboru patolog potvrdil benigní neurinom o velikosti 9×6×5 cm.
Během 11měsíčního ambulantního sledování je pacientka bez obtíží, bez neurologické symptomatologie a bez bolestí. Na kontrolní MR není nález recidivy a nemocná je spokojená s estetickým výsledkem.
Obr. 1. A : MR axiální řez malé pánve, šipka označuje presakrálně uložený ohraničený tumor vlevo (T1 − vážená sekvence, TSE, gadovist); B: MR koronární řez malé pánve, šipka označuje presakrálně uložený tumor vlevo (T2 − vážená sekvence, TSE) 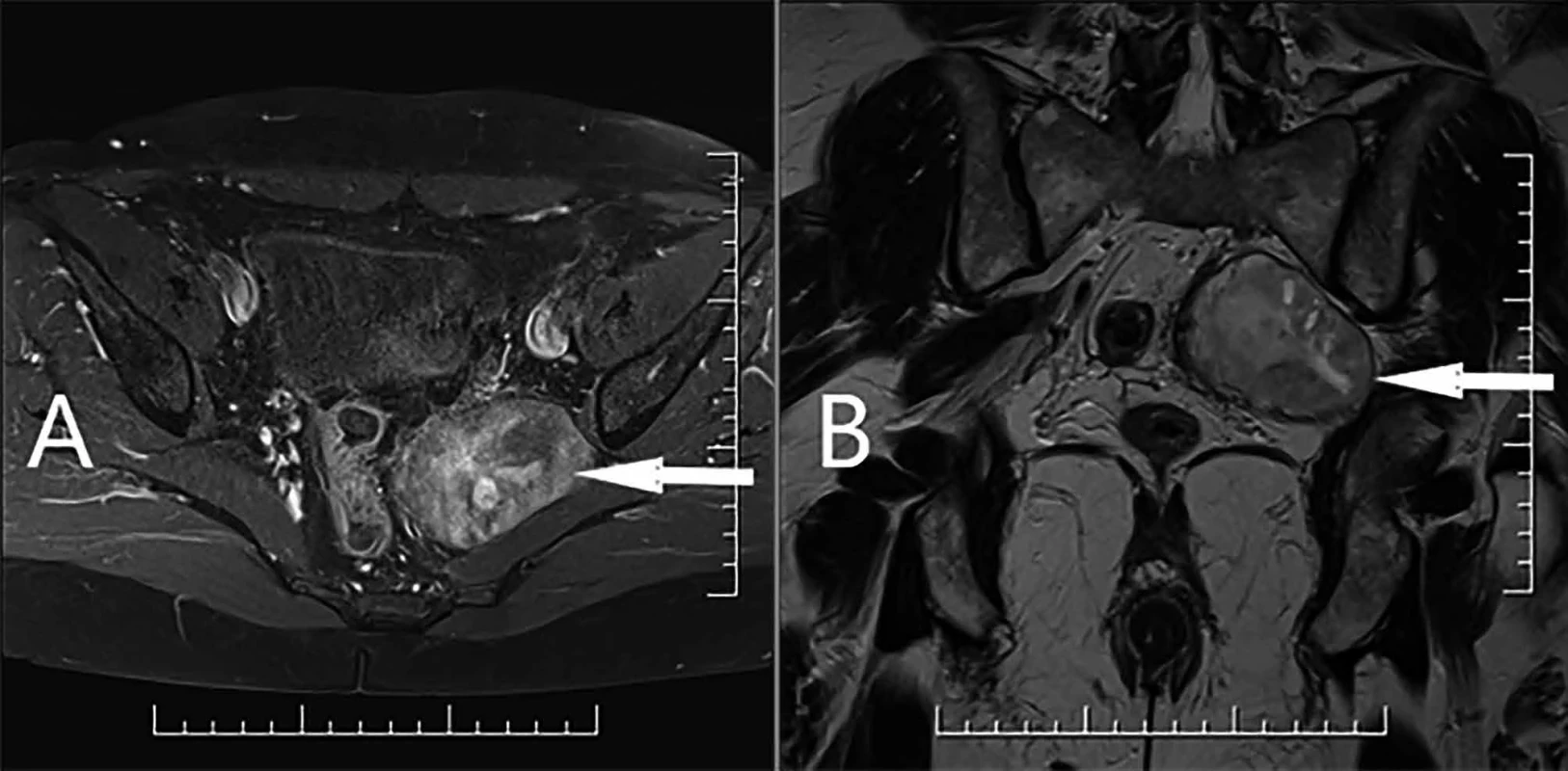
Fig 1. A: Axial MRI scan of the pelvis; the arrow points at the well encapsulated, presacral tumor, localized to the left side (T1 weighted sequence, TSE, Gadovist); B: Coronal MRI scan of the pelvis; the arrow points at the well encapsulated, presacral tumor, localized to the left side (T2 weighted sequence, TSE) Obr. 2. (A): CT 3D rekonstrukce průběhu levého močovodu k tumoru (označen zeleně); (B): CT 3D rekonstrukce průběhu levé vnitřní ilické tepny k tumoru (označen zeleně) 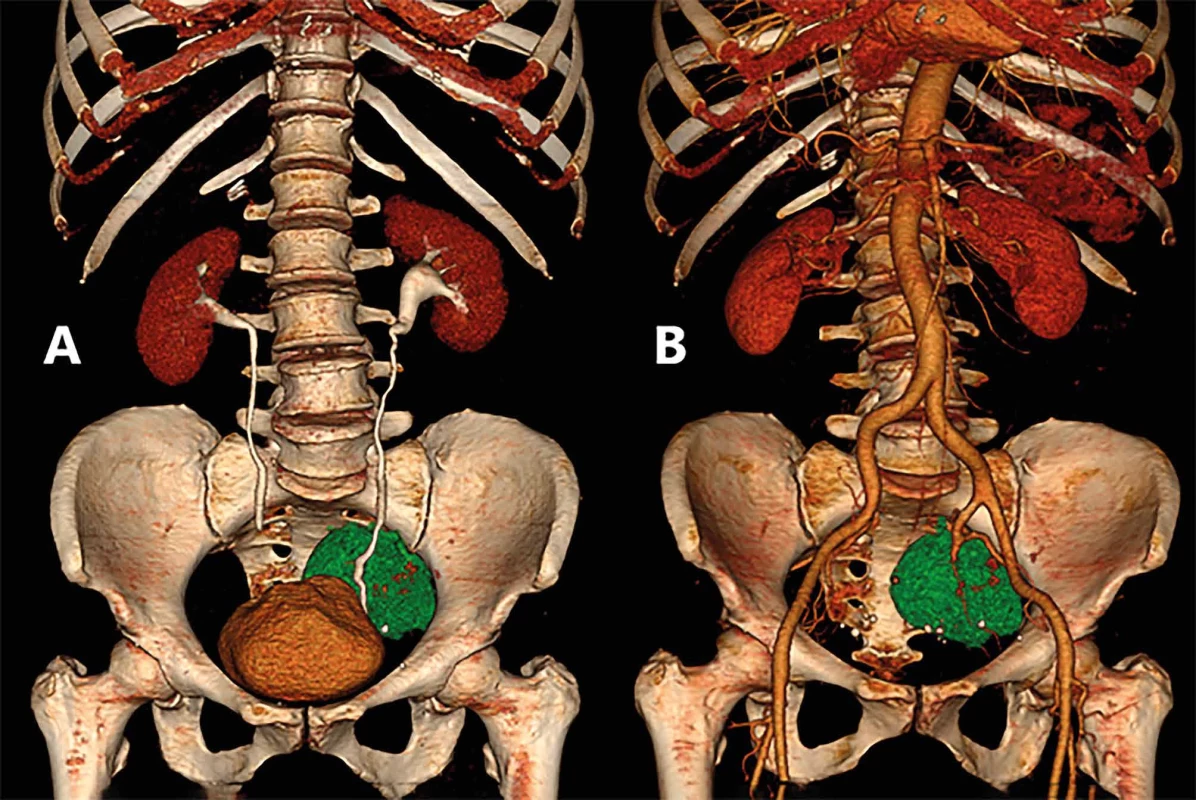
Fig 2. (A): CT scan, 3D reconstruction of the green marked tumor and the left ureter; (B): CT scan, 3D reconstruction of the green marked tumor and the left internal iliac artery Obr. 3. Peroperační snímek, situace po uvolnění tumoru z větví vnitřní ilické tepny vlevo; (U – levý ureter, T− tumor, šipka – klip na větvi levé vnitřní ilické tepny) 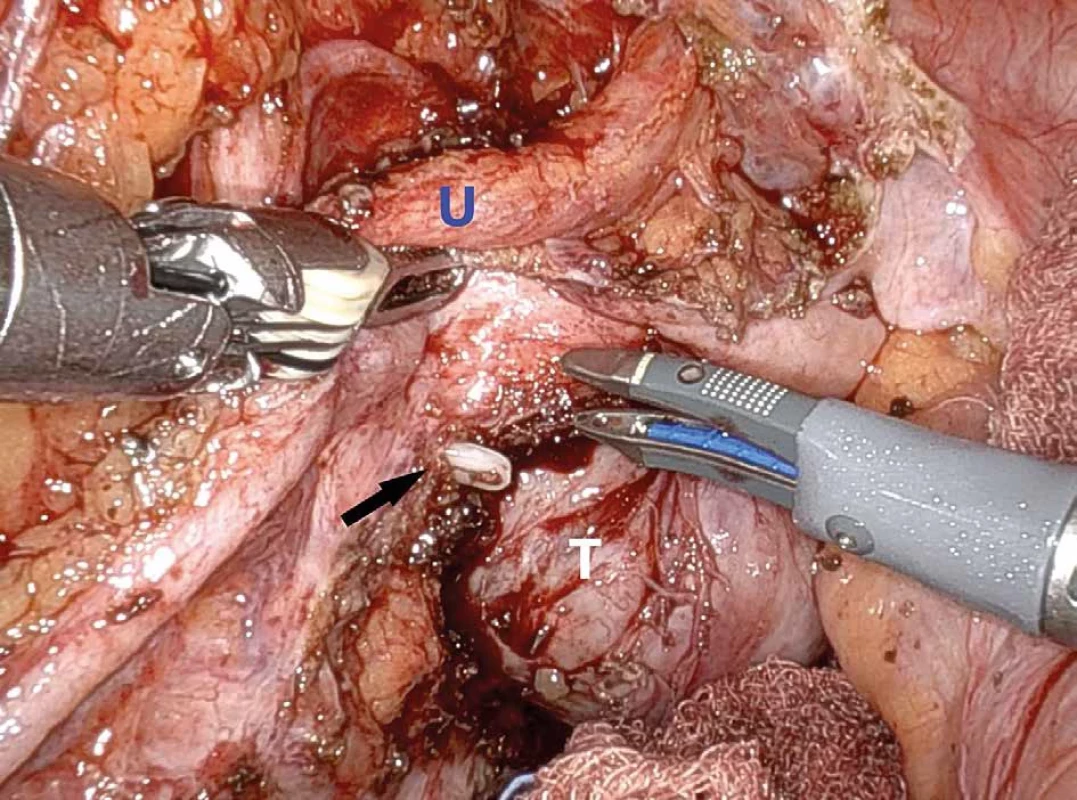
Fig. 3: Intraoperative view after tumor dissection from the branches of internal iliac artery; (U – left ureter; T – tumor; arrow – clipped branch of left internal iliac artery) DISKUZE
Neurinomy (schwannomy či neurilemomy) jsou benigní nádory vycházející ze Schwannových buněk periferních nervů, jejich maligní transformace je velice vzácná, WHO je klasifikuje jako grade I benigní tumory [2]. Tyto tumory se mohou vyskytovat v kterékoliv inervované části těla [3−5]. Výskyt neurinomů je v 90 % sporadický, 3 % jsou asociovány s neurofibromatózou II. typu, 2 % se schwannomatózou a v 5 % s meningeomatózou s nebo bez neurofibromatózy II. typu [5].
Spinální neurinomy jsou vzácné, incidence je 0,24/100 000 za rok, bez jasné rasové nebo pohlavní preference [6,2]. V souboru 2412 pacientů se spinálními neurinomy bylo 913 (37,68 %) lokalizováno do lumbosakrální oblasti [7], tj. incidence v dané lokalizaci pouhých 0,09/100 000 za rok. Neurinomy postihují pacienty všech věkových skupin, ale vrchol incidence je mezi čtvrtou a šestou dekádou života [2].
Diagnostika pánevních nebo retroperitoneálních neurinomů je vzhledem k širokému, relativně volnému prostoru pozdní a tumorózní masa může dosahovat značných rozměrů [8]. Symptomy jsou nespecifické, bez jasných patognomických znaků, nejčastěji se vyskytuje břišní dyskomfort (30,5 %), abdominalgie (20,7 %), lumbosakrální bolesti (6,1 %) a zažívací obtíže (6,1 %) [8]. Klinický nález je u většiny tumorů do 5 cm chudý [10].
Zobrazovací metodou volby je MR, která dokáže nejlépe rozlišit původ tumoru, jeho ohraničení a vztah k ostatním orgánům [11]. Recentní studie uvádějí senzitivitu 81 % a specificitu 83 % [12].
Preoperační biopsie je indikována jen u diagnosticky nejednoznačných případů a je asociována s vysokým rizikem postpunkčního krvácení, infekcí a možností rozšíření tumoru punkčním kanálem [13].
Malé asymptomatické neexpandující neurinomy je možné observovat, kurativní modalitou symptomatických neurinomů je chirurgická resekce, následovaná pooperační dispenzarizací [4]. Chirurgický přístup k hluboce uloženým pánevním neurinomům je vysoce individualizovaný na základě lokalizace, velikosti, neurologické symptomatologii a předpokládané biologické povahy tumoru [1].
Úspěšná implementace robotické chirurgie do standardních chirurgických, urologických a gynekologických léčebných strategií posouvá indikační spektrum i k raritnějším diagnózam, jako je zde popsaný případ. Zásadní přínos robotické chirurgie spočívá v bezpečné a precizní preparaci v okolí kruciálních struktur pánve, ve snížení krevní ztráty, v menší traumatizaci pacienta a minimalizaci funkčního dopadu. Tyto skutečnosti vedou k významnému zkrácení doby hospitalizace a rekonvalescence pacienta a v neposlední řadě je nezanedbatelný také lepší výsledný estetický efekt [14]. Tuto premisu potvrzuje i náš případ, kdy jsme nekomplikovaně provedli roboticky asistovanou resekci neurinomu v anatomicky velmi nepříznivé lokalizaci. Vzhledem k raritnosti případů není t. č. k dispozici robustní studie srovnávající otevřený a miniinvazivní přístup [4].
Velmi důležitá je pooperační dispenzarizace pacienta. I když je prognóza pacientů dobrá, je riziko rekurence kolem 5 % [15].
ZÁVĚR
Náš případ i dosud publikované studie potvrzují, že robotická chirurgie poskytuje řadu benefitů v porovnání s konvenčními metodami. Možnost precizní preparace v uzavřených, špatně přístupných a rizikových prostorách, jakými je malá pánev, snižuje riziko peroperačních i pooperačních komplikací výkonu se zachováním radikality a menší traumatizací pacienta vedoucí k významnému zkrácení doby hospitalizace a rekonvalescence [14].
Seznam zkratek:
CT – výpočetní tomografie (computed tomography)
MRI – magnetická rezonance (magnetic resonance imaging)Článek vznikl díky podpoře DRZRO MO1012.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise, s výjimkou kongresových abstrakt a doporučených postupů.
MUDr. Murin M.
Chirurgická klinika
2. LF UK a ÚVN Praha
U Vojenské nemocnice 1200
169 02 Praha 6
e-mail: murin.matus@uvn.cz
ORCID: 0009-0002-6096-0065
Zdroje
- Saxena D, Pandey A, Bugalia RP, et al. Management of presacral tumors: Our experience with posterior approach. International Journal of Surgery Case Reports. 2015;12 : 37−40. doi: 10.1016/j. ijscr.2015.05.015.
- WHO Classification of Tumours Editorial Board. Soft tissue and bone tumours. Lyon International Agency For Research On Cancer 2020 : 226−231.
- Pertea M, Filip A, Huzum B, et al. Schwannoma of the upper limb: Retrospective study of a rare tumor with uncommon locations. Diagnostics 2022;12(6):1319. doi: 10.3390/diagnostics12061319.
- Pennington Z, Reinshagen C, Ahmed AK, et al. Management of presacral schwannomas – a 10-year multi-institutional series. Annals of Translational Medicine 2019;7(10):228−228. doi: 10.21037/atm.2019.01.66.
- Sheikh MM, De Jesus O. Schwannoma. PubMed Published 2021. Available at: www. ncbi.nlm.nih.gov/books/NBK562312/.
- Tish S, Habboub G, Lang M, et al. The epidemiology of spinal schwannoma in the United States between 2006 and 2014. Journal of Neurosurgery: Spine 2020;32(5):661−666. doi: 10.3171/2019.10.spine191025.
- Sun I, Pamir MN. Non-syndromic spinal schwannomas: A novel classification. Frontiers in Neurology 2017;8. doi: 10.3389/fneur.2017.00318.
- Pohnán R, Herzinger J, Vaněk P, et al. Surgical treatment of benign mediastinal neurogenic tumors – a 7-year analysis. Cesk Slov Neurol N. 2020; 83(2):184−188.
- Li Q, Gao C, Juzi JT, et al. Analysis of 82 cases of retroperitoneal schwannoma. ANZ Journal of Surgery 2007;77(4):237−240. doi: 10.1111/j.1445-2197.2007.04025.x.
- Debaibi M, Essid R, Sghair A, et al. Retroperitoneal schwannoma: Uncommon location of a benign tumor. Clinical Case Reports 2022;10(4):e05726. doi: 10.1002/ ccr3.5726.
- Cerofolini E, Landi A, DeSantis G, et al. MR of benign peripheral nerve sheath tumors. Journal of Computer Assisted Tomography 1991;15(4):593−597. doi: 10.1097/00004728-199107000-00013.
- Merchea A, Larson DW, Hubner M, et al. The value of preoperative biopsy in the management of solid presacral tumors. Diseases of the Colon and Rectum 2013;56(6):756−760. doi: 10.1097/DCR.0b013e3182788c77.
- Al Skaini MS, Haroon H, Sardar A, et al. Giant retroperitoneal ancient schwannoma: Is preoperative biopsy always mandatory? International Journal of Surgery Case Reports 2015;6 : 233−236. doi:10.1016/j.ijscr.2014.08.015.
- Yin J, Wu H, Tu J, et al. Robot-assisted sacral tumor resection: a preliminary study. BMC musculoskeletal disorders 2018;19(1):186. doi: 10.1186/s12891-018-2084-9.
- Fehlings MG, Nater A, Zamorano JJ, et al. Risk factors for recurrence of surgically treated conventional spinal schwannomas. SPINE 2016;41(5):390−398. doi: 10.1097/brs.0000000000001232.
Štítky
Chirurgia všeobecná Ortopédia Urgentná medicína
Článek Já, robot…
Článok vyšiel v časopiseRozhledy v chirurgii
Najčítanejšie tento týždeň
2023 Číslo 11- Fixní kombinace tramadol/paracetamol je doporučenou volbou v léčbě chronické bolesti v ordinaci praktického lékaře
- Kombinace kodein/paracetamol prokázala stejný analgetický účinek jako hydrokodon/paracetamol
- Nová metoda kombinované analgetické léčby vychází z multimechanistické povahy bolesti
- Léčba chronické bolesti u starších pacientů vychází z farmakologických i nefarmakologických přístupů
- Po velké urologické operaci je výhodnější epidurální analgezie s kombinací trimecain/morfin než bupivacain/fentanyl
-
Všetky články tohto čísla
- Já, robot…
- Analýza aktuálních možností implementace miniinvazivní chirurgie slinivky břišní v high volume centrech v ČR
- Roboticky asistovaná minimálně invazivní ezofagektomie – naše první zkušenosti
- Biportální robotická plicní lobektomie, iniciální zkušenost − kazuistika
- Inovativní trendy v chirurgii: robotický přístup k retrotracheální strumě
- Robotická resekce hluboce uloženého pánevního neurinomu
- Rozhledy v chirurgii
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Roboticky asistovaná minimálně invazivní ezofagektomie – naše první zkušenosti
- Biportální robotická plicní lobektomie, iniciální zkušenost − kazuistika
- Analýza aktuálních možností implementace miniinvazivní chirurgie slinivky břišní v high volume centrech v ČR
- Robotická resekce hluboce uloženého pánevního neurinomu
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



