-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Prognostické faktory chronického středoušního zánětu 2. část - způsob chirurgické léčby
Prognostic Factors of Chronic Otitis. Part 2 - Method of Surgical Treatment
The state of hearing before and after the operation was evaluated in a retrospective study of patients surgically treated for chronic otitis according to individual per operation characteristics - the type of surgery, type of tympanoplasty, reconstruction of the posterior wall of external auditory came, the type of auditory came plasty, meatoplasty, resection of the mastoid process and obliteration of trepanation cavity.
The hearing improved after myringoplasty in all freguencies by 3 to 8 dB on the average and after myringostapedopexy on the frequencies 1 and 2 kHz by 2 dB. In the application of PORP the hearing threshold improved by 5 dB on the frequency of 500 Hz, other frequencies descreased by 1 to 18 dB. In the group with TORP the aerial conduction improved on the frequencies of 500 Hz by 6 dB and 1 kHz by 2 dB, other frequencies of 0.5 1 a 2 kHz remained without changes of air conduction, high frequencies of 3 and 4 kHz deteriorated by 6 and 5 dB.
A more extensive intervention on the temporal bone and middle car ossicles was associated with a deeper hardness of hearing before as well as after the surgery. The reconstruction of the external auditory came posterior wall, external auditory came plasty, resection of the mastoid process or obliteration of trepanation cavity may not be considered as primary negative factors of the state of hearing, since execution of these kinds of interventions depends on the extent, type and localization of chronic otitis.Key words:
chronic otitis, hearing threshold, mastoidectomy, tympanoplasty, meatoplasty, obliteration of trepanation cavity, statistics, prognostic factors.
Autori: Viktor Chrobok 1
; A. Pellant 1,2; M. Meloun 3; K. Pokorný 1; E. Šimáková 4
Pôsobisko autorov: Klinika otorinolaryngologie a chirurgie hlavy a krku, Pardubická krajská nemocnice, a. s. 1; Fakulta zdravotnických studií, Univerzita Pardubice přednosta prof. MUDr. A. Pellant, DrSc. Katedra analytické chemie, Fakulta chemickotechnologická, Univerzita Pardubice 2; přednosta prof. Ing. K. Vytřas, DrSc. Fingerlandův ústav patologie, LF UK a FN, Hradec Králové 3; přednosta prof. MUDr. A. Ryška, Ph. D. 4
Vyšlo v časopise: Otorinolaryngol Foniatr, 56, 2007, No. 4, pp. 208-219.
Kategória: Původní práce
Súhrn
V retrospektivní studii 155 nemocných léčených chirurgicky pro chronický středoušní zánět byl sledován a statisticky zhodnocen stav sluchu před a po operaci podle jednotlivých peroperačních sledovaných znaků - typ chirurgického výkonu, typ tympanoplastiky, rekonstrukce zadní stěny zvukovodu, typ plastiky zvukovodu, meatoplastiky, resekce hrotu mastoidu a obliterace trepanační dutiny.
Ke zlepšení sluchu došlo po myringoplastice na všech frekvencích v průměru o 3 až 8 dB, po myringostapedopexi na frekvencích 1 a 2 kHz o 2 dB. Při použití PORPu se zlepšil sluchový práh o 5 dB na frekvenci 500 Hz, ostatní frekvence poklesly o 1 až 18 dB. Ve skupině s TORPem se zlepšilo vzdušné vedení na frekvencích 500 Hz o 6 dB a 1 kHz o 2 dB, ostatní frekvence poklesly o 2 až 7 dB. Ve skupině 78 nemocných bez tympanoplastiky byly frekvence 0,5, 1 a 2 kHz beze změny vzdušného vedení, vysoké frekvence 3 a 4 kHz se zhoršily o 6 a 5 dB.
Rozsáhlejší chirurgický výkon na spánkové kosti a středoušních kůstkách byl spojen s větší nedoslýchavostí před i po operaci. Provedení rekonstrukce zadní stěny zvukovodu, plastiky zvukovodu, meatoplastiky, resekce hrotu mastoidu nebo obliterace trepanační dutiny nelze považovat za primárně negativní prognostické faktory stavu sluchu, jelikož provedení těchto výkonů závisí na rozsahu, typu a lokalizaci chronického středoušního zánětu.Klíčová slova:
chronický středoušní zánět, práh sluchu, mastoidektomie, tympanoplastika, meatoplastika, obliterace trepanační dutiny, statistika, prognostické faktory.ÚVOD
Podle rozsahu trepanace spánkové kosti lze rozlišit různé typy chirurgických výkonů (16). Atikotomie je otevření atiku (epitympana), kdy je odstraněno scutum, které tvoří laterální kostěnou stěnu epitympana. Prostá (kortikální) mas-toidektomie je charakterizována otevřením sklepů v centrální pneumatické trati mastoidního výběžku, se zachováním zadní stěny zvukovodu, bez zásahu na zevním zvukovodu. Canal wall up mastoidektomie se skládá z prosté mastoidektomie a ošetření bubínkové dutiny cestou retroaurikulární a/nebo cestou zevního zvukovodu. Canal wall down mastoidektomie vede k otevření mastoidu, epitympana a bubínkové dutiny, se snesením zadní stěny zvukovodu. Trepanační dutinu po canal wall down mastoidektomii je možné obliterovat různými tkáněmi či materiály. Klasická radikální mas-toidektomie je dále spojena s odstraněním bubínku a středoušních kůstek, bez jejich rekonstrukce. Naopak konzervativní radikální mastoidektomie se snaží středoušní struktury šetřit a bývá spojena s tympanoplastikou.
Tympanoplastika je chirurgický postup vedoucí k rekonstrukci převodního aparátu středního ucha (5, 12). Cílem tympanoplastiky je vytvořit podmínky pro zvukově tlakovou transformaci na oválném okénku spojením celistvého bubínku s mobilní ploténkou třmínku přes intaktní nebo rekonstruovaný řetěz kůstek. Současně je třeba zajistit zvukovou ochranu membrány okrouhlého okénka. Stěny dutiny před okrouhlým okénkem musí být kryty sliznicí a dutina ventilována sluchovou trubicí (15).
Meatoplastika vede k rozšíření chrupavčitého vstupu do zevního zvukovodu; je třeba odstranit hranu konchální chrupavky na zadní stěně zvukovodu a současně adekvátní množství měkkých tkání, kůže s ceruminózními žlázkami je však šetřena. Kanalplastika je rozšíření kostěné části zevního zvukovodu tak, aby byl při otoskopii patrný anulus tympanicus po celém obvodu, neboli bubínek v celém rozsahu. Hranicí vpředu je temporomandibulární kloub a vzadu sklepy mastoidu.
METODIKA, STATISTICKÁ ANALÝZA, SOUBOR NEMOCNÝCH
Odkazujeme na práci Prognostické faktory chronického středoušního zánětu 1. část, kde jsou uvedeny sledované znaky hodnotící způsob chirurgické léčby.
CÍL PRÁCE
Porovnat a statisticky zhodnotit stav sluchu před a po operaci podle jednotlivých peroperačních sledovaných znaků.
VÝSLEDKY
1. Sluchové prahy podle typu chirurgického výkonu (antromastoidektomie, atikoantrotomie, radikální operace, klasická radikální operace, revize po radikální operaci, resekce retrakční kapsy)
Podle typu chirurgického výkonu nejlepší sluch před i po operaci (graf 1a, graf 1b) mělo 11 nemocných po resekci nebo podložení retrakční kapsy, dále pak 2 nemocní po antromastoidektomii, 51 nemocných po atikoantrotomii, 62 nemocných po radikální konzervativní operaci, 24 nemocných po revizi po radikální konzervativní operaci a největší nedoslýchavost mělo 5 nemocných po klasické radikální operaci. Byl potvrzen významný rozdíl při srovnání vzdušného vedení před i po operaci vzájemně mezi všemi skupinami, kromě antromastoidektomie, ve srovnání s radikální operací před operací, antromastoidektomie ve srovnání s revizní operací po radikální operaci před operací, antromastoidektomie ve srovnání s atikoantrotomií, antromastoidektomie ve srovnání s retrakční kapsou, radikální operace ve srovnání s klasickou radikální operací nebo s revizí po radikální operaci (tab. 1).
Graf 1a. Vzdušné vedení před (vlevo) a po (vpravo) operaci dle typu operace. 
Graf 1b. Kostní vedení před a po operaci dle operace. 
Tab. 1. Statistická významnost změn vzdušného vedení před a po operaci podle typu operace. Tučně je vyznačena statisticky významná hodnota, pro kterou je vypočtená hladina významnosti p menší než zadaná p<α=0,05. 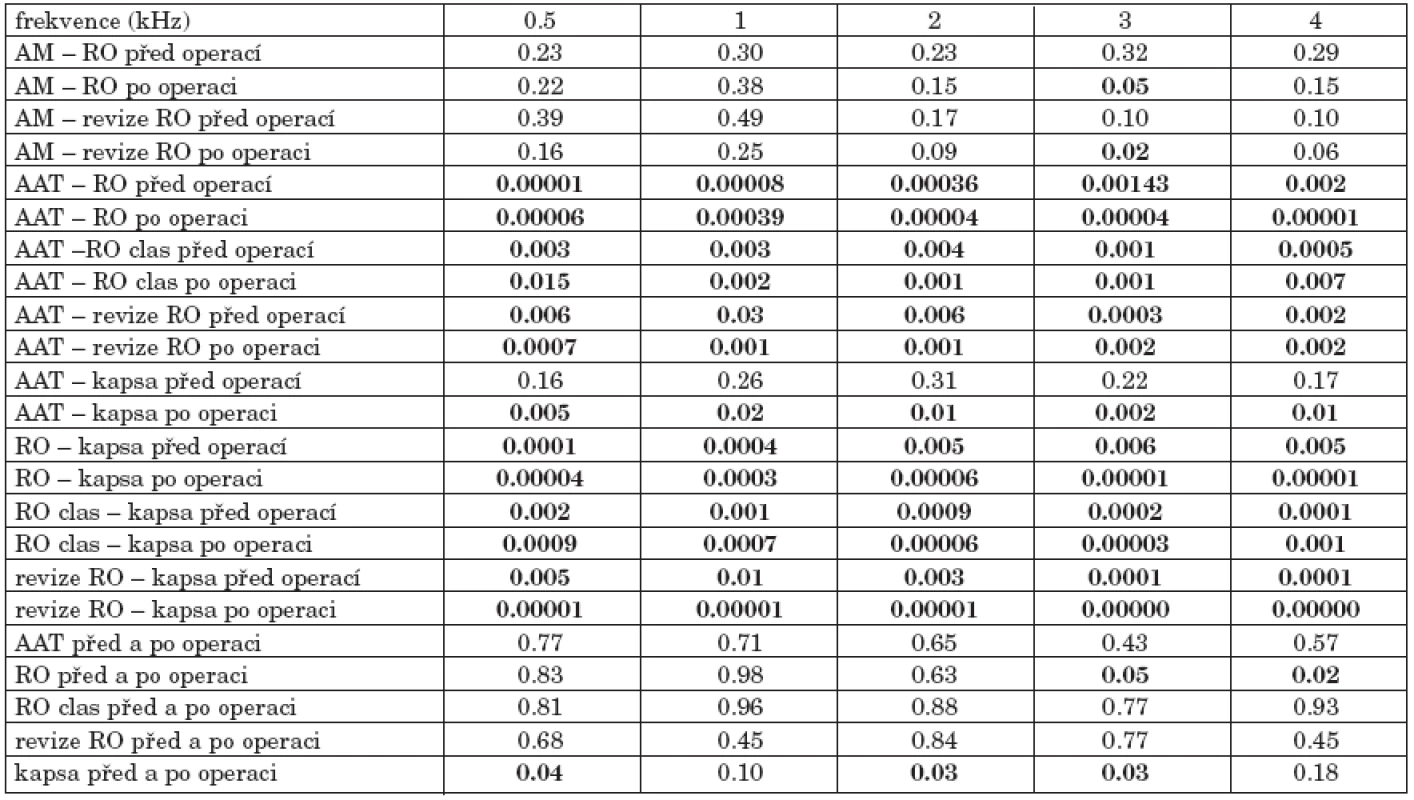
Po operaci došlo ke zlepšení vzdušného vedení nemocných s retrakční kapsou na všech frekvencích o 8 až 11 dB a po antromastoidektomii o 2 až 5 dB na všech frekvencích kromě 4 kHz. Po atikoantrotomii se zlepšil práh sluchu vzdušného vedení na frekvencích 0.5, 1 a 2 kHz o 1 až 2 dB a snížil na frekvencích 3 a 4 kHz o 4 a 3 dB. Po ostatních výkonech (RO, RO clas. revize RO) došlo po operaci k poklesu vzdušného vedení především ve vysokých frekvencích o 2 až 13 dB.
Byl zjištěn rozdíl kostního vedení mezi skupinami, zvláště při srovnání pooperačního sluchu skupin atikoantrotomie a radikální konzervativní operace, resekce retrakční kapsy a radikální konzervativní operace, resekce retrakční kapsy a klasické radikální operace, resekce retrakční kapsy a revize po radikální operaci. Kostní vedení se po operaci zlepšilo u nemocných s retrakční kapsou o 1 až 2 dB na všech frekvencích kromě 2 kHz, kde se práh sluchu nezměnil. U ostatních typů výkonů kleslo kostní vedení především ve vysokých frekvencích, maximálně však o 5 dB bez statistické významnosti.
2. Sluchové prahy podle provedené tympanoplastiky (bez tympanoplastiky, myringoplastika, PORP, TORP, myringostapedopexe, ekranizace, kombinace)
Podle typu tympanoplastiky (graf 2a, graf 2b) byl nejlepší pooperační sluchový práh u 24 nemocných s myringoplastikou, dále pak u 12 nemocných s myringostapedopexí, u 4 nemocných s PORPem, u 14 nemocných s TORPem a u 6 nemocných s ekranizací. Rozdíl ve vzdušném vedení byl zjištěn mezi skupinou bez tympanoplastiky a s myringoplastikou, zvláště při srovnání pooperačních audiogramů (tab. 2a). Při srovnání předoperačního a pooperačního sluchového prahu vzdušného vedení u jednotlivých tympanoplastik došlo ke zlepšení sluchu na všech frekvencích po myringoplastice o 3 až 8 dB, po myringostapedopexi se zlepšil práh sluchu na frekvencích 1 a 2 kHz maximálně o 2 dB, na ostatních třech frekvencích sluch poklesl o 2, 5 a 8 dB. Při použití PORPu se zlepšilo vzdušné vedení o 5 dB na frekvenci 500 Hz, ostatní frekvence poklesly o 1 až 18 dB. Ve skupině s TORPem se zlepšilo vzdušné vedení na frekvencích 500 Hz o 6 dB a 1 kHz o 2 dB, ostatní frekvence poklesly o 2 až 7 dB. Ve skupině s ekranizací poklesl sluchový práh výrazně o 5 až 20 dB. Jeden nemocný měl provedenu současně myringoplastiku a PORP; jeho práh vzdušného vedení se po operaci zlepšil. U deseti nemocných s myringoplastikou a TORPem se zlepšilo vzdušné vedení po operaci na frekvencích 0.5 a 1 kHz o 5 a 2 dB, snížilo na frekvencích 2, 3 a 4 kHz o 6, 10 a 14 dB. Sluch se zhoršil na všech frekvencích ve skupině šesti nemocných s myringoplastikou a myringostapedopexí. Ve skupině 78 nemocných bez tympanoplastiky byly frekvence 0.5, 1 a 2 kHz bez změny prahu vzdušného vedení, vysoké frekvence 3 a 4 kHz se zhoršily o 6 a 5 dB. Všechny rozdíly v jednotlivých skupinách při srovnání před a pooperačních prahů sluchu neměly statistickou významnost.
Graf 2a. Vzdušné vedení před a po operaci podle typu tympanoplastiky. 
Graf 2b. Kostní vedení před a po operaci podle typu tympanoplastiky. 
Při srovnání skupin podle kostního vedení byl zjištěn významný rozdíl pouze na některých frekvencích po operaci mezi skupinami bez tympanoplastiky a s myringoplastikou, bez tympanoplastiky a s ekranizací (tab. 2b). Kostní vedení se zlepšilo po myringoplastice o 1 až 3 dB na všech frekvencích, u PORPu na 500 Hz o 5 dB. U ostatních výkonů se frekvence významně neměnily nebo došlo k jejich nevýznamnému zhoršení, především ve vysokých frekvencích.
Tab. 2. a. Statistická významnost změn vzdušného vedení před a po operaci podle typu tympanoplastiky. b. Statistická významnost změn kostního vedení před a po operaci podle typu tympanoplastiky. 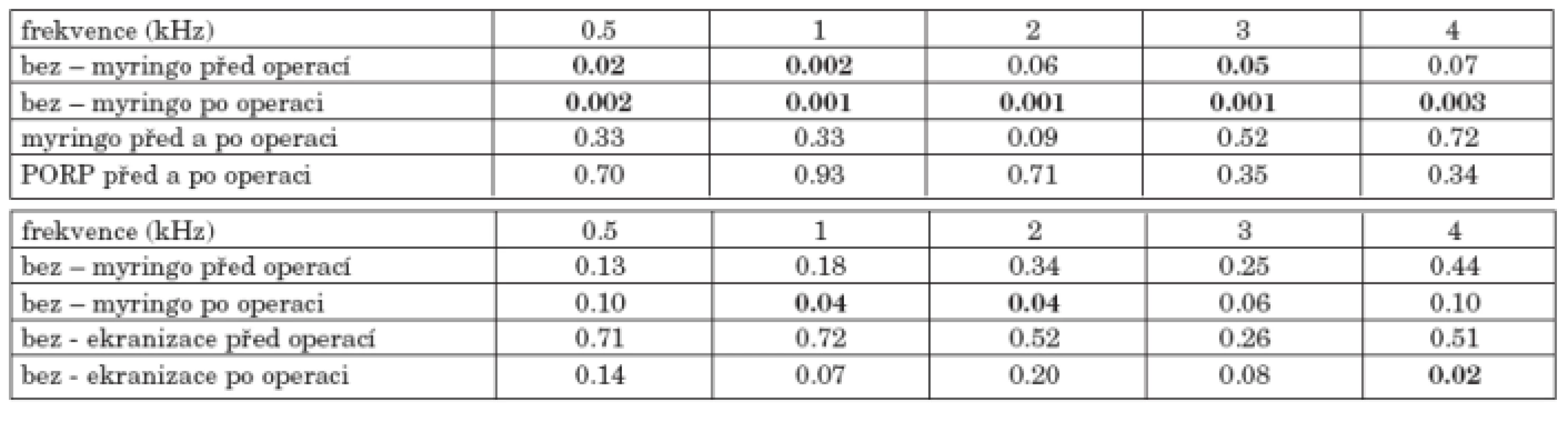
3. Sluchové prahy podle typu rekonstrukce zadní stěny zvukovodu (ne, ano, antromas-toidektomie, canal wall up mastoidektomie)
Skupina 121 nemocných bez rekonstrukce snesené zadní stěny zvukovodu měla horší sluchový práh vzdušného i kostního vedení (graf 3a, graf 3b) než 29 nemocných s rekonstrukcí nebo při zachování zadní stěny zvukovodu (2 nemocní po antromastoidektomii a 3 nemocní po canal wall up mastoidektomii). Byl potvrzen významný rozdíl na všech frekvencích vzdušného vedení před i po operaci při srovnání skupin bez a s rekonstrukcí zadní stěny zvukovodu (tab. 3a). U nemocných bez rekonstrukce zadní stěny zvukovodu bylo vzdušné vedení po operaci beze změny na frekvencích 0.5, 1 a 2 kHz a pokleslo na frekvencích 3 a 4 kHz o 5 a 7dB. U nemocných s rekonstrukcí zadní stěny zvukovodu se práh vzdušného vedení zlepšil na frekvenci 1 kHz o 1 dB, na frekvencích 0.5 a 2 se neměnil, na frekvencích 3 a 4 kHz klesl o 1 a 2 dB.
Graf 3a. Vzdušné vedení před a po operaci podle typu rekonstrukce zadní stěny zvukovodu. 
Graf 3b. Kostní vedení před a po operaci podle typu rekonstrukce zadní stěny zvukovodu. 
Byl zjištěn rozdíl v kostním vedení mezi skupinami bez a s rekonstrukcí zadní stěny zvukovodu před operací na všech frekvencích kromě 4 kHz a po operaci na frekvencích 1, 2 a 3 kHz (tab. 3b). Ve skupině bez rekonstrukce zadní stěny zvukovodu došlo k poklesu kostního vedení na všech frekvencích maximálně do 5 dB. U nemocných s rekonstrukcí zadní stěny zvukovodu kleslo kostní vedení na všech frekvencích maximálně o 2 dB.
Tab. 3. a. Statistická významnost změn vzdušného vedení před a po operaci podle rekonstrukce zadní stěny zvukovodu. b. Statistická významnost změn kostního vedení před a po operaci podle rekonstrukce zadní stěny zvukovodu. 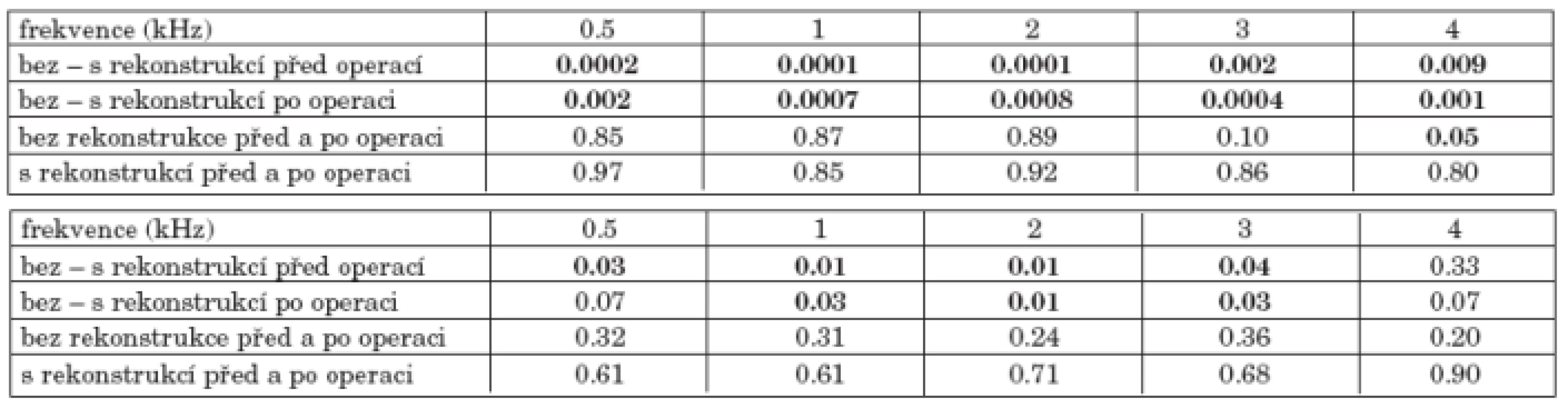
4. Sluchové prahy podle typu plastiky zevního zvukovodu (ne, Stacke I, Stacke II, tři laloky, jiná)
Podle typu plastiky zevního zvukovodu (graf 4a, graf 4b) byli nemocní rozděleni do pěti skupin: 54 nemocných bez plastiky zevního zvukovodu, 5 nemocných s plastikou Stacke I, 67 nemocných s plastikou Stacke II, jeden nemocný s trojlalokovou plastikou a 28 nemocných s jiným typem plastiky. Nemocní s plastikou zevního zvukovodu (především Stacke II) měli větší nedoslýchavost než nemocní bez plastiky zevního zvukovodu, rozdíly činily 10 a více dB. K poklesu prahu sluchu po operaci došlo na vysokých frekvencích, zvláště u nemocných s plastikou zevního zvukovodu, až o 6 dB (tab. 4a).
Graf 4a. Vzdušné vedení před a po operaci podle typu plastiky zvukovodu. 
Graf 4b. Kostní vedení před a po operaci podle typu plastiky zvukovodu. 
Významný rozdíl v kostním vedení byl zjištěn před operací na frekvencích 3 a 4 kHz mezi skupinou bez plastiky zvukovodu a s plastikou Stacke II a po operaci na frekvencích 2, 3 a 4 kHz. Kostní vedení u nemocných bez plastiky zevního zvukovodu kleslo maximálně o 1 dB, zatímco u nemocných s plastikou Stacke II kleslo o 3 až 4 dB (tab. 4b).
Tab. 4. a. Statistická významnost změn vzdušného vedení před a po operaci podle plastiky zvukovodu. b. Statistická významnost změn kostního vedení před a po operaci podle plastiky zvukovodu. 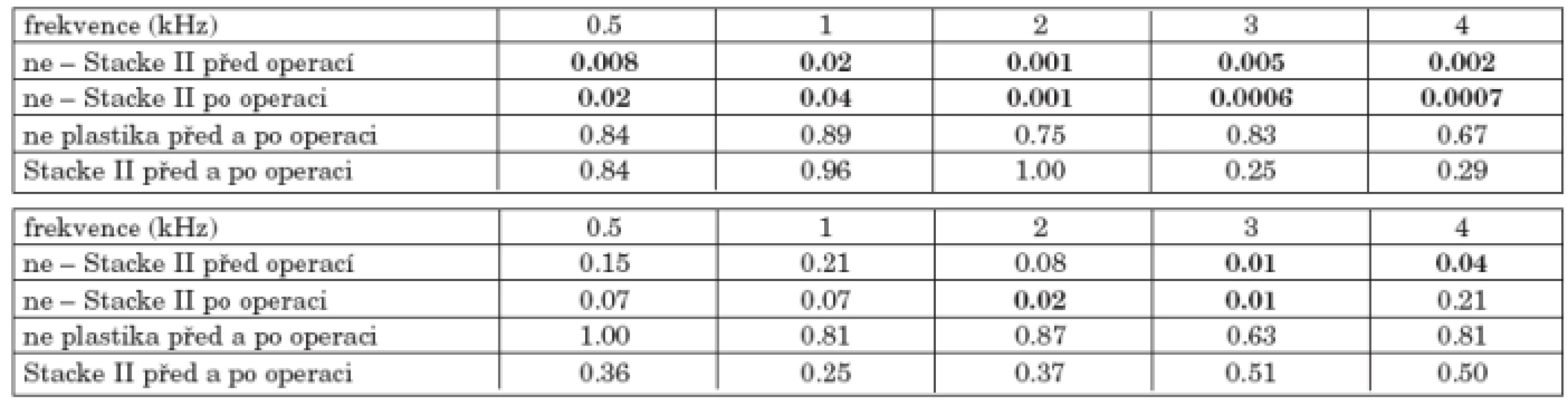
5. Sluchové prahy podle meatoplastiky (ne, ano)
Rozšíření chrupavčité části zevního zvukovodu (meatoplastika) bylo provedeno u 84 nemocných, bez meatoplastiky bylo 71 nemocných. Vzdušné i kostní vedení bylo lepší u nemocných bez meatoplastiky než s meatoplastikou (graf 5a, graf 5b). Rozdíl vzdušného vedení před operací se pohyboval od 5 do 10 dB, po operaci od 7 do 15 dB. V obou skupinách došlo po operaci k poklesu vzdušného vedení ve vysokých frekvencích, především u nemocných s meatoplastikou, o 7 a 8 dB (tab. 5a). Kostní vedení před operací bylo horší u nemocných s meatoplastikou, u kterých též více kleslo po operaci, než u nemocných bez meatoplastiky (tab. 5b).
Graf 5a. Vzdušné vedení před a po operaci podle meatoplastiky. 
Graf 5b. Kostní vedení před a po operaci podle meatoplastiky. 
Tab. 5. a. Statistická významnost změn vzdušného vedení před a po operaci podle meatoplastiky. b. Statistická významnost změn kostního vedení před a po operaci podle meatoplastiky. 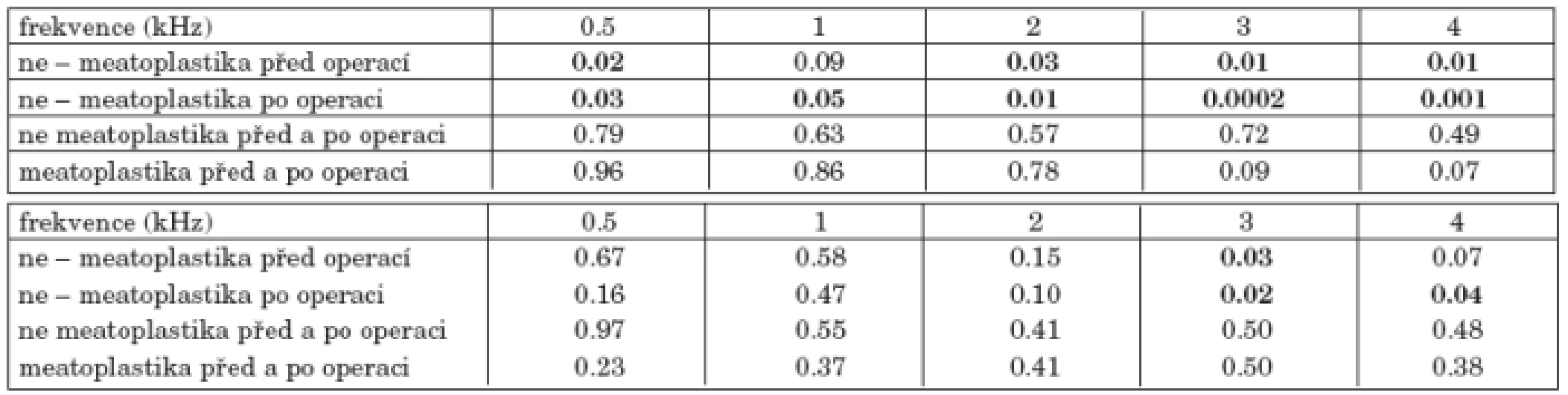
6. Sluchové prahy podle resekce mastoidního hrotu (ne, ano)
Resekce hrotu mastoidu byla provedena u 28 nemocných, bez resekce hrotu mastoidu bylo 127 nemocných. Skupina nemocných s resekcí hrotu mastoidu měla větší nedoslýchavost na všech frekvencích vzdušného i kostního vedení (graf 6a, graf 6b). Rozdíl vzdušného vedení mezi skupinami činil více než 10 dB. Po operaci došlo především k poklesu vzdušného i kostního vedení u obou skupin ve vysokých frekvencích (tab. 6a). Významný rozdíl v kostním vedení mezi skupinami byl zjištěn na frekvencích 2, 3 a 4 kHz před operací a na všech frekvencích po operaci (tab. 6b).
Graf 6a. Vzdušné vedení před a po operaci podle resekce mastoidního hrotu. 
Graf 6b. Kostní vedení před a po operaci podle resekce mastoidního hrotu. 
Tab. 6. a. Statistická významnost změn vzdušného vedení před a po operaci podle resekce mastoidního hrotu. b. Statistická významnost změn kostního vedení před a po operaci podle resekce mastoidního hrotu. 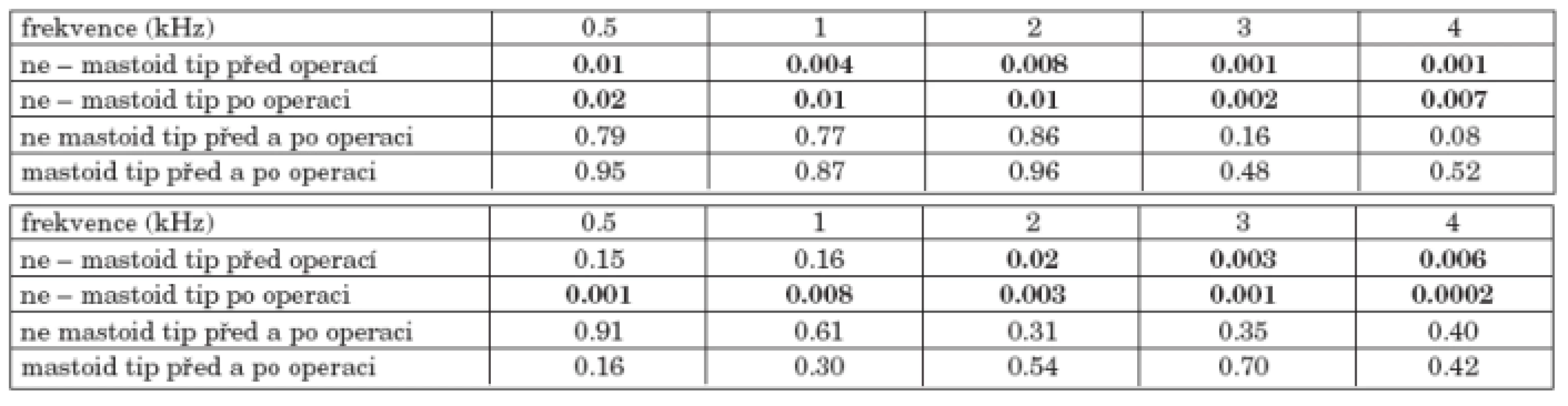
7. Sluchové prahy podle obliterace trepanační dutiny (ne, sval, chrupavka, fascie, kombinace)
Trepanační dutina nebyla obliterována u 87 nemocných, ostatní nemocní měli provedenu obliteraci: 56krát svalem s fascií, pětkrát chrupavkou, jedenkrát fascií, čtyřikrát chrupavkou a svalem a dvakrát kostí a svalem. Nemocní bez obliterace trepanační dutiny měli lepší vzdušné i kostní vedení než nemocní s obliterací trepanační dutiny (graf 7a, graf 7,b); významný rozdíl byl zjištěn na všech frekvencích před i po operaci (tab. 7a). Nemocní bez obliterace měli po operaci zlepšen práh sluchu vzdušného vedení na frekvencích 0.5, 1 a 2 kHz o 1 až 2 dB, na frekvencích 3 a 4 kHz došlo k poklesu o 2 a 4 dB. Při obliteraci svalem se frekvence 0.5, 1 a 2 kHz vzdušného vedení po operaci neměnily a frekvence 3 a 4 kHz klesly o 6 dB.
Graf 7a. Vzdušné vedení před a po operaci podle obliterace trepanační dutiny. 
Graf 7b. Kostní vedení před a po operaci podle obliterace trepanační dutiny. 
Významný rozdíl kostního vedení mezi skupinou bez obliterace a s obliterací svalem byl zjištěn před operací na frekvencích 2, 3 a 4 kHz a po operaci na frekvencích 0.5, 2, 3 a 4 kHz (tab. 7b). Kostní vedení ve skupinách bez obliterace a s obliterací svalem kleslo po operaci na všech frekvencích maximálně o 3 dB.
Tab. 7. a. Statistická významnost změn vzdušného vedení před a po operaci podle obliterace trepanační dutiny. b. Statistická významnost změn kostního vedení před a po operaci podle obliterace trepanační dutiny. 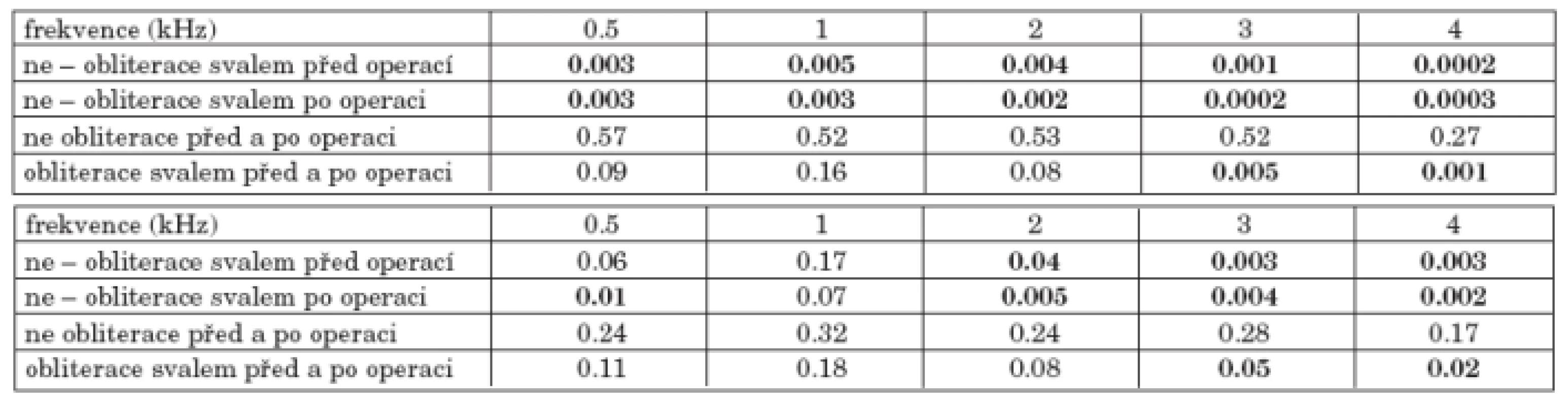
DISKUSE
Způsob a rozsah trepanace spánkové kosti závisí na typu chronického středoušního zánětu, jeho lokalizaci a rozsahu. Atikotomie je indikována u postižení epitympana. Canal wall up mastoidektomie je určena pro chronický inaktivní středoušní zánět s častou reaktivací, zánět omezený na atikus a antrum, dobře pneumatizovaný mastoid; předpokladem je dobrá funkce sluchové trubice. Canal wall down mastoidektomie je doporučena u rozsáhlých zánětlivých postižení, zánětlivých komplikací, chudé pneumatizace mastoidu, špatné funkce sluchové trubice a neúspěchu předešlé canal wall up mastoidektomie (16, 18, 20).
Tympanoplastika následuje po sanaci zánětlivého ložiska spánkové kosti, většinou v jedné době, někdy v druhé době v rámci kontrolní second look operace především po canal wall up mastoidektomii. Předpokladem úspěšné tympanoplastiky je ventilovaná vzdušná středoušní dutina, jejíž stěny jsou kryty klidnou sliznicí. Tympanoplastika je však problematická a většinou nemožná v konečném stadiu chronického středoušního zánětu, který je charakterizován fibrózou s cystickými formacemi (fibrocystická skleróza) obliterující tympanomastoidní prostor. Neventilovaná středoušní dutina vyplněná jizevnatou tkání vede ke kostněvzdušnému rozdílu 40 až 60 dB (16). Dále jsou k tympanoplastice nevhodné stavy rozsáhlé atelektázy středoušní dutiny a epidermizovaná bubínková dutina při současném defektu bubínku, u kterých je nemožné odstranit kompletně rohovějící dlaždicobuněčný epitel, jehož ponechání je spojeno s rizikem rozvoje cholesteatomu (15).
Při hodnocení stavu sluchu podle jednotlivých faktorů v našem souboru je třeba si uvědomit, že stav sluchu je především dán rozsahem, typem a lokalizací chronického středoušního zánětu a až následně rozsahem výkonu. Tedy hodnocené faktory - provedená plastika zevního zvukovodu, meatoplastika, rekonstrukce zadní stěny zvukovodu, resekce mastoidního hrotu nebo obliterace trepanační dutiny nejsou primární příčinou větší nedoslýchavosti, ale naopak jsou nutností pro správnou sanaci a rekonstrukci spánkové kosti postižené chronickým hnisavým středoušním zánětem.
Současné dělení tympanoplastik vychází z klinického využití a jejich volba závisí na řadě skutečností. Jedním z hledisek je přítomnost zadní stěny zvukovodu. Při zachování zadní stěny zvukovodu (canal wall up) je prováděna:
Tympanoplastika typ I u defektu bubínku a celistvého mobilního řetězu kůstek; jedná se o myringoplastiku s preferencí retromyringické (underlay) techniky (1).
Tympanoplastika typ III s malou kolumelou je indikována při postižení kladívka a/nebo kovad-linky, s intaktním a mobilním třmínkem. Mezi hlavičku třmínku a bubínek či rukojeť kladívka je vložena vzpěra z autologní kůstky nebo z kortikální kosti a/nebo firemně vyrobený PORP (partial ossicular replacement prosthesis).
Tympanoplastika typ III s velkou kolumelou se používá, pokud chybí suprastruktury třmínku a plotnička třmínku je mobilní. K rekonstrukci se používá firemně vyrobený TORP (total ossicular replacement prosthesis).
Ve vzácných případech fixace třmínku je doporučeno rozdělit chirurgickou léčbu na dvě fáze. První fází je zacelení perforace bubínku a sanace zánětu, v druhé době, pokud je středoušní dutina klidná a zhojena, následuje stapedotomie.
Mezi tympanoplastiky u ucha, kde je odstraněna zadní stěna zvukovodu (canal wall down mastoidektomie) patří následující výkony:
Tympanoplastika typ III třmínková kolumela (myringostapedopexe), která je indikována, pokud je třmínek intaktní a mobilní. Na hlavičku třmínku je položena chrupavka a fascie; výkon je vhodné provést současně s obliterací trepanační dutiny.
Tympanoplastika typ IV (ekranizace) se provádí při nepřítomnosti suprastruktur třmínku a současně u pohyblivé ploténky třmínku. Ploténka je kryta kožním štěpem a jamka okrouhlého okénka je kryta silnou chrupavkou a fascií, se zajištěním ventilace přes sluchovou trubici. Výkon je vhodný zvláště u mělké a široké jamky oválného okénka.
Tympanoplastika typ V se provádí u vzácné fixace ploténky třmínku, kdy v druhé době za předpokladu ventilované jamky okrouhlého okénka se ploténka třmínku odstraní a je nahrazena tukem, který je kryt kožním štěpem.
Podle literárních sdělení jsou nejlepší sluchové zisky dosaženy po tympanoplastice typ I, v případě postižení středoušních kůstek je dobrým prognostickým faktorem přítomnost suprastruktur třmínku. Malá kolumela má v průměru o 5 dB lepší sluchové zisky než velká kolumela. V naší studii byl také nejlepší sluch u nemocných po myringoplastice nebo po myringostapedopexi. Angeli a kol. (3) hodnotili prognostické faktory úspěšnosti tympanoplastiky u totální či téměř totální perforace bubínku; za významný prognostický faktor považovali stav sluchu před operací a přítomnost rukojeti kladívka.
Vliv canal wall down mastoidektomie na stav sluchu po operaci je v literatuře hodnocen rozdílně. Merchant a kol. (16) nezjistili rozdíl v prahu sluchu při srovnání canal wall down a canal wall up mastoidektomie při stejném postižení středoušních kůstek. Naopak Shirazi a kol. (21) v léčbě cholesteatomu u dětí zjistili rozdíl výskytu užitného pooperačního sluchu po canal wall up a canal wall down technice, v neprospěch snesení zadní stěny zvukovodu. V našem souboru převažovala technika canal wall down nad canal wall up; jejich srovnání nebylo možné vzhledem k rozdílnosti postižení spánkové kosti obou skupin. Rozsáhlejší postižení spánkové kosti chronickým středoušním zánětem a destrukce suprastruktur třmínku jsou signifikantními předpoklady významného snížení sluchového prahu.
V našem souboru byla tympanoplastika součástí sanačního výkonu. Kim a kol. (11) doporučují tympanoplastiku v druhé době pouze u velmi rozsáhlých a závažných chronických středoušních zánětů; pokud je možné, provádějí sanaci a tympanoplastiku v jedné době. V obou skupinách dosáhli srovnatelných sluchových zisků.
Ramsey a kol. (19) doporučují po canal wall down mastoidektomii k obliteraci trepanační dutiny retroaurikulární periostální, perikraniální lalok s úponem inferiorně se současnou obliterací autologní kortikální kostí („bone pate“). Při použití této techniky dosáhli autoři suché trepanační dutiny u 90 % nemocných s aktivním středoušním zánětem. U našich nemocných po rozsáhlém sanačním výkonu též obliterujeme trepanační dutinu, především po canal wall down technice a resekci mastoidního hrotu; k obliteraci používáme sval s fascií.
ZÁVĚR
Mezi významné peroperační prognostické faktory patří typ chirurgického výkonu, typ tympanoplastiky, rekonstrukce zadní stěny zvukovodu, typ plastiky zvukovodu, meatoplastika, resekce hrotu mastoidu a obliterace trepanační dutiny. Všechny tyto faktory a jejich provedení během chirurgického výkonu jsou však primárně ovlivněny lokalizací a rozsahem chronického středoušního zánětu. Obecně lze konstatovat, že rozsáhlejší chirurgický výkon na spánkové kosti a středoušních kůstkách je spojen s větší nedoslýchavostí před i po operaci.
Práce byla částečně podpořena grantovým projektem IGA MZ NR 8376-3/2005.
Seznam zkratek
AM antromastoidektomie
AAT atikoantrotomie
RO radikální konzervativní operace
RO class. klasická radikální operace
revize RO revize po radikální operaci
kapsa resekce nebo podložení retrakční kapsy
0 tympanoplastika neprovedena
1 myringoplastika
2 PORP - partial ossicular replacement prosthesis
3 TORP - total ossicular replacement prosthesis
4 myringostapedopexe
5 ekranizace
12 myringoplastika + PORP
13 myringoplastika + TORP
14 myringoplastika + myringostapedopexe
canal up canal wall up mastoidektomie
mastoid tip resekce mastoidního hrotu
Došlo 24. 7. 2007
Doc. MUDr. Viktor Chrobok, CSc.
Klinika otorinolaryngologie
a chirurgie hlavy a krku
Pardubická krajská nemocnice, a.s.
Kyjevská 44
532 03 Pardubice
e-mail: Chrobok@nem.pce.cz
Zdroje
Citace literárních prací budou uvedeny v článku Prognostické faktory chronického středoušního zánětu - 3. část, která bude v našem časopisu publikována v čísle 1/2008.
Štítky
Audiológia a foniatria Detská otorinolaryngológia Otorinolaryngológia
Článok vyšiel v časopiseOtorinolaryngologie a foniatrie
Najčítanejšie tento týždeň
2007 Číslo 4- Sekundárna imunodeficiencia z pohľadu hematoonkológa
- Protilátkové imunodeficiencie
- Detekcia a diagnostika primárnych imunodeficiencií v teréne - praktický prehľad v kocke
- Variant omikron SARS-CoV-2 – dôvod na optimizmus, či na obavy?
- Účinnosť monoklonálnych protilátok proti COVID-19 u chorých s vrodenými poruchami imunity
-
Všetky články tohto čísla
- Endonazální dakryocystorinostomie – jak najít slzný vak?
- Beta hemolytické streptokoky sérologické skupiny C a akutní tonzilofaryngitida (Epidemiologická studie)
- Kochleární a kmenová implantace u dospělých – výsledky
- Prognostické faktory chronického středoušního zánětu 1. část - předoperační faktory
- Prognostické faktory chronického středoušního zánětu 2. část - způsob chirurgické léčby
- Chronická rinosinusitida s nosními polypy a Staphylococcus aureus
- Amyloidóza horních dýchacích a polykacích cest
- Bolest v oblasti hlavy a krku - artritidy temporomandibulárního kloubu
- Lucja Freyová – životopis
- Zápis ze schůze výboru ORL společnosti
- K devadesátým narozeninám primáře MUDr. Josefa Maňáka
- MUDr. Luboš Voldřich, DrSc., osmdesátníkem
- AUTORSKÝ REJSTŘÍK
- VĚCNÝ REJSTŘÍK
- Otorinolaryngologie a foniatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Beta hemolytické streptokoky sérologické skupiny C a akutní tonzilofaryngitida (Epidemiologická studie)
- Bolest v oblasti hlavy a krku - artritidy temporomandibulárního kloubu
- Chronická rinosinusitida s nosními polypy a Staphylococcus aureus
- Amyloidóza horních dýchacích a polykacích cest
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



