-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
- Kariéra
Polyklonální hypergamaglobulinemie, infiltrace slinných žláz, lymfadenopatie a poškození ledvin – Mikuliczova choroba, Sjögrenův syndrom, nebo Castlemanova choroba? Popis případu a přehled diferenciální diagnostiky a léčby
Polyclonal hypergammaglobulinemia, infiltration of the salivary glands, lymphadenopathy, and kidney damage – Mikulicz’s disease, Sjögren’s syndrome, or Castleman’s disease? Case report and overview of differential diagnosis and treatment
Background: Polyclonal hypergammaglobulinemia has a variety of causes, which we outline in the text. Regularly, very high concentrations of polyclonal immunoglobulins are observed in IgG4-related disease, Sjögren’s syndrome, and in the idiopathic multicentric Castleman disease. Observation: We describe a patient who had induration of the salivary glands and an immunoglobulin IgG level of 42 g/l. Over the course of 3 months from the first contact, there was a significant overall deterioration: skin rash presumably due to vasculitis, impaired kidney function with pathological proteinuria, exophthalmus, and heart failure. Increased concentration of subclass immunoglobulin IgG4, along with histological assessment of the excised salivary gland, led to the diagnosis of a IgG4 related disease. Results: The treatment was started with prednisone, which very soon led to the manifestation of diabetes mellitus, and therefore we requested approval for rituximab from the healthcare payer. We chose a regimen in which the effect of rituximab is further potentiated by adding cyclophosphamide and dexamethasone. The patient received 6 cycles consisting of rituximab 800 mg on the 1st day of the cycle. Additionally, dexamethasone 20 mg and cyclophosphamide 600 mg were administered on the 1st and 15th days of the 28-day cycle. The treatment led to a complete remission, with duration for 24 months at the time of evaluation. The patient is scheduled for maintenance treatment with rituximab 1,000 mg infused at 6-month intervals, but we extend these intervals if the disease markers (the concentration of IgG4 subclass immunoglobulin and the number of circulating plasmablasts in peripheral blood) are completely normal. Conclusion: The Mikulicz phenotype of the IgG4-related disease is characterized not only by the involvement of exocrine glands but also by damage to other organs (kidneys, cardiovascular system and skin). This disease tends to progress rapidly if not timely halted with effective treatment, in our case a combination of rituximab with a low dose of cyclophosphamide. Cyclophosphamide has the potential in this disease not only to potentiate glucocorticoid therapy, but our experience confirms published data that it enhances the effect of rituximab and presumably also prolongs the duration of the treatment response.
Keywords:
rituximab – obinutuzumab – IgG4-related disease – Sjögren’s syndrome – polyclonal hypergammaglobulinemia – Mikulicz’s disease – idiopathic multicentric Castleman disease
Autori: Z. Adam 1; Z. Fojtík 2; Z. Řehák 3; V. Kubeš 4; M. Tomíška 1; A. Vojvodová 5; K. Svobodová 6; I. Boichuk 1; M. Krejčí 1; Z. Chovancová 7; T. Horváth 8; M. Borský 1; R. Koukalová 3; L. Pour 1
Pôsobisko autorov: Interní hematologická a onkologická klinika LF MU a FN Brno 1; Diagnosticko-terapeutické centrum, revmatologická ambulance, FN Brno 2; Oddělení nukleární medicíny, Masarykův onkologický ústav, Brno 3; Ústav patologie LF MU a FN Brno 4; Klinika radiologie a nukleární medicíny, LF MU a FN Brno 5; Oddělení otorhinolaryngologie, FN Brno 6; Ústav klinické imunologie a alergologie LF MU a FN u sv. Anny v Brně 7; Chirurgická klinika LF MU a FN Brno 8
Vyšlo v časopise: Klin Onkol 2025; 38(6): 447-463
Kategória: Původní práce
doi: https://doi.org/10.48095/ccko2025447Súhrn
Východiska: Polyklonální hypergamaglobulinemie má pestré příčiny, které v textu uvádíme. Pravidelně velmi vysoké koncentrace polyklonálních imunoglobulinů vidíme u choroby asociované s imunoglobulinem IgG4. Z autoimunitních chorob nejvyšší polyklonální zmnožení imunoglobulinů provází Sjögrenův syndrom a pak také pravidelně vidíme hypergamaglobulinemii u idiopatické multicentrické formy Castlemanovy nemoci. Pozorování: Popisujeme pacienta, který při prvním kontaktu měl induraci slinných žláz a hodnota jeho imunoglobulinu typu IgG byla 42 g/l. V průběhu 3 měsíců od prvního kontaktu došlo k výraznému celkovému zhoršení: objevil se kožní exantém v.s. na podkladě vaskulitidy, porucha funkce ledvin s patologickou proteinurií, exoftalmus, srdeční insuficience. Zvýšená koncentrace podtřídy imunoglobulinu IgG4 spolu s histologickým hodnocením exstirpované slinné žlázky vedla ke stanovení diagnózy choroby asociované s imunoglobulinem IgG4. Výsledky: Léčba byla zahájena prednisonem, což vedlo velmi brzy k manifestaci diabetu mellitu, a proto jsme požádali plátce zdravotní péče o schválení rituximabu. Zvolili jsme režim, v němž je účinek rituximabu dále potencován přidáním cyklofosfamidu a dexametazonu. Pacient dostal šest cyklů ve složení rituximab 800 mg v infuzi 1. den cyklu. K tomu byl přidám dexametazon 20 mg a cyklofosfamid 600 mg v infuzi 1. a 15. den 28denního cyklu. Léčba vedla ke kompletní remisi, trvající v době hodnocení již 24 měsíců. U pacienta je plánována udržovací léčba rituximab 1 000 mg v infuzi v 6měsíčních intervalech, ale ty prodlužujeme, pokud markery nemoci (koncentrace podtřídy IgG4 a počet cirkulujících plazmablastů v periferní krvi) jsou zcela v normě. Závěr: Pro Mikuliczův fenotyp choroby asociované s imunoglobulinem IgG4 je charakteristické nejen postižení exokrinních žláz, ale také poškození dalších orgánů (ledvin, kardiovaskulárního systému, kůže). Tato nemoc má tendenci k rychlé progresi, pokud se včas nezastaví účinnou léčbou. Cyklofosfamid u této nemoci nejenže zvyšuje účinnost léčby glukokortikoidy, ale naše zkušenost potvrzuje publikovaná data, že potencuje účinek rituximabu a zřejmě i prodlužuje trvání léčebné odpovědi.
Klíčová slova:
rituximab – obinutuzumab – Sjögrenův syndrom – polyklonální hypergamaglobulinemie – onemocnění asociované s imunoglobulinem IgG4 – Mikuliczova choroba – idiopatická multicentrická Castlemanova choroba
Úvod
Imunitní choroby tvoří velkou skupinu chorob. Dříve byly děleny na autoimunitní a autoinflamatorní, dle současného poznání se etiopatogeneze mnohých chorob prolíná, jak uvádí přehledné schéma 1 [1]. Nejnovější terminologie je založena na etiopatogenezi, pokud je známa.
Schéma 1. Klasifikace chorob indukovaných imunitními reakcemi dle podílu poruchy vrozené a adaptivní imunity. Upraveno dle [2]. Rozdíly v projevech mohou odrážet variabilní roli autoimunitního a autoiflamatorních faktorů podílejících se na etiopatogenezi. Na obou stranách spektra jsou vzácné monogenní nemoci a mezi nimi polygenní choroby. Schéma obsahuje jen častější nemoci, nikoliv všechny pro jejich vysoký počet. ![Schéma 1. Klasifikace chorob indukovaných imunitními reakcemi dle podílu poruchy vrozené a adaptivní imunity. Upraveno dle [2]. Rozdíly v projevech mohou odrážet variabilní roli autoimunitního a autoiflamatorních faktorů podílejících se na etiopatogenezi. Na obou stranách spektra jsou vzácné monogenní nemoci a mezi nimi polygenní choroby. Schéma obsahuje jen častější nemoci, nikoliv všechny pro jejich vysoký počet.](https://pl-master.mdcdn.cz/media/image/e139f1d320d8900232b55d9c0e99be2d.png?version=1767889033)
Z této obrovské skupiny imunitních chorob chceme upozornit na tři, které mají následující společnou charakteristiku:
- výrazná polyklonální hypergamaglobulinemie, a tím i hyperproteinemie;
- zánětlivá infiltrace lymfatických uzlin, exokrinních žláz a případně dalších orgánů;
- absence jednoznačného diagnostického znaku, což vedlo k vytvoření mezinárodních kritérií pro stanovení jejich diagnózy na základě histologických, laboratorních, zobrazovacích a klinických znaků.
Jedná se o idiopatickou multicentrickou Castlemanovu chorobu plazmocelulárního typu, dále pak chorobu asociovanou s imunoglobulinem IgG4, anglicky zvanou IgG4 related disease (IgG4-RD) a Sjögrenův syndrom.
Společnou etiopatogenezí všech těchto chorob je alterace imunity vedoucí k expanzi B buněk, k jejich diferenci v plazmocyty a ke tvorbě polyklonálních imunoglobulinů typu IgG. V dalších znacích, formou expanze, tvorbou rozličných autoprotilátek a v morfologickém obraze, se jednotlivé nemoci liší. Diagnózu stanovuje klinik ve spolupráci s morfologem, zobrazovacími a laboratorními specialisty. V úvodu uvedeme recentní kritéria těchto nemocí, aby dle těchto kritérií mohl čtenář posoudit popsaný případ.
První mezinárodní kritéria idiopatické multicentrické Castlemanovy choroby jsou z roku 2017 a do května roku 2025 nebyla revidována (tab. 1) [2].
Tab. 1. Diagnostická kritéria idiopatické multicentrické Castlemanovy nemoci [2]. ![Diagnostická kritéria idiopatické multicentrické Castlemanovy nemoci [2].](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/c008d162788f90b1de22b3127345512d.png)
První poznání choroby IgG4-RD bylo publikováno japonskými autory, a proto jsou jejich kritéria stále používána (tab. 2) [3,4].
Tab. 2. Japonská recentní kritéria pro choroby asociované s IgG4 [3,4]. Tato kritéria jsou postavena na zobrazovacích vyšetře ních, na vyšetření kvantity imunoglobulinu IgG4 a na histopatologickém vyšetření. Pokud jsou splněna všechna kritéria, je dia gnóza jednoznačná. Za jednoznačnou je však také považována diagnóza, pokud jsou splněna mezinárodně uznávaná kritéria pro jednotlivé orgány, pokud jsou publikována. ![Japonská recentní kritéria pro choroby asociované s IgG4 [3,4]. Tato kritéria jsou postavena na zobrazovacích vyšetře ních, na vyšetření kvantity imunoglobulinu IgG4 a na histopatologickém vyšetření. Pokud jsou splněna všechna kritéria, je dia gnóza jednoznačná. Za jednoznačnou je však také považována diagnóza, pokud jsou splněna mezinárodně uznávaná kritéria pro jednotlivé orgány, pokud jsou publikována.](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/859ef125aebe14ae106ff13f28d3f8aa.png)
Evropská a Americká revmatologická společnost se pokusila tato kritéria upřesnit. Jak moc se to povedlo, posuďte sami (tab. 3) [5,6].
Tab. 3. Mezinárodní kritéria pro choroby asociované s IgG4 vytvořená Evropskou a Americkou revmatologickou společností [5,6]. ![Mezinárodní kritéria pro choroby asociované s IgG4 vytvořená Evropskou a Americkou revmatologickou společností [5,6].](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/5eae6fb52d1b1222389b47431ab6fe7b.png)
Třetí nemocí, která je typická vysokou koncentrací polyklonálního imunoglobulinu IgG, je Sjögrenův syndrom. Opět byla publikována četná kritéria, která jsou založena jednak na přítomnosti typických autoprotilátek a jednak na výsledcích funkčních testů tvorby slz a slin. Poslední mezinárodní kritéria uvádí tab. 4 [7,8].
Tab. 4. Mezinárodní kritéria Sjögrenova syndromu, vytvořená Evropsko-americkou revmatologickou společností [7,8]. ![Mezinárodní kritéria Sjögrenova syndromu, vytvořená Evropsko-americkou revmatologickou společností [7,8].](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/4803ddf20763f7b91d248d389a593b98.png)
Z prvního pohledu na uvedená kritéria je zřejmé, že stanovení jednotlivých diagnóz je poměrně komplikované, protože příznaky těchto chorob se mohou prolínat. A tuto skutečnost potvrzuje poměrně vysoký počet publikací o jejich diferenciální diagnostice. Mezi plazmocelulární variantou multicentrické Castlemanovy nemoci a IgG4-RD se obtížně hledá hranice, a proto lze najít hodně publikací, které analyzují diferenciální diagnostiku IgG4-RD a multicentrické idiopatické Castlemanovy nemoci a hledají znaky, jež by je pomohly rozlišit [9–15]. A stejně velký problém představuje rozlišení sialoadenitidy s morfologickým podkladem IgG4-RD, která se nyní nově nazývá Mikuliczovou chorobou, od Sjögrenova syndromu [16–22].
Mikuliczova choroba byla popsána před více než 100 lety. V 50. letech minulého století dospěli patologové k závěru, že Mikuliczova choroba je totožná se Sjögrenovým syndromem, a tak se z literatury vytratila.
V posledních 15 letech se však termín Mikuliczova choroba dočkal rehabilitace. V současnosti je používán pro zánět slinných žláz, který svým laboratorním a morfologickým obrazem naplňuje kritéria IgG4-RD [16].
Současná literatura obsahuje velký počet publikací, které se zabývají rozlišením primárního Sjögrenova syndromu od Mikuliczovy choroby slinných žláz s morfologickým podkladem IgG4-RD [17–22]. Pro diferenciální diagnózu je snaha najít oporu i v zobrazovacích metodách [23].
Problém diferenciální diagnostiky Sjögrenova syndromu a Mikuliczovy formy IgG4-RD ilustrujeme na pacientovi, u něhož infiltrace slinných žláz připomínala Sjögrenův syndrom, nicméně diagnózu jsme na základě dalších vyšetření uzavřeli jako IgG4-RD. Léčba byla zahájena prednisonem, což vedlo k manifestaci diabetu mellitu. Proto jsme po schválení plátcem zdravotní péče přešli na léčbu rituximabem s nízkou dávkou cyklofosfamidu. Po dosažení remise pak následovala udržovací léčba rituximabem. Pacient je v kompletní remisi bez jakýchkoliv symptomů nemoci. Cílem textu je poukázat na diferenciálně diagnostický problém uvedených nemocí, které mohou imitovat nádorové onemocnění a informovat o možnosti léčby všech těchto tří chorob anti-CD20 monoklonální protilátkou.
Popis případu
První klinické projevy nemoci
Pacient (narozený v roce 1952) byl ve věku 71 let v březnu roku 2023 odeslán z alergologie na ambulanci pro monoklonální gamapatie. Lékaři z alergologie požadovali po naší ambulanci diferenciální diagnostiku zjištěné polyklonální hypergamaglobulinemie.
Při prvním setkání v naší ambulanci si pacient stěžoval na špatnou průchodnost nosu a na bolestivé koleno. Na cílené otázky, zda jej trápí suché oči či sucho v ústech, odpověděl, že si někde kape do očí kapky, protože jej oči pálí. A také uváděl, že musí více pít, protože má pocity sucha v ústech. Takže pacient trpěl středně intenzivní xeroftalmií a xerostomií. Tyto potíže nebyly došetřeny funkčními testy. Teploty ani subfebrilie neudával. Váhu měl zatím stabilní.
Při klinickém vyšetření v březnu 2023 byly hmatné rezistence za oběma úhly dolní čelisti o průměru 3 cm. Jinak byl klinický nález nenápadný.
Laboratorní nálezy
První laboratorní vyšetření odhalilo vysokou koncentraci celkové bílkoviny (96 g/l) při snížené koncentraci albuminu (36 g/l). Příčinou hyperproteinemie byla vysoká koncentrace imunoglobulinu třídy IgG (42,10 g/l) při snížené hodnotě imunoglobulinu typu IgM (0,25 g/l) a normální hodnotě imunoglobulinu typu IgA (IgA 3,88 g/l).
Hodnoty volných lehkých řetězců (free light chains – FLC) byly hodně vysoké. Při normální hodnotě kreatininu (89 µmol/l) a normální filtraci byla koncentrace FLC kappa 242 mg/l, FLC lambda 122 mg/l, ale poměr FLC kappa/lambda byl normální. Zvýšení koncentrace FLC při jejich normálním poměru a normální renální filtraci bylo důsledkem polyklonálního zmnožení imunoglobulinů.
V průběhu dalšího vyšetření postupně klesala koncentrace albuminu, v intervalu vyšetřování došlo k poklesu albuminu z 36 g/l na nejnižší hodnotu před léčbou 25 g/l.
Koncentrace bílkoviny v moči při prvním setkání s pacientem v březnu 2023 byla v normě (0,15 g/l), ale v červnu 2023, při celkovém zhoršení pacienta, se zvýšila na 1,32 g/l, aby pak v následujících měsících po léčbě poklesla na 0,18 g/l. To signalizuje rozvíjející se poškození ledvin, které nebylo biopticky klasifikováno, které ale literatura u IgG4-RD popisuje. V současnosti v remisi nemoci proteinurie činí jen 0,05 g/l, renální filtrace je v normě, takže ledvinné funkce se po léčbě vrátily zpět to normy.
Hodnoty C-reaktivního proteinu (CRP) byly po celou dobu vyšetřování před léčbou vyšší, kolísaly mezi 20 a 40 mg/l (norma do 5 mg/l). Prokalcitonin nebyl vyšetřen.
V hodnotách krevního obrazu nedocházelo k odchylkám od normy. Počty eozinofilů, které často bývají u IgG4-RD zvýšené, byly u popisovaného pacienta opakovaně v normě.
Pro diagnózu důležité laboratorní hodnoty uvádí tab. 5.
Tab. 5. Důležité laboratorní hodnoty při stanovení diagnózy a v průběhu léčby. 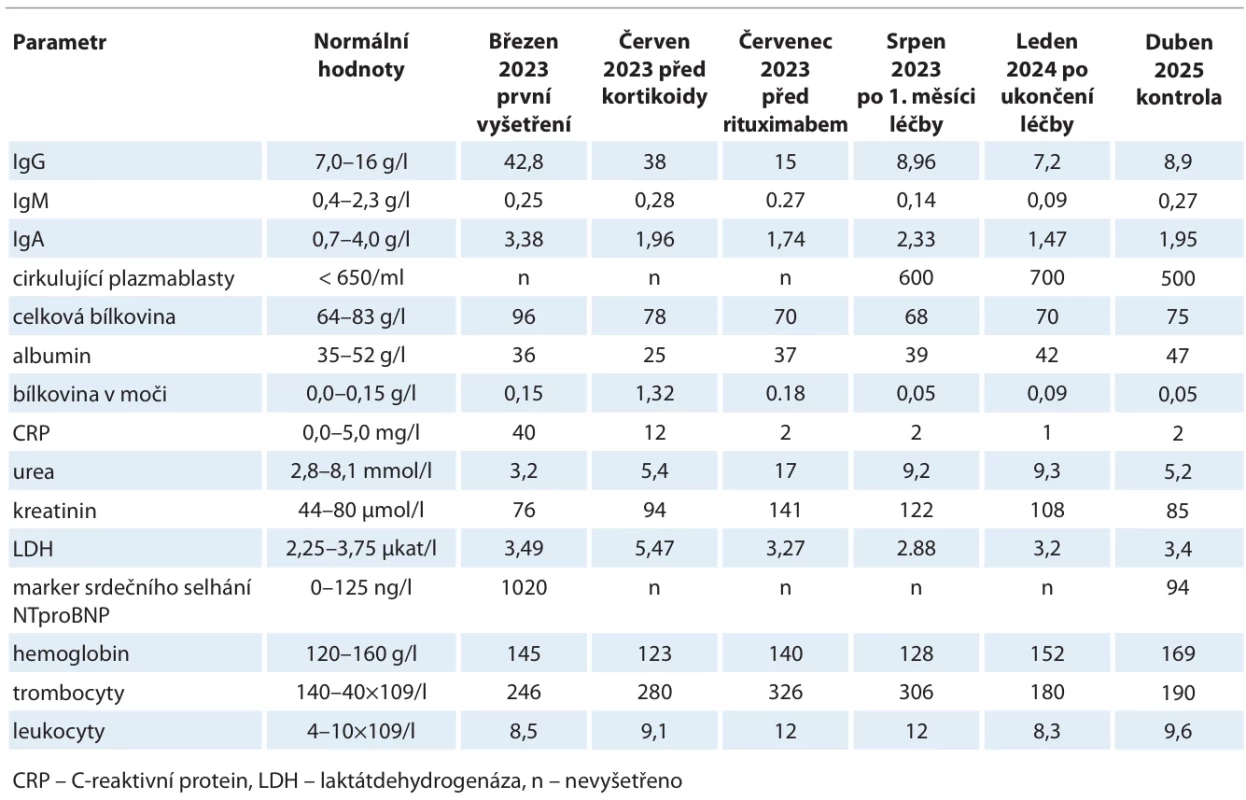
Imunologické vyšetření
Pacienta jsme v březnu 2023 poslali na vyšetření do imunologické ambulance a 14. dubna 2023 bylo vyšetření realizováno. Z četných parametrů, které byly imunology vyšetřeny, vybíráme hodnoty podtříd IgG. Výrazně zvýšené byly hodnoty IgG4, více než 20× nad horní fyziologickou hranici (tab. 6). Pacientovi v imunologické ambulanci vyšetřili také autoprotilátky. Měl pozitivní antinukleární protilátky 1 : 80, ale ostatní vyšetřené protilátky byly negativní (protilátky proti ds-DNA, anti ENA-SSA, SSB, Sci, Sm, RNP, Jo, protilátky proti transglutamináze a proti tyreoglobulinu). V imunologickém vyšetření dominovala vysoká hodnota IgG4. To nasměrovalo diagnózu k IgG4-RD.
Tab. 6. Vyšetření koncentrace celkového IgG a koncentrace podtříd imunoglobulinu IgG provedené v imunologické laboratoři FN u sv. Anny v Brně a v roce 2025 ve FN Brno. 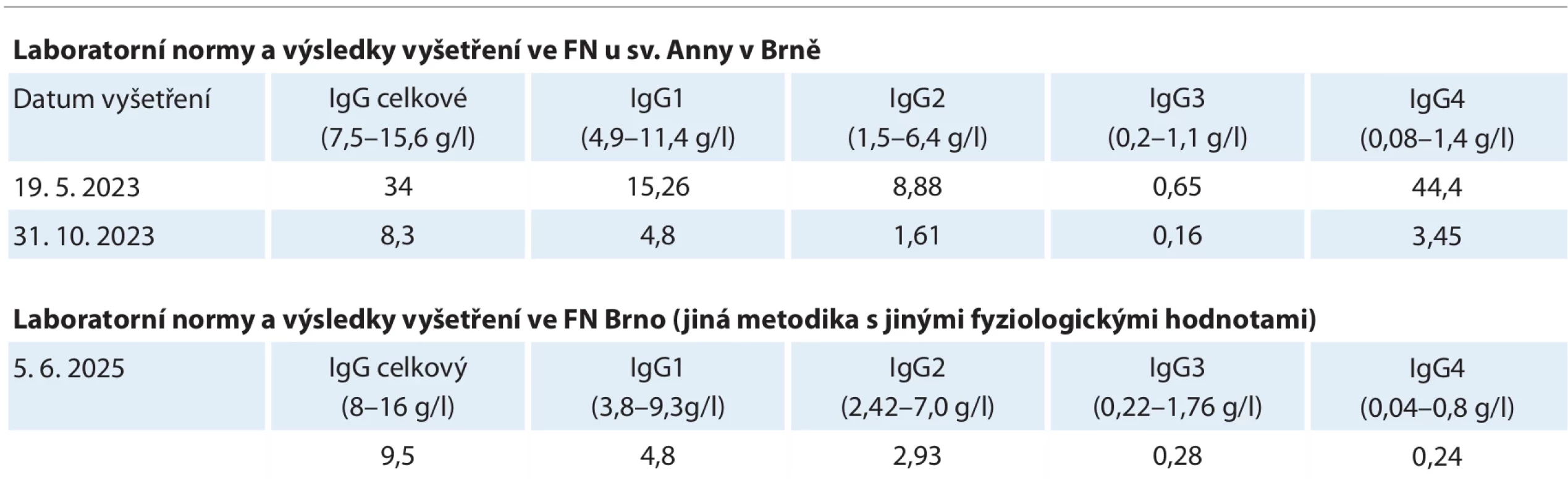
FDG-PET/CT zobrazení
Vyšetření proběhlo 19. 5. 2023. Prokázalo velmi vysokou akumulaci v slzných žlázách oboustranně (SUVmax 14), velmi vysokou akumulaci v podčelistních slinných žlázách (SUVmax 16). Akumulace fluorodeoxyglukózy (FDG) v parotidách a sublinguálních žlázách byly také zvýšené, ale ne tak výrazně jako v podčelistních slinných žlázách. Pacient měl další četná ložiska zvýšené akumulace FDG: vlevo v dutině nosní a přilehlé části ethmoidu.
Zvýšená akumulace FDG byla však nalézána i mimo oblasti hlavy a krku.
Hraniční až mírně zvýšená akumulace byla ve všech lymfatických uzlinách v oblasti krku, v axilách i mediastinu a v břiše. SUVmax se v lymfatických uzlinách pohybovalo od 4 do 7.
Metabolicky aktivní byla hlava i tělo slinivky (SUVmax 6,39) (obr. 1).
Obr. 1. PET/CT Mikuliczovy choroby. Iniciální FDG-PET/CT vyšetření (vlevo) a kontrolní vyšetření při terapii (vpravo), vždy MIP sken hlavy a trupu a fúzované axiální řezy s detaily. Na iniciálním vyšetření jsou extrémně metabolicky aktivní slzné žlázy (akumulace dokonce pře sahuje fyziologicky vysokou akumulaci v mozku) a podčelistní slinné žlázy. Zvýšené akumulace 18F-fl uorodeoxyglukózy jsou patrny i v pří ušních a podjazykových slinných žlázách, uzlinách periklavikulárně, mediastina, epigastria, retroperitonea a ilicky oboustranně , dorzálně v plicích, kde i fl uidothorax, v hlavě a těle slinivky, ložiska v kůře ledvin, aktivnější prostata, slezina difuzně aktivnější než játra (tyto pato logie jsou označeny červenými šipkami). Na kontrolním vyšetření při terapii všechny tyto nálezy vymizely, nově jediná akumulace vlevo v maxilární dutině (modré šipky, vs. zánět bez souvislosti se zákl. dg.). MIP – projekce maximální intenzity 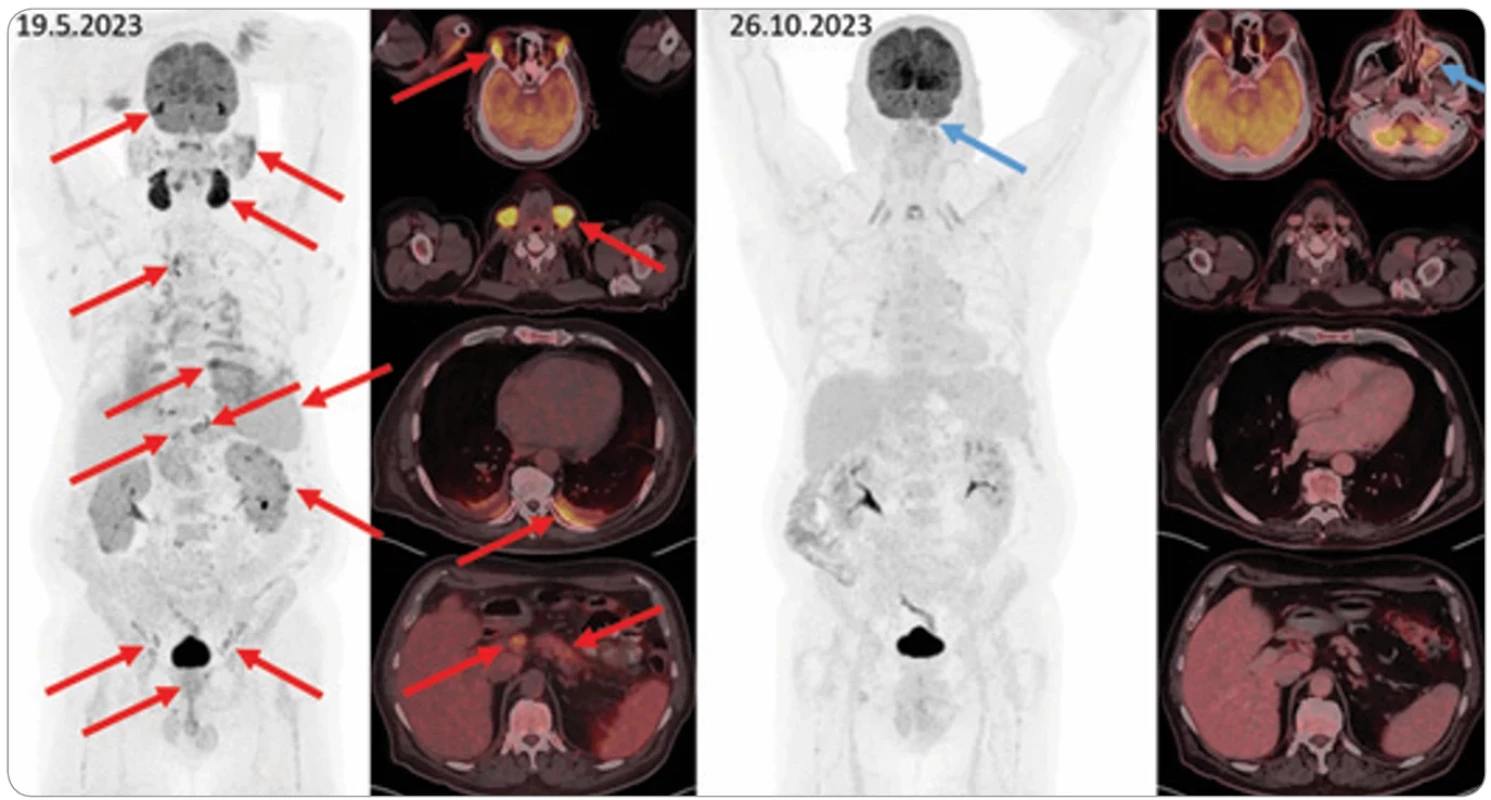
Lékaři, kteří hodnotili PET/CT zobrazení, uvedli, že vzhledem k velmi pestrému patologickému nálezu (mnohdy „bohatší“ nález v PET než v CT obraze) by se mohlo jednat o IgG4-RD, která postihuje slinné žlázy, lymfatické uzliny v různých lokalizacích a také způsobuje zánětlivé změny pankreatu, patrné na provedeném zobrazení.
Sonografie krku a biopsie slinné žlázy
Vzhledem k tomu, že na FDG-PET/CT zobrazení dominovaly změny v oblasti ORL, následovalo ultrazvukové vyšetření krku. Byly nalezeny oboustranně patologické změny v submandibulárních a sublinguálních žlázách a diskrétní změny byly i v parotidách.
Submandibulární a sublinguální žlázy byly nehomogenní a byly difuzně prostoupeny drobnými hyperechogenními ložisky, která vykazovala zvýšené prokrvení. Diskrétní změny byly i v parotidách. Lymfatické uzliny na krku byly oboustranně patrné, ale nezvětšené, centrum uzlin bylo hyperechogenní. Změny imponovaly jako Sjögrenův syndrom.
ORL specialisté potvrdili změněné a zvětšené submandibulární a sublinguální slinné žlázy a také popsali nosní polypózu, které byla příčinou pocitu ucpaného nosu. ORL lékaři následně provedli biopsii jedné ze zvětšených podčelistních žláz pro histologickou diagnostiku.
Rychlá progrese nemoci
Při setkání s pacientem v březnu 2023 jsme naplánovali realizaci výše uvedených vyšetření, termíny však nebyly okamžité. V průběhu vyšetřování se pacientův stav zhoršoval. V červnu roku 2023 se nově objevily symetrické otoky obou nohou nad koleny. A nově se objevily také kožní změny, ekzantém dominantně na obou dolních končetinách, ale i na trupu. Ekzantém měl stěhovavý charakter a byl spojen se snadnou tvorbou hematomů. Charakter kožních změn jsme zhodnotili jako vaskulitidu (obr. 2).
Obr. 2. Kožní projevy při progresi Mikuliczovy nemoci. Kožní změny, které vznikly před zahájením léčby, jak vyfotografoval sám pa cient, aby mám zdokumentoval nové projevy této nemoci, které při prvním kontaktu v březnu roku 2025 ještě neměl. Pacient nás těmito snímky informoval o vývoji nemoci. Projevy hodnotíme jako vaskulitidu, která po léčby rychle vymizela. Morfy nebyly morfologicky veri f i kovány. Pacient poskytl písemný souhlas se zveřejněním této fotografi e v časopise Klinická onkologie. 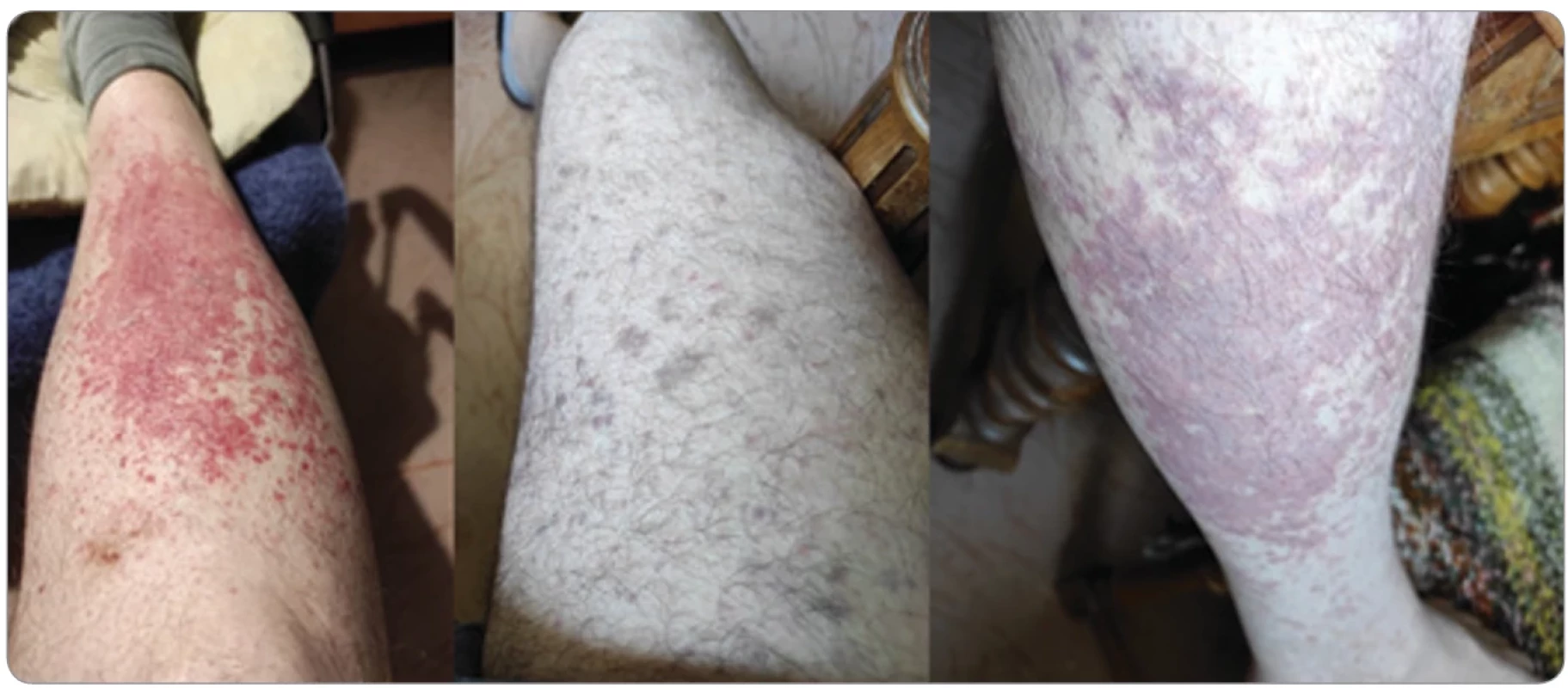
Laboratorní vyšetření odhalilo masivní pokles albuminu a zvýšení proteinurie. U pacienta se tedy začalo projevovat poškození ledvin, rozvíjela se porucha typu nefrotického syndromu, tak jak se popisuje u Mikuliczova fenotypu IgG4-RD.
V červnu roku 2023 se objevily otoky víček a exoftalmus, který po léčbě opět vymizel, jak je vidět z fotek pacienta z roku 2023 a roku 2025 (obr. 3).
Obr. 3. Obličej s protruzí oka a foto po léčbě. Vlevo foto pacienta z června 2025 – otoky víček, spojivek a protruze levého oka způsobené tlakem zvětšené slzné žlázy. Vpravo foto grafi e pacienta po léčbě, žádná protruze oka již není patrná. Pacient po 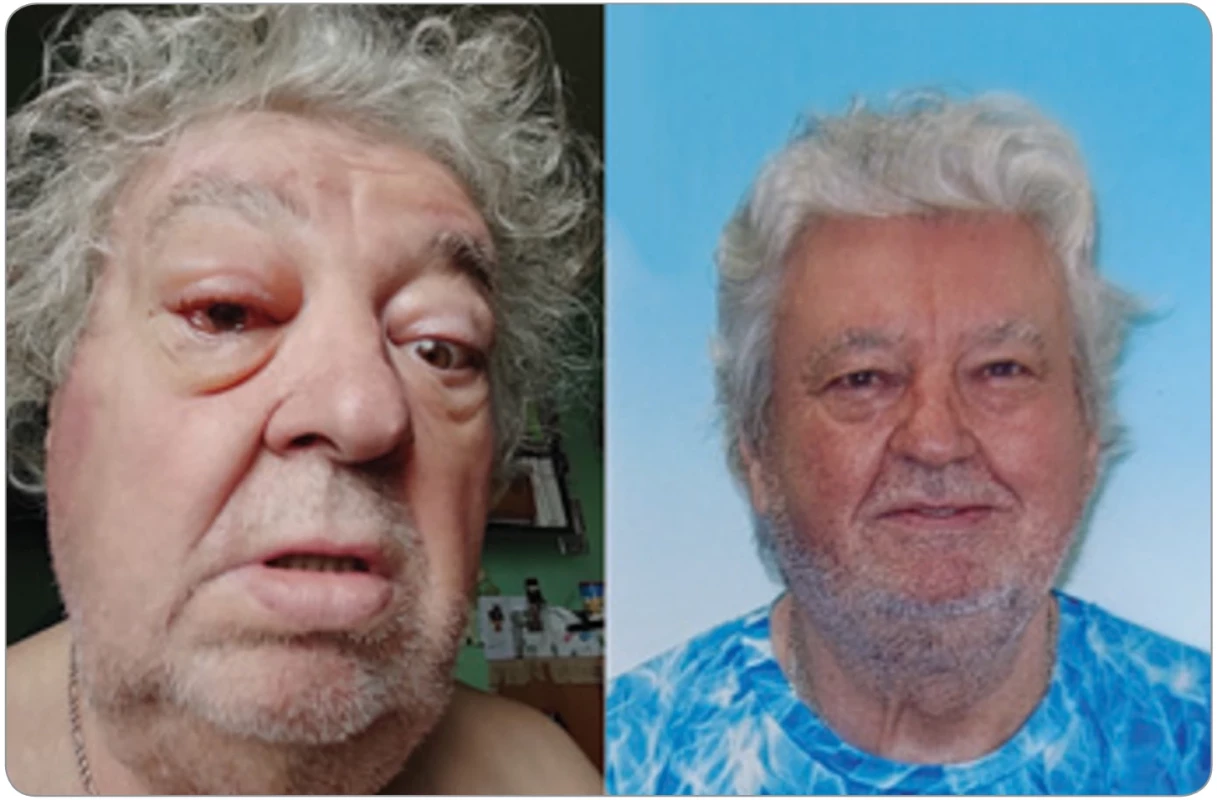
Takže v průběhu 3 měsíců, od března do června roku 2023, se rozvinulo poškození ledvin, kožní exantém se snadnou tvorbou hematomů na podkladě vaskulitidy a srdeční slabost (dušnost, zhoršená tolerance námahy, vzestup hodnoty NTproBNP). Na souvislost poškození srdce s progresí nemoci usuzujeme z toho, že po dosažení remise má pacient fyzickou zdatnost shodnou se zdravými vrstevníky, s nimiž podniká cyklovýlety, a původně vysoká hodnota NTproBNP je nyní opět v normě.
Morfologické hodnocení
Patologové popsali slinnou žlázu s výrazně změněnou architekturou. Žlázy byly drobné, atrofické, intersticium expandované a fibrotizované, s příměsí chronické zánětlivé celulizace. IgG4 pozitivní buňky byly přítomny pouze v počtu 5–10 na zorné pole při silném zvětšení (high power field – HPF). Morfologická diagnóza byla chronická sialoadenitida. Morfologický obraz jednoznačně nepotvrzoval ani nevylučoval IgG4-RD.
Stanovení diagnózy a léčba
V červnu roku 2023 jsme měli k dispozici výsledek vyšetření podtříd imunoglobulinů, vyšetření autoprotilátek, výsledek FDG-PET/CT zobrazení a morfologické zhodnocení. Z těchto výsledků jsme došli k závěru: generalizovaná forma choroby asociované s imunoglobulinem IgG4 (IgG4 related disease, IgG4-RD) s projevy vaskulitidy na kůži, s poškozením ledvin, které se projevilo proteinurií, a s poškozením funkce srdce.
Léčbu této nemoci jsme zahájili prednisonem, při ní se však do 14 dní manifestoval diabetes mellitus. Proto jsme požádali plátce zdravotní péče o schválení úhrady léčby anti-CD20 protilátkou – rituximabem.
Dne 13. 7. 2023 byla konečně zahájena léčba ve složení rituximab, cyklofosfamid a dexametazon.
Pacient dostal v prvním cyklu rituximab v dávce 800 mg 1. a 15. den společně s nízkou dávkou cyklofosfamidu (600 mg v infuzi) a s dexametazonem (20 mg v infuzi).
Dexametazon jednak tlumí základní chorobu, jednak je součástí premedikace před podáním rituximabu a má v uvedené dávce antiemetický efekt, což je důležité při léčbě cyklofosfamidem. V dalších cyklech dostával rituximab jen 1. den cyklu. Dexametazon a cyklofosfamid dostával 1. a 15. den 28denního cyklu. Pacient dostal celkem šest cyklů této léčby.
V průběhu uvedené léčby se normalizovaly veškeré patologické laboratorní hodnoty, zvýšená proteinurie se vrátila do zcela normálních hodnot. Ložiska se zvýšenou akumulací FDG na kontrolním PET/CT vyšetření již nejsou patrná. Při kontrole na ORL pacient potvrdil, že vymizela původně popsaná nosní polypóza. Takže výsledek léčby lze hodnotit jako kompletní remisi nemoci (CR). Dosažená léčebná odpověď (CR) trvá při hodnocení po 24 měsících od zahájení léčby.
Udržovací léčba
U pacienta jsme dále po ukončení šesti cyklů léčby podávali a podáváme udržovací léčbu (rituximab 1 000 mg, přibližně v 6měsíčních intervalech). Při aplikaci udržovací dávky rituximabu přihlížíme k vývoji markerů nemoci, ke koncentraci podtřídy imunoglobulinu IgG4 a k hodnotě cirkulujících plazmablastů v periferní krvi, které na našem pracovišti u této diagnózy standardně vyšetřujeme flow-cytometricky.
Vývoj pro nemoc charakteristických laboratorních hodnot dokumentuje tab. 5.
Diskuze
Diferenciální diagnostika polyklonální hypergamaglobulinemie
U pacienta jsme vyloučili infekční příčiny polyklonálního zmnožení imunoglobulinů (HIV, hepatitidy, včetně hepatitidy C, EB viremii). Nebyla přítomna hepatopatie. Z maligních příčin polyklonální hypergamaglobulinemie by připadal v úvahu T lymfom typu angioimunoblastické lymfadenopatie.
Tak vysoké koncentrace polyklonálního imunoglobulinu typu IgG (42 g/l) (pokud jsou vyloučeny výše uvedené příčiny) jsou nejčastěji projevem IgG4-RD, idiopatické multicentrické formy Castlemanovy choroby anebo Sjögrenova syndromu.
Méně často tak vysoká polyklonální hypergamaglobulinemie může mít původ v dalších chorobách, které jsou uvedeny v přehledné tabulce v monografii věnované chorobám provázeným hypergamaglobulinemií [24].
V zahraniční literatuře jsme do června 2025 našli jenom tři větší analýzy příčin polyklonální hypergamaglobulinemie. První byla z Mayo Clinic, autoři analyzovali příčiny zvýšené koncentrace imunoglobulinů nad 30 g/l [25]. Ve Vancouver General Hospital analyzovali pacienty, kteří měli zvýšení polyklonálních imunoglobulinů ≥ 20 g/l nebo hodnotu imunoglobulinu IgG ≥ 20 g/l [26]. A poslední analýza je z Francie, kde taktéž analyzovali příčiny zvýšení polyklonálních imunoglobulinů nad 20 g/l [27]. Z toho se odvíjí i doporučení pro diagnostiku hypergamaglobulinemií [27–29].
Zde uvedeme výsledky kanadská analýzy, v ní je vyšší počet diagnóz IgG4-RD, než obsahuje analýza z Mayo Clinic. To asi souvisí s tím, že první autor kanadské analýzy se uvedenou nemocí intenzivně zabývá, a tím pádem jej pacienti s IgG4-RD vyhledávají.
Autoři analyzovali pacienty vyšetřené v nemocnici Vancouver General Hospital od října 2016 do listopadu 2017 [26]. Zjištěné diagnózy byly rozřazeny celkem do šesti kategorií, sedmá kategorie byla vyhrazena pro „jiné nemoci, nezařazené do předchozích“. V této analýze bylo získáno trochu odlišné pořadí příčin hypergamaglobulinemie než v analýze z Mayo Clinic:
- autoimunitní nemoci včetně systémových nemocí pojiva 31,8 % (21 z 66);
- krevní choroby včetně maligních 21,2 % (14 z 66);
- IgG4-RD 19,6 % (13 z 66);
- nemoci jater včetně hepatitid 10,6 % (7 z 66);
- infekční nemoci vyjma hepatitid 4,5 % (3 z 66);
- nehematologické malignity 1,5 % (1 z 66);
- jiné příčiny, nespadající do uvedených kategorií: 10,6 % (7 z 66).
Všechny citované práce jsou dobrým pomocníkem pro diferenciální diagnostiku [25–29].
Mikuliczova choroba
Sialoadenitidu slzných žláz popsal v roce 1892 Johann von Mikulicz-Radecki. Mikuliczova choroba je charakterizována bilaterální symetrickou nebolestivou infiltrací slzných žláz a parotid trvající alespoň 3 měsíce. Infiltrace podčelistní žlázy byla již dříve před popisem IgG4-RD známá jako Küttnerův tumor. Dnes se Küttnerův tumor považuje za jeden z projevů IgG4-RD [30]. V minulém století dočasně splynula Mikuliczova choroba se Sjögrenovým syndromem, ale po rozpoznání nemoci asociované s imunoglobulinem IgG4 (IgG4-RD) se termín Mikuliczova choroba nově definoval a dnes se používá pro infiltraci slinných a slzných žláz chorobou IgG4-RD. Pro vysvětlení dočasného vymizení termínu Mikuliczovy choroby z literatury musíme uvést, že v roce 1953 patologové Morgan a Castleman porovnávali obrazy Mikuliczovy choroby a Sjögrenova syndromu a došli k závěru, že histopatologické obrazy byly identické. Proto byla v 50. letech Mikuliczova choroba nazvána subtypem Sjögrenova syndromu. Nicméně s rozvojem poznání IgG4-RD po roce 2012 byl termín Mikuliczovy choroby použit pro případy, kdy histopatologický obraz postižených slinných a slzných žláz odpovídal IgG4-RD [30].
Sjögrenův syndrom
Tuto nemoc popsal oftalmolog Henrik Samuel Conrad Sjögren v roce 1933. Charakterizoval ji typickými příznaky: karatokonjuktivitis sicca, xerostomie a polyartritida [31].
Sjögrenův syndrom je chronická autoimunitní choroba charakterizovaná poškozením slzných a slinných žláz imunitním procesem, který vede ke xerostomii a xerophtalmu. Ale suchost postihuje veškeré sliznice. Proto se této nemoci říká „sicca syndrom“.
Dnes je patofyziologie Sjögrenova syndromu vysvětlována globálním poškozením epiteliálních buněk, proto byl pro tuto nemoc také použit název autoimunitní epitelitida [32]. Sjögrenův syndrom však může být provázen také systémovými příznaky, orgánovým poškozením [7,32–34]. Diagnóza Sjögrenova syndromu není jednoduchá, a proto bylo publikováno hodně diagnostických kritérií, z nichž jsme uvedli pouze poslední mezinárodní kritéria v tab. 4.
Sjögrenův syndrom je chronická autoimunitní choroba, u níž dominuje hypergamaglobulinemie, zvýšená B i T buněčná aktivita, tvorba autoprotilátek hlavně proti ribonukleoproteinům (antinukleární faktor – ANF = ANA, anti Ro = SAA a anti La = SBB). Méně často jsou prokazovány protilátky anticentromerové B (CENP-B protilátky) a anticitrulinové (ACPA protilátky) anebo protilátky specifické pro pojivové tkáně. V recentních mezinárodních kritériích (tab. 4) je ze všech uvedených protilátek požadován pouze průkaz anti SSA/Ro [7,32–34].
Sjögrenův syndrom bývá provázen nízkými hladinami C3 a C4 složkou komplementu (zvláště při poškození ledvin) a přítomností revmatoidního faktoru (RF). Častá je tvorba kryoglobulinů.
Poměrně hodně publikací dokladuje, že Sjögrenův syndrom výrazně poškozuje psychiku nemocných. Popisuje se nejen deprese, anxieta, patologická únava, ale je doloženo i přímé poškození nervového systému, a to jak ve formě periferních neuropatií, tak ve formě alterace centrálního nervového systému [35–38]. U IgG4-RD se v literatuře nepopisují tak závažné
psychické důsledky. Sjögrenův syndrom může mít i další systémové projevy, artralgie typu nonerozivní polyartritidy, intersticiální plicní poškození, kožní projevy ve formě vaskulitidy, která postihuje hlavně dolní končetiny. Renální poškození se manifestuje jen u 5 % pacientů se Sjögrenovým syndromem. Takže popisové příznaky Sjögrenova syndromu se překrývají s příznaky IgG4-RD.
IgG4-RD
Tato nemoc byla rozpoznána a definována až v roce 2012, kdy byly publikovány závěry mezinárodní konference v Bostonu, na níž byl ustanoven název IgG4-RD a byla dohodnuta a zveřejněna první kritéria této nemoci (tab. 7) [39].
Tab. 7. Původní Bostonská kritéria pro chorobu asociovanou s IgG4 z roku 2012, kdy byla tato nemoc poprvé pojmenována a ak ceptována mezinárodní lékařskou komunitou. V následujících letech tato původní kritéria doznala četné úpravy [39]. ![Původní Bostonská kritéria pro chorobu asociovanou s IgG4 z roku 2012, kdy byla tato nemoc poprvé pojmenována a ak ceptována mezinárodní lékařskou komunitou. V následujících letech tato původní kritéria doznala četné úpravy [39].](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/7cb1df8e316894c275c4023ca45887b7.png)
S postupem času se však tato první kritéria ukázala jako málo specifická, a tak byla na mezinárodním sjezdu Evropské a Americké revmatologické společnosti v roce 2019 transformována do podstatně složitějších.
Ale i původní japonská kritéria byla v roce 2021 inovována, což dává tušit, že diagnostika a diferenciální diagnostika této nemoci je podstatně komplikovanější, než jak to vypadalo v roce 2012.
Ačkoliv choroba postihuje snad všechny orgány, tak její histologická charakteristika, až na některé výjimky, je docela uniformní a jsou pro ni typické tyto znaky:
- storiformní fibróza;
- denzní lymfoplazmocytární infiltrát se zvýšeným počtem plazmatických buněk s pozitivním imunohistochemickým průkazem IgG4+ plazmatických buněk (> 10 / zorné pole mikroskopu při vysokém rozlišení (per high power field). Četnost kolísá dle postižených orgánů. Poměr IgG4+/IgG+ plazmocytů je obvykle > 40 %;
- obliterativní flebitida;
- tkáňová eozinofilie, granulomy, neutrofilní mikroabscesy a nekrotizující vaskulitida;
- odchylky od této standardní sktruktury vykazují ložiska v ledvinách a uzlinách.
IgG4-RD se projevuje v kterékoliv lokalizaci tumorózními ložisky, fibrózou a infiltráty s bohatě zastoupenými polyklonálními plazmatickými buňkami s výraznou expresí podtřídy imunoglobulinu IgG4. Jde o imunitní fibroinflamatorní proces s tendencí k tvorbě tumorózních ložisek. Choroba tedy imituje různé maligní choroby, jak popsala na souboru pacientů Chovancová [40].
Nejčastější lokalizace IgG4-RD jsou pankreas a slinné žlázy. Dalšími projevy je dakryoadenitida, tubulointersticiální nefritida, sklerotizující cholangitida, periaortitida až s tvorbou renální fibrózy. IgG4-RD může postihnout kterýkoliv orgán: plíce, kůži, lymfatické uzliny, štítnici, meningy a jiné. Nemoc může provázet mírná či střední eozinofilie.
Dominujícím markerem je zvýšení podtřídy imunoglobulinu IgG4 a výše uvedené morfologické znaky. Imunoglobulin IgG4 za fyziologických okolností tvoří nejmenší frakci imunoglobulinů třídy IgG (< 5 %). Schopnosti iniciovat imunitní odpověď jsou u imunoglobulinů podtřídy IgG4 limitovány, naopak jsou považovány za protizánětlivé a antialergické molekuly, které mohou vyvážit funkci imunoglobulinů třídy IgE. Proto je zvýšení hladiny IgG4 hodnoceno jako doprovodný, nikoliv jako kauzální proces. Zvýšená hladina IgG4 nemusí bezpodmínečně provázet všechny případy IgG4-RD, ani není specifická pro tuto nemoc.
Dalším laboratorním znakem IgG4-RD je snížení komplementu, které je nejčastěji nalézáno při poškození ledvin. U IgG4-RD bývají nalézány nízké titry antinukleárních protilátek (antinuclear antibodies – ANA) a revmatického faktoru (RF). Tento nízký titr ANA byl i u popsaného pacienta.
Čtyři základní fenotypy klinické manifestace IgG4-RD
Při analýze pacientů s touto nemocí se zjistilo, že některé formy postižení se velmi často vyskytují společně a že lze popsat čtyři základní fenotypy klinické manifestace. Toto didaktické rozdělení do několika skupin umožňuje lépe si představit, co vše se pod označením IgG4-RD skrývá. Při analýze 800 pacientů s touto nemocí byly identifikovány čtyři homogenní fenotypy IgG4-RD:
- fenotyp pankreatobiliární (31 %);
- fenotyp retroperitoneální fibrózy s aortitidou nebo bez ní (24 %);
- fenotyp IgG4-RD limitovaný na oblast hlavy a krku (24 %);
- fenotyp Mikuliczova syndromu se systémovým postižením (22 %).
Uvedené fenotypy se liší nejen lokalizací postižení, ale také epidemiologickými a sérologickými nálezy [41].
Fenotyp pankreatobiliární je charakteristický chronickými pankreatickými a biliárními potížemi s občasnými exacerbacemi. Proto pacienti s tímto fenotypem IgG4-RD jsou nejčastěji přijímáni do nemocnice s akutními komplikacemi.
Fenotyp retroperitoneální fibrózy vytváří urologické potíže a zánětlivé změny mohou často postihovat velké tepny, a vytvořit tak obraz periaortitidy.
Fenotyp limitovaný na hlavu a krk má projevy pouze v oblasti hlavy a krku ve formě inkompletního Mikuliczova syndromu. Pravděpodobnost postižení parotis je pouze 22 %, pravděpodobnost orbitálního poškození je 22 %. Tento fenotypu bývá paradoxně provázen nejvyšším vzestupem zánětlivých parametrů. Vyskytuje se častěji u žen – u ostatních fenotypů není výskyt nemoci pohlavím ovlivňován.
Fenotyp Mikuliczova syndromu se vyznačuje největším počtem současně postižených orgánů. Postižení oblasti hlavy a krku odpovídá zcela Mikuliczovu syndromu a současně je přítomno extraglandulární systémové poškození. Pravděpodobnost postižení parotid je 49 %, ale pravděpodobnost očního postižení je < 1 %. Tato skupina měla nejvyšší medián koncentrace podtřídy IgG4 v séru (11,7 mg/l) [41].
Toto relativně nové členění na čtyři fenotypy IgG4-RD uvádí tab. 8 a podrobnosti najde čtenář v citované práci.
Tab. 8. Dělení chorob asociovaných s IgG4 na čtyři fenotypy podle ACR/EULAR IgG4-RD Classifi cation Criteria Committee [41]. ![Dělení chorob asociovaných s IgG4 na čtyři fenotypy podle ACR/EULAR IgG4-RD Classifi cation Criteria Committee [41].](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/2a7847d8adc5ac55f33d6481e15624c7.png)
Onemocnění IgG4-RD v ORL oblasti bylo v české literatuře opakovaně popsáno [42–45], podobně jako jiné manifestace tohoto onemocnění. Dnes se doporučuje případy infiltrace slzných a slinných žláz, jejichž histopatologický obraz odpovídá kritériím IgG4-RD, nazývat termínem Mikuliczův typ IgG4-RD nebo také jen Mikuliczova choroba. Sjögrenův syndrom zůstává samostatným revmatologických onemocněním [20].
Zánětlivé zduření slinných a slzných žláz může být tedy jak projevem Sjögrenova syndromu, tak projevem Mikuliczovy choroby. Diferenciální diagnostika není jednoduchá, ale zvýšená koncentrace podtřídy imunoglobulinů IgG4 a zvýšený počet cirkulujících plazmablastů směruje diagnózu k Mikuliczově chorobě.
Diferenciální diagnostika sialoadenitidy asociované s IgG4-RD a Sjögrenův syndrom
Z citovaných prací je tedy zřejmé, že mnohdy je obtížené rozlišit, o kterou nemoc se jedná. Přínosná je diagnostika pomocí FDG-PET/CT zobrazení. V souboru 64 pacientů se sialoadenitidou asociovanou s IgG4-RD byla zvýšená akumulace FDG nalezena v 93 % případů v submandibulárních slinných žlázách a v 35 % případů v příušních žlázách. V podčelistních žlázách byla pozitivní nález v 89 % případů oboustranný. Pro IgG4-RD bylo typické bilaterální postižení submandibulárních žláz a koncentrace IgG4 ≥ 1,350 g/l [46]. Znaky, které mohou pomoci v diferenciaci Sjögrenova syndromu a IgG4-RD, jsou shrnuty v tab. 9. A v rámci komplexnosti uvidíme v tab. 10 rozdíly mezi IgG4-RD a idiopatickou multicentrickou Castlemanovou chorobou.
Tab. 9. Diferenciálně diagnostické znaky Sjögrenova syndromu a choroby asociované s IgG4 [17–20, 36]. ![Diferenciálně diagnostické znaky Sjögrenova syndromu a choroby asociované s IgG4 [17–20, 36].](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/11f0972c8a4ddb0e27829d7ce6d9377c.png)
Tab. 10. Rozdíly mezi idiopatickou multicentrickou Castlemanovou chorobou a chorobou asociovanou s IgG4 [9–15]. ![Rozdíly mezi idiopatickou multicentrickou Castlemanovou chorobou a chorobou asociovanou s IgG4 [9–15].](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/4308b4bb2ee5c14424147adb6ec6dc71.png)
IgG4-RD a Sjögrenův syndrom mají podobnosti v klinické, histologické, sérologické i histopatologické charakteristice. Obě nemoci postihují dominantně lidi středního věku. Ve většině studií IgG4-RD se prezentují s perzistujícím zduřením parotid a/nebo submandibulárních žláz, které je obvykle oboustranné.
Xerostomie je v případě IgG4-RS popisována jako méně intenzivní.
Pacienti s Mikuliczovou chorobou mají častěji autoimunitní pankreatitidu, sklerotizující cholangitidu a astma než pacienti se Sjögrenovým syndromem. Nos, paranazální sinusy, slzné žlázy a uši jsou u Mikuliczovy choroby také velmi často postiženy (> 50 %). Krční lymfadenopatie provází 70 % pacientů s Mikuliczovou chorobou.
Hypergamaglobulinemie, snížená hodnota C3 a C4 složky komplementu je častým nálezem jak u Sjögrenova syndromu, tak u IgG4-RD.
Pacienti s IgG4-RD mívají signifikant - ně vyšší celkový IgG a zvýšené podtřídy IgG2, IgG4, IgE a zvýšený počet eozinofilů, ale nižší IgG1, IgG3, IgA, a IgM ve srovnání s pacienty se Sjögrenovým syndromem.
Popsaný pacient měl opakovaně nižší hodnotu imunoglobulinu typu IgM.
Pacienti s IgG4-RD nemají zvýšené protilátky anti-Ro (SSA) a anti-La (SSB) [17–22,47].
Biopsie postižení žlázy je klíčová pro stanovení diagnózy IgG4-RD a pro vyloučení dalších možných příčin, jako je sarkoidóza, Wegenerova granulomatóza, Castlemanova nemoc, lymfom či metastázy solidních tumorů. Pro stanovení diagnózy se popisuje jako zásadní vysoké procentuální zastoupení IgG4+ plazmocytů, fibróza a obliterativní flebitida. Obvykle se požaduje více než 30–50 % IgG4+ plazmocytů na HPF. Dalším popisovaným znakem je poměr IgG4+ k IgG+ buňkám větší než 40. Intenzivní fibróza je běžným nálezem, zatímco obliterativní flebitida se objevuje vzácněji. V našem případě byl počet IgG4+ plazmocytů nižší. S přihlédnutím k výše uvedené charakteristice uvedených tří nemocí jsme u popisovaného pacienta uzavřeli diagnózu jako Mikuliczova choroba asociovaná s IgG4 neboli IgG4-RD s fenotypickými projevy Mikuliczovy nemoci [11–22,47].
Léčba IgG4-RD
Glukokortikoidy v monoterapii anebo v kombinaci
V případě IgG4-RD byly pro iniciální léčbu voleny kortikosteroidy, obvykle prednison v dávce 30–40 mg na den nebo, vyjádřeno na váhu, 0,6 mg/kg hmotnosti denně. Dávka může být upravena dle intenzity nemoci. S redukcí této dávky se má začít nejdříve po 2–4 týdnech.
Pozdější studie prokázaly, že přidání imunosupresiv ke kortikoidům (např. cyklofosfamidu) umožní snížit výši dávek glukokortikoidů, a tak redukovat jejich nežádoucí účinky. Proto se kombinovaná léčba považuje za vhodnější než monoterapie glukokortikoidy [48].
Anti-CD20 protilátky (rituximab, obinutuzumab)
Zásadním průlom v léčbě IgG4-RD přinesla monoklonální protilátka anti-CD20. Antigen CD20 je charakteristickým znakem B lymfocytů. Protilátka anti-CD20 vede k apoptóze lymfocytů, a tedy i z nich odvozených plazmocytů a způsobuje pokles produkce imunoglobulinů. Léčba anti-CD20 protilátkou (rituximabem) je účinná u forem IgG4-RD rezistentních na kortikoidy [49–52].
A podobně jako cyklofosfamid zvyšuje účinnost glukokortikoidů [48], tak přidání cyklofosfamidu k rituximabu zvyšuje jeho účinnost u imunitních chorob. Několik studií prokázalo, že přidání cyklofosfamidu má tedy potenciál dále posílit účinnost rituximabu u IgG4-RD, ale také u idiopatické multicentrické formy Castlemanovy choroby a u dalších autoimunitních chorob [53–56]. Proto jsme pro našeho pacienta zvolili kombinaci rituximabu, cyklofosfamidu a dexametazonu.
Nejnovější anti-CD20 protilátka se jmenuje obinutuzumab. Je považována za účinnější lék pro low grade lymfomy než rituximab. Obinutuzumab byl také použit s pozitivním výsledkem pro léčbu IgG4-RD [57–59].
Anti-CD19 protilátka inebilizumab – nový léky pro léčbu IgG4-RD
V roce 2025 se objevil zcela nový lék pro léčbu IgG4-RD. Jedná se o humanizovanou IgG1 kappa monoklonální protilátku, cílící na antigen CD19 – její podání vede k hlubokému a dlouhodobému poklesu počtu B buněk. Antigen CD19 se objevuje na B buňkách dříve než antigen CD20 a setrvává na nich déle, je přítomný na plazmablastech a dokonce i na některých plazmatických buňkách. Proto léčba cílená na potlačení CD19-pozitivních buněk se jeví výhodnější než léčba cílená na CD20-pozitivní buňky, zasáhne širší spektrum B buněk. Účinek byl prokázán v randomizované klinické studii, která srovnávala léčbu inebilizumabem vs. placebo. Inebilizumab byl podán v dávce 300 mg v dny 1 a 15 a pak až ve 26. týdnu 52týdenní periody. Tato léčba výrazně snížila počet relapsů. Pro tento lék jsou schváleny i další indikace, mezi něž patří neuromyelitis optica [60–62]. A v jednom případě byl tento lék použit i u Sjögrenovy choroby [63].
Léčba Sjögrenova syndromu
Sjögrenův syndrom málo reaguje na systémovou léčbu. Proto se doporučuje pacientům se symptomy nepřesahujícími suchost sliznic jen lokální a symptomatická léčba.
Anti-CD20 protilátky (rituximab, obinutuzumab)
Pokud ale symptomy Sjögrenova syndromu způsobují více komplikací než suchost sliznic, tak současná guidelines doporučují použití rituximabu anebo jiné biologické léčby.
Nejčastěji byl u Sjögrenova syndromu použit mimo kortikoidy právě rituximab. Novější alternativou je pak biologická léčba – belimumab [64–68]. S rituximabem proběhlo u Sjögrenova syndromu více studií, některé z nich však testovaly pouze jednu aplikaci rituximabu, což je málo! Překvapivě rituximab nevedl u Sjögrenova syndromu k tak rychlému ústupu nemoci jako u IgG4-RD, ale přesto je účinnější než jiné doposud používané léky [69–72].
V případech, kdy pacienti se Sjögrenůvým syndromem netolerovali rituximab, byla s úspěchem použita nejnovější anti-CD20 protilátka obinutuzumab [73,74].
Belimumab
Belimumab je protilátka proti aktivujícímu faktoru B buněk (B cell activating factor – BAFF), který je také nazýván jako stimulátor B lymfocytů. V Evropě je schválen pro léčbu systémového lupusu erythematodu pod názvem Benlysta. Účinek belimumabu byl popsán u Sjögrenova syndromu, ale zatím ne u IgG4-RD [75]. Podrobnější informace o těchto nemocech uvádí recentní učebnice revmatologie [76].
Léčba Castlemanovy nemoci
Idiopatická multicentrická Castlemanova choroba byla také zmíněna v rámci diferenciální diagnostiky. I tuto imunitní chorobu lze léčit kombinací anti-CD20 monoklonální protilátky s kortikoidy a případně cyklofosfamidem a u mnoha pacientů jsme tuto léčbu používali. Dnes se do popředí dostává léčba siltuximabem [77].
Závěr
Diagnostika případů s polyklonální hypergamaglobulinemií, s lymfadenopatií a/nebo s jinou patologickou rezistencí vyžaduje spolupráci zobrazovacích specialistů, kteří nejen že popíšou odchylky od normy, ale navrhnou i možné diagnózy, které by je mohly způsobit, tak jak se vyjádřili lékaři popisující FDG-PET/CT zobrazení. Pak je na operatérech, aby kvalitně vypreparovali vhodné patologické ložisko (pokud je k dispozici FDG-PET/CT zobrazení, tak s vysokou akumulací FDG) a předali je patologům s žádankou vypsanou klinickým lékařem, který patology podrobně informuje o všech abnormalitách a možných běžných i vzácných diagnózách. Vstupní informace od kliniků jsou pro patology důležité, protože ovlivňují úhel pohledu, a tedy interpretaci morfologického obrazu.
Klinický lékař pak shrne morfologické a zobrazovací popisy a přihlédne k laboratorním vyšetřením (vyšetření imunoglobulinů IgG, IgM, IgA, případně IgE, podtřídy imunoglobulinů typu IgG1 až IgG4, vyšetření monoklonálního imunoglobulinu, volných lehkých řetězců, interleukinu 6, ale i kryoglobulinu a v textu uvedených autoprotilátek). Výsledky pak konfrontuje s kritérii chorob.
Dominantní rozdíl mezi IgG4-RD a Sjögrenovým syndromem je koncentrace podtřídy imunoglobulinu IgG4. Zvýšení koncentrace IgG4 je typické pro IgG4-RD, zatímco u Sjögrenova syndromu koncentrace zvýšena není [78]. Dalším biomarkerem pro sledování aktivity IgG4-RD je stanovení cirkulujících plazmablastů v periferní krvi [79]. U Castlemanovy choroby bývá zvýšen interleukin-6. Zásadním přínosem nejen pro diagnostiku a sledování léčebné odpovědi u všech tří zmiňovaných imunitních chorob (Sjögrenův syndrom, IgG4-RD a Castlemanova choroba) má FDG-PET/CT vyšetření [80].
Popsaný případ upozorňuje na nutnost časné intervence při systémovém postižení chorobou IgG4-RD, protože v průběhu 4 měsíců, od první návštěvy do podání rituximabu, došlo k velmi rychlé progresi nemoci s projevy poškození ledvin, srdce, kůže a také ke vzniku exoftalmu, který mohl vést ke ztrátě zraku!
Lékem volby při systémovém postižení IgG4-RD je rituximab, který lze potencovat přidáním cyklofosfamidu. Vzhledem k častým recidivám se u IgG4-RD doporučuje udržovací léčba v dávce 1 000 mg 1× za 6 měsíců.
Rituximab, protilátka proti CD20 antigenu, má velmi široké indikace, mimo jiné se doporučuje při systémovém postižení Sjögrenovým syndromem. Rituximab se také používá při léčbě idiopatické multicentrické formy Castlemanovy nemoci, i když u této nemoci se do popředí nyní dostává siltuximab. V případě intolerance rituximabu lze použít obinutuzumab.
Dedikace
Publikace byla vytvořena na podporu těchto aktivit: MZ ČR – RVO (FNBr, 65269705) a Institucionální aktivity MOÚ: MZ ČR – RVO (MOÚ, 00209805).
Zdroje
1. Betrains A, Staels F, Schrijvers R et al. Systemic autoinflammatory disease in adults. Autoimmun Rev 2021; 20 (4): 102774. doi: 10.1016/j.autrev.2021.102774.
2. Fajgenbaum DC, Uldrick TS, Bagg A et al. International, evidence-based consensus diagnostic criteria for HHV--8-negative/idiopathic multicentric Castleman disease. Blood 2017; 129 (12): 1646–1657. doi: 10.1182/blood-2016-10-746933.
3. Umehara H, Okazaki K, Kawa S et al. The 2020 revised comprehensive diagnostic (RCD) criteria for IgG4-RD. Mod Rheumatol 2021; 31 (3): 529–533. doi: 10.1080/143 97595.2020.1859710.
4. Umehara H, Okazaki K, Nakamura T et al. Current approach to the diagnosis of IgG4-related disease – combination of comprehensive diagnostic and organ-specific criteria. Mod Rheumatol 2017; 27 (3): 381–391. doi: 10.1080/14397595.2017.1290911.
5. Wallace ZS, Naden RP, Chari S et al. The 2019 American College of Rheumatology/European League Against Rheumatism classification criteria for IgG4-related disease. Ann Rheum Dis 2020; 79 (1): 77–87. doi: 10.1136/annrheumdis-2019-216561.
6. Adam Z, Zeman D, Čermák A et al. IgG4-related disease. Clinical manifestation differential diagnosis and recent International Diagnostic Criteria for IgG4-related disease. Vnitr Lek 2022; 68 (E-5): 4–19. doi: 10.36290/vnl. 2022.070.
7. Shiboski CH, Shiboski SC, Seror R et al. 2016 American College of Rheumatology/European League Against Rheumatism classification criteria for primary Sjögren’s syndrome: a consensus and data-driven methodology involving three international patient cohorts. Ann Rheum Dis 2017; 76 (1): 9–16. doi: 10.1136/annrheumdis-2016-210571.
8. Červeňáková K, Procházková L, Červeňák V. Sjögrenův syndrom. Alergie 2020; 22 (2): 105–109.
9. Sasaki T, Akiyama M, Kaneko Y et al. Immunoglobulin G4-related disease and idiopathic multicentric Castleman’s disease: confusable immune-mediated disorders. Rheumatology (Oxford) 2022; 61 (2): 490–501. doi: 10.1093/rheumatology/keab634.
10. Sun C, Xu G, Lin J. Comparison of IgG4-related lymphadenopathy and multicentric Castleman’s disease: a retrospective study. Clin Lab 2018; 64 (10): 1671–1678. doi: 10.7754/Clin.Lab.2018.180421.
11. Masaki Y, Sugai S, Umehara H. IgG4-related diseases including Mikulicz’s disease and sclerosing pancreatitis: diagnostic insights. J Rheumatol 2010; 37 (7): 1380–1385. doi: 10.3899/jrheum.091153.
12. Izumi Y, Takeshita H, Moriwaki Y et al. Multicentric Castleman disease mimicking IgG4-related disease: a case report. Mod Rheumatol 2017; 27 (1): 174–177. doi: 10.3109/14397595.2014.985356.
13. Otani K, Inoue D, Fujikura K et al. Idiopathic multicentric Castleman’s disease: a clinicopathologic study in comparison with IgG4-related disease. Oncotarget 2018; 9 (6): 6691–6706. doi: 10.18632/oncotarget.24068.
14. Yoshimi R, Nakajima H. Idiopathic multicentric Castleman’s disease as a mimicker of IgG4-related disease. Intern Med 2025; 64 (12): 1788–1790. doi: 10.2169/internalmedicine.4793-24.
15. Li N, Xu L, Liu X et al. Castleman disease misdiagnosed as immunoglobulin G4-related disease: a case report. Front Immunol 2025; 16 : 1532627. doi: 10.3389/fimmu.2025.1532627.
16. Manger B, Schett G. Jan Mikulicz-Radecki (1850–1905): return of the surgeon. Ann Rheum Dis 2021; 80 (1): 8–10. doi: 10.1136/annrheumdis-2020-218843.
17. Hong X, Li W, Xie XY et al. Differential diagnosis of IgG4-related sialadenitis, primary Sjögren syndrome, and chronic obstructive submandibular sialadenitis. Br J Oral Maxillofac Surg 2017; 55 (2): 179–184. doi: 10.1016/j.bjoms.2016.10.021.
18. Qin Y, Shang L, Wang Y et al. Immune profile differences between IgG4-related diseases and primary Sjögren’s syndrome. J Inflamm Res 2025; 18 : 911–923. doi: 10.2147/JIR.S471266.
19. Ren T, Liu R, Li J et al. Primary Sjögren’s syndrome misdiagnosed as Mikulicz’s disease: a case report. BMC Ophthalmol 2023; 23 (1): 336. doi: 10.1186/s12886-023-03090-1.
20. Otani Y, Shimura T, Nogaki T et al. Differentiation between IgG4-related Mikulicz disease and Sjögren’s syndrome: a review case report and literature review. Medicine (Baltimore) 2022; 101 (52): e32617. doi: 10.1097/MD.0000000000032617.
21. Mahmoud R, Ianculovici C, Kleinman S et al. IgG4-related sialadenitis – a rare bilateral submandibular gland enlargement: case report. Oral Maxillofac Surg 2022; 26 (4): 673–677. doi: 10.1007/s10006-021-01020-3.
22. Aboulenain S, Miquel TP, Maya JJ. Immunoglobulin G4 (IgG4) -related sialadenitis and dacryoadenitis with chronic rhinosinusitis. Cureus 2020; 12 (8): e9756. doi: 10.7759/cureus.9756.
23. Shimizu M, Okamura K, Kise Y et al. Effectiveness of imaging modalities for screening IgG4-related dacryoadenitis and sialadenitis (Mikulicz’s disease) and for differentiating it from Sjögren’s syndrome (SS), with an emphasis on sonography. Arthritis Res Ther 2015; 17 (1): 223. doi: 10.1186/s13075-015-0751-x.
24. Adam Z, Pour L, Zeman D a kol. Vzácné choroby provázené hypergamaglobulinémií a zánětlivými projevy. Praha: Grada 2022.
25. Dispenzieri A, Gertz MA, Therneau TM et al. Retrospective cohort study of 148 patients with polyclonal gammopathy. Mayo Clin Proc 2001; 76 (5): 476–487. doi: 10.4065/76.5.476.
26. Zhao EJ, Carruthers MN, Li CH et al. Conditions associated with polyclonal hypergammaglobulinemia in the IgG4-related disease era: a retrospective study from a hematology tertiary care center. Haematologica 2020; 105 (3): e121–e123. doi: 10.3324/haematol.2019.219725.
27. Andre M, Contis A, Berard AM. Etiological study of polyclonal hypergammaglobulinemia in a French cohort of hospitalized patients and proposal of a diagnostic aid algorithm: short title: polyclonal hypergammaglobulinemia in a French cohort of hospitalized patients. Sci Rep 2024; 14 (1): 31282. doi: 10.1038/s41598-024-82735-7.
28. Beuvon C, Martin M, Baillou C et al. Etiologies of polyclonal hypergammaglobulinemia: a scoping review. Eur J Intern Med 2021; 90 : 119–121. doi: 10.1016/j.ejim.2021.05.023.
29. Zhao EJ, Cheng CV, Mattman A et al. Polyclonal hypergammaglobulinaemia: assessment, clinical interpretation, and management. Lancet Haematol 2021; 8 (5): e365–e375. doi: 10.1016/S2352-3026 (21) 00056-9.
30. Kamiński B, Błochowiak K. Mikulicz’s disease and Küttner’s tumor as manifestations of IgG4-related diseases: a review of the literature. Reumatologia 2020; 58 (4): 243–250. doi: 10.5114/reum.2020.98437.
31. Sjögren H. Zur Kenntnis der Keratoconjunctivitis Sicca. Acta Ophthalmol 2009; 13 (1–2): 1–39. doi: 10.1111/j.1755-3768.1935.tb04186.x.
32. Ogawa Y, Takeuchi T, Tsubota K. Autoimmune epithelitis and chronic inflammation in Sjögren’s syndrome-related dry eye disease. Int J Mol Sci 2021; 22 (21): 11820. doi: 10.3390/ijms222111820.
33. Brabcová V. Sjögrenův syndrom. Cesk Dermatovenerol 2019; 9 (2): 86–90.
34. Kryštůfková O. Sjögrenův syndrom. Ces Revmatol 2017; 25 (1): 26–43.
35. Cui Y, Li L, Yin R et al. Depression in primary Sjögren’s syndrome: a systematic review and meta-analysis. Psychol Health Med 2018; 23 (2): 198–209. doi: 10.1080/13548506.2017.1339895.
36. Margaretten M. Neurologic manifestations of primary Sjögren syndrome. Rheum Dis Clin North Am 2017; 43 (4): 519–529. doi: 10.1016/j.rdc.2017.06.002.
37. Costa T, Rushton SP, Watson S et al. Depression in Sjögren’s syndrome mediates the relationship between pain, fatigue, sleepiness, and overall quality of life. Rheumatol Immunol Res 2023; 4 (2): 78–89. doi: 10.2478/rir-2023-0012.
38. Prak RF, Arends S, Verstappen GM et al. Fatigue in primary Sjögren’s syndrome is associated with an objective decline in physical performance, pain and depression. Clin Exp Rheumatol 2022; 40 (12): 2318–2328. doi: 10.55563/clinexprheumatol/70s6cs.
39. Deshpande V, Zen Y, Chan JK et al. Consensus statement on the pathology of IgG4-related disease. Mod Pathol 2012; 25 (9): 1181–1192. doi: 10.1038/modpathol.2012.72.
40. Chovancová Z, Filipenský P, Rotnáglová S et al. IgG4 immunoglobulin subclass and related pathological conditions or how to effectively imitate cancer disease. Klin Onkol 2022; 35 (1): 20–31.
41. Wallace ZS, Zhang Y, Perugino CA et al. Clinical phenotypes of IgG4-related disease: an analysis of two international cross-sectional cohorts. Ann Rheum Dis 2019; 78 (3): 406–412. doi: 10.1136/annrheumdis-2018-214603.
42. Kubíčková J, Zeleník K, Urban O et al. Manifestace IgG4 asociované nemoci v oblasti hlavy a krku. Otorinolaryngol Foniatr 2015; 64 (3): 163–167.
43. Hrnčíř Z, Laco J, Slezák R et al. Mikuliczova choroba s jednostranným exoftalmem – onemocnění se vztahem k IgG4. Ces Revmatol 2011; 19 (3): 125–130.
44. Hrnčíř Z, Laco J, Drahošová M et al. Biomarker IgG4 u Mikuliczovy choroby. Rheumatologia (Bratislava) 2011; 25 (3): 145.
45. Vojtová M, Balatková Z, Kalfert D et al. IgG4-asociovaná onemocnění v ORL oblasti – kazuistika. Otorinolaryngol Foniatr 2024; 73 (4): 270–273. doi: 10.48095/ccorl2024270.
46. Takano K, Yajima R, Kamekura R et al. Clinical utility of 18F-fluorodeoxyglucose/positron emission tomography in diagnosis of immunoglobulin G4-related sclerosing sialadenitis. Laryngoscope 2018; 128 (5): 1120–1125. doi: 10.1002/lary.26945.
47. Maslinska M, Kostyra-Grabczak K. Immunoglobulin G4 in primary Sjögren’s syndrome and IgG4-related disease – connections and dissimilarities. Front Immunol 2024; 15 : 1376723. doi: 10.3389/fimmu.2024.1376723.
48. Omar D, Chen Y, Cong Y et al. Glucocorticoids and steroid sparing medications monotherapies or in combination for IgG4-RD: a systematic review and network meta-analysis. Rheumatology (Oxford) 2020; 59 (4): 718–726. doi: 10.1093/rheumatology/kez380.
49. Yamamoto M, Yajima H, Takahashi H et al. Everyday clinical practice in IgG4-related dacryoadenitis and/or sialadenitis: results from the SMART database. Mod Rheumatol 2015; 25 (2): 199–204. doi: 10.3109/14397 595.2014.950036.
50. Eroglu E, Sipahioglu MH, Senel S, et al. Successful treatment of tubulointerstitial nephritis in immunoglobulin G4-related disease with rituximab: a case report. World J Clin Cases 2019; 7 (16): 2309–2315. doi: 10.12998/wjcc.v7.i16.2309.
51. Carruthers MN, Topazian MD, Khosroshahi A et al. Rituximab for IgG4-related disease: a prospective, open-label trial. Ann Rheum Dis 2015; 74 (6): 1171–1177. doi: 10.1136/annrheumdis-2014-206605.
52. Ebbo M, Grados A, Samson M et al. Long-term efficacy and safety of rituximab in IgG4-related disease: data from a French nationwide study of thirty-three patients. PLoS One 2017; 12 (9): e0183844. doi: 10.1371/journal.pone.0183844.
53. San S, Lin CD, Tsai ST et al. Immunoglobulin G4-related disease presented as recurrent otitis media and mixed hearing loss treated with cyclophosphamide and rituximab: a case report. Arch Rheumatol 2018; 34 (2): 233–237. doi: 10.5606/ArchRheumatol.2019.7178.
54. Dong Y, Zhang L, Nong L et al. Effectiveness of rituximab-containing treatment regimens in idiopathic multicentric Castleman disease. Ann Hematol 2018; 97 (9): 1641–1647. doi: 10.1007/s00277-018-3347-0.
55. Quattrocchio G, Barreca A, Demarchi A et al. IgG4-related kidney disease: the effects of a Rituximab-based immunosuppressive therapy. Oncotarget 2018; 9 (30): 21337–21347. doi: 10.18632/oncotarget.25095.
56. Benad M, Koschel D, Herrmann K et al. Effects of cyclophosphamide and rituximab in patients with connective tissue diseases with severe interstitial lung disease. Clin Exp Rheumatol 2022; 40 (3): 483–488. doi: 10.55563/clinexprheumatol/o5t1f7.
57. Lanzillotta M, Mapelli P, Dagna L et al. B-cell depletion with obinutuzumab for the treatment of IgG4-related disease. Eur J Intern Med 2023; 116 : 155–156. doi: 10.1016/j.ejim.2023.07.019.
58. Sun H, Zeng X, Li Y et al. Successful remission induction of IgG4-related ophthalmic disease by obinutuzumab therapy: a retrospective study of 8 patients. Eye (Lond) 2024; 38 (4): 723–729. doi: 10.1038/s41433-023-02758-8.
59. Ginthör NE, Artinger K, Pollheimer MJ et al. Membranous nephropathy associated with immunoglobulin G4-related disease successfully treated with obinutuzumab. Clin Kidney J 2021; 15 (3): 564–566. doi: 10.1093/ckj/sfab250.
60. Frampton JE. Inebilizumab: first approval. Drugs 2020; 80 (12): 1259–1264. doi: 10.1007/s40265-020-01370-4.
61. Nie T, Blair HA. Inebilizumab: a review in neuromyelitis optica spectrum disorder. CNS Drugs 2022; 36 (10): 1133–1141. doi: 10.1007/s40263-022-00949-7.
62. Stone JH, Khosroshahi A, Zhang W et al. MITIGATE Trial investigators. Inebilizumab for treatment of IgG4-related disease. N Engl J Med 2025; 392 (12): 1168–1177. doi: 10.1056/NEJMoa2409712.
63. Li S, Gao Y, He Y, Zhang Z. A case report of AQP4-IgG--seropositive refraktory neuromyelitis optica spectrum disorder patient with Sjögren’s syndrome and pancytopenia treated with inebilizumab. Front Neurol 2024; 15 : 1371515. doi: 10.3389/fneur.2024.1371515.
64. Marinho A, Delgado Alves J, Fortuna J et al. Biological therapy in systemic lupus erythematosus, antiphospholipid syndrome, and Sjögren’s syndrome: evidence - and practice-based guidance. Front Immunol 2023; 14 : 1117699. doi: 10.3389/fimmu.2023.1117699.
65. Bowman SJ, Everett CC, O’Dwyer JL et al. Randomized controlled trial of rituximab and cost-effectiveness analysis in treating fatigue and oral dryness in primary Sjögren’s syndrome. Arthritis Rheumatol 2017; 69 (7): 1440–1450. doi: 10.1002/art.40093.
66. Gottenberg JE, Cinquetti G, Larroche C et al. Efficacy of rituximab in systemic manifestations of primary Sjögren’s syndrome: results in 78 patients of the AutoImmune and Rituximab registry. Ann Rheum Dis 2013; 72 (6): 1026–1031. doi: 10.1136/annrheumdis-2012 - 202293.
67. Tony HP, Burmester G, Schulze-Koops H et al. Safety and clinical outcomes of rituximab therapy in patients with different autoimmune diseases: experience from a national registry (GRAID). Arthritis Res Ther 2011; 13 (3): R75. doi: 10.1186/ar3337.
68. Ramos-Casals M, Brito-Zerón P, Bombardieri S et al. EULAR recommendations for the management of Sjögren’s syndrome with topical and systemic therapies. Ann Rheum Dis 2020; 79 (1): 3–18. doi: 10.1136/annrheumdis-2019-216114.
69. Souza FB, Porfírio GJ, Andriolo BN et al. Rituximab effectiveness and safety for treating primary Sjögren’s syndrome (pSS): systematic review and meta-analysis. PLoS One 2016; 11 (3): e0150749. doi: 10.1371/journal.pone. 0150749.
70. Chen YH, Wang XY, Jin X et al. Rituximab therapy for primary Sjögren’s syndrome. Front Pharmacol 2021; 12 : 731122. doi: 10.3389/fphar.2021.731122.
71. St Clair EW, Levesque MC, Prak ET al. Rituximab therapy for primary Sjögren’s syndrome: an open-label clinical trial and mechanistic analysis. Arthritis Rheum 2013; 65 (4): 1097–1106. doi: 10.1002/art.37850.
72. Carubbi F, Cipriani P, Marrelli A et al. Efficacy and safety of rituximab treatment in early primary Sjögren’s syndrome: a prospective, multi-center, follow-up study. Arthritis Res Ther 2013; 15 (5): R172. doi: 10.1186/ar4359.
73. Pezot M, Nocturne G, Belkhir R et al. Obinutuzumab in patients with Sjogren’s disease immunised against rituximab. Ann Rheum Dis 2024; 83 (3): 407–408. doi: 10.1136/ard-2023-224999.
74. Gaudêncio M, Parente C, Lameiras AC et al. Mixed cryoglobulinaemia vasculitis treated with obinutuzumab in a patient allergic to rituximab. Eur J Case Rep Intern Med 2021; 8 (11): 003019. doi: 10.12890/2021_003019.
75. Mariette X, Barone F, Baldini C et al. A randomized, phase II study of sequential belimumab and rituximab in primary Sjögren’s syndrome. JCI Insight 2022; 7 (23): e163030. doi: 10.1172/jci.insight.163030.
76. Němec P. Revmatologie pro praxi. Praha: Grada Publishing 2021.
77. Adam Z, Zeman D, Chodacki A et al. Therapy of Castleman’s disease with siltuximab – case report and review of literature. Klin Onkol 2023; 36 (4): 320–329.
78. Carruthers M, Khosroshahi A, Augustin T et al. The diagnostic utility of serum IgG4 concentrations in IgG4--related disease. Ann Rheum Dis 2015; 74 (1): 14–18. doi: 10.1136/annrheumdis-2013-204907.
79. Wallace ZS, Mattoo H, Carruthers M et al. Plasmablasts as a biomarker for IgG4-related disease, independent of serum IgG4 concentrations. Ann Rheum Dis 2015; 74 (1): 190–195. doi: 10.1136/annrheumdis-2014-205233.
80. Němec P, Řehák Z, Fabián P et al. The use of positron emission tomography (18F-FDG PET) in diagnosing chronic periaortitis. Vnitr Lek 2008; 54 (11): 1093–1099.
Štítky
Detská onkológia Chirurgia všeobecná Onkológia
Článok vyšiel v časopiseKlinická onkologie
Najčítanejšie tento týždeň
2025 Číslo 6- Spasmolytický účinek metamizolu
- Brno opět přivítá onkology a nelékařské zdravotnické pracovníky
- I „pouhé“ doporučení znamená velkou pomoc. Nasměrujte své pacienty pod křídla Dobrých andělů
- Realita liečby bolesti v paliatívnej starostlivosti v Nemecku
- MUDr. Lenka Klimešová: Multiodborová vizita je kľúč k efektívnejšej perioperačnej liečbe chronickej bolesti
-
Všetky články tohto čísla
- EANO 2025 v Praze – milník pro českou neuroonkologii
- Příběh regulačních T lymfocytů
- Cirkulující nádorová DNA u HPV asociovaných nádorů hlavy a krku – nový klinický nástroj v éře precizní onkologie
- Registrácia detských malignít – súčasný stav a perspektívy
- Význam pohlaví a genderu ve výzkumu a léčbě zhoubných nádorů
- Polyklonální hypergamaglobulinemie, infiltrace slinných žláz, lymfadenopatie a poškození ledvin – Mikuliczova choroba, Sjögrenův syndrom, nebo Castlemanova choroba? Popis případu a přehled diferenciální diagnostiky a léčby
- Integrovaná klinicko-biologická infrastruktura pro precizní onkologii u pankreatického adenokarcinomu – zkušenosti s implementací REDCap v akademickém prostředí
- Histopathological predictive factors of sentinel node positivity in melanoma in the Blumenau-SC Brazilian region
- Cardiac metastasis of urothelial carcinoma mimicking ST-elevation myocardial infarction
- Adenokarcinom plic se skipping mutací MET exonu 14 spojený s atypickou adenomatózní hyperplazií v plicích a metachronním adenokarcinomem plic
- Aktuality z Národního ústavu pro výzkum rakoviny
- Klinická onkologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Polyklonální hypergamaglobulinemie, infiltrace slinných žláz, lymfadenopatie a poškození ledvin – Mikuliczova choroba, Sjögrenův syndrom, nebo Castlemanova choroba? Popis případu a přehled diferenciální diagnostiky a léčby
- Význam pohlaví a genderu ve výzkumu a léčbě zhoubných nádorů
- Registrácia detských malignít – súčasný stav a perspektívy
- Cirkulující nádorová DNA u HPV asociovaných nádorů hlavy a krku – nový klinický nástroj v éře precizní onkologie
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



