-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
- Kariéra
Mechanika dýchání a její terapeutické ovlivnění u pacientů s plicní formou sarkoidózy
Terapeutical Approaches for Breathing Mechanics in Patients with Pulmonary Sarceidosis
Pulmonary sarcoidosis is not a common diagnosis in outpatient physiotherapy practice and yet it can be found there. It belongs to the group of interstitial lung diseases, which affects lung functions and exercise capacity of patients. These patients suffer from changes in breathing mechanics, which both cause and deteriorate the common symptoms of the disease, namely dyspnoea. The article describes breathing mechanics in healthy subjects and those having pulmonary sarcoidosis, as well as recommendations for the therapy.
Key words:
sarcoidosis, diaphragm, breathing mechanics, pulmonary rehabilitation
Autoři: J. Zatloukal 1; M. Mayer 1; K. Neumannová 1; R. Dvořák 1; V. Lošťáková 2
Působiště autorů: Katedra fyzioterapie, Fakulta tělesné kultury UP, Olomouc 1; Klinika plicních nemocí a tuberkulózy LF UP a FN, Olomouc 2
Vyšlo v časopise: Rehabil. fyz. Lék., 18, 2011, No. 4, pp. 167-172.
Kategorie: Původní práce
Souhrn
Článek poukazuje na nepříliš častou diagnózu plicní formy sarkoidózy, se kterou se fyzioterapeut v rámci ambulantní praxe může setkat. Jedná se o intersticiální plicní postižení ovlivňující plicní funkce a celkovou fyzickou kondici pacienta. Jedinci se vyznačují patologicky změněným dechovým stereotypem, který formuje a prohlubuje výskyt symptomů, zejména dušnost. Práce popisuje fyziologický dechový stereotyp a stereotyp u jedinců se sarkoidózou a dále předkládá cílené terapeutické možnosti ovlivnění změněné dechové mechaniky u těchto pacientů.
Klíčová slova:
sarkoidóza, bránice, dechová mechanika, plicní rehabilitaceÚVOD
Sarkoidóza je zánětlivé onemocnění, které může postihnout kterýkoli orgán v těle, přičemž až v 90 % případů to jsou plíce. Sarkoidóza s plicním postižením se řadí do skupiny intersticiálních plicních procesů a je charakterizována restrikční ventilační poruchou. Jen v minimálním procentu může vzniknout obstrukční ventilační porucha, která je způsobena zúžením průdušek v rámci intrabronchiální formy sarkoidózy. Patomorfologický nález (granulomatózní zánět) může být přítomný v plicním parenchymu, v dýchacích cestách, na pleuře a v mízních uzlinách plic (nejčastěji hilových a mediastinálních). Klinicky se onemocnění projevuje buď asymptomaticky nebo v případě postižení plicního parenchymu námahovou dušností, suchým kašlem, únavou, bolestí na hrudi a eventuálně úbytkem tělesné hmotnosti. Podle charakteru radiologických změn se rozlišuje stadium 0 – IV (9, 17, 19).
Incidence tohoto onemocnění na našem území je nízká – 3/100 tisíc obyvatel (17), ale vzhledem k uvedeným symptomům je důležité, aby byla pacientům v rámci komplexní péče také co nejdříve poskytnuta rehabilitační léčba, a to již v nemocničním prostředí.
V rámci ambulantní rehabilitační péče se fyzioterapeut nejčastěji setká s pacientem v chronickém stadiu onemocnění (ve stabilizovaném stavu), pro které je typické zvýšení tělesné hmotnosti na rozdíl od akutního stadia. Je to dáno jak farmakologickou léčbou (kortikoterapie), tak i rozvíjející se hypokinezí pacientů pro přítomné symptomy onemocnění (zejména dušnost, únava a bolest). Kromě samotného onemocnění mohou být předpoklady k uvedeným symptomům shledány také ve změněné dechové mechanice.
DECHOVÁ MECHANIKA
Tímto pojmem se nemyslí pouze biomechanický model pohybu kostěných struktur hrudního koše (zejména hrudní kosti a žeber), ale také pohyb plicní tkáně, hrudní stěny, pohyb bránice a participace dalších dýchacích svalů na dýchání. Kromě mechanického pohybu se tedy hodnotí efektivita a dopad na ventilační parametry (zejména průtok a objem) i vlastní stereotyp dýchání.
Studiem pohybu bránice a hrudní stěny při dýchání se zabývá mnoho prací. Využívají všechny dostupné metody - fluoroskopii (kontinuální skiagram), ultrasonografii, magnetickou rezonanci (2D a 3D projekce, statické a dynamické snímkování). Při dodržení podmínek k provedení vyšetření lze tyto metody navíc synchronizovat s objektivním vyšetřením plicních funkcí nebo s elektromyografickým vyšetřením. Mají své výhody i nevýhody – určitá dávka radiace, ostrost snímků, velikost snímané oblasti atd. (3, 15, 31, 30).
Nejjednodušším vyšetřením dechové mechaniky je aspekční hodnocení stereotypu dýchání se zaměřením na „timing“ a zapojení svalů v rámci klidového a prohloubeného dýchání, které je doplněné o palpační hodnocení dechových pohybů (18). Objektivní metodou je potom vyšetření rozvíjení hrudníku (anteroposteriorní a laterolaterální), měřené kaliperem na úrovni processus xiphoideus nebo cirkumferenciálně v různých úrovních hrudníku pomocí páskového metru (20). Výška přiložení páskového metru je standardně udávána na mezosternální (čtvrté mezižebří) a xiphosternální úroveň (processus xiphoideus). Pro cílenější hodnocení pohybů horní části hrudníku je však možné měřit rozvíjení i v úrovni axil a pro hodnocení pohybu dolní části hrudníku je možné měřit rozvíjení i na úrovni poloviny vzdálenosti mezi body processus xiphoideus a umbilicus (5) (obr. 1).
Obr. 1. Hodnocení rozvíjení hrudníku – a) na úrovni axil; b) mezosternální; c) xiphosternální; d) polovina vzdálenosti umbilicus-processus xiphoideus. 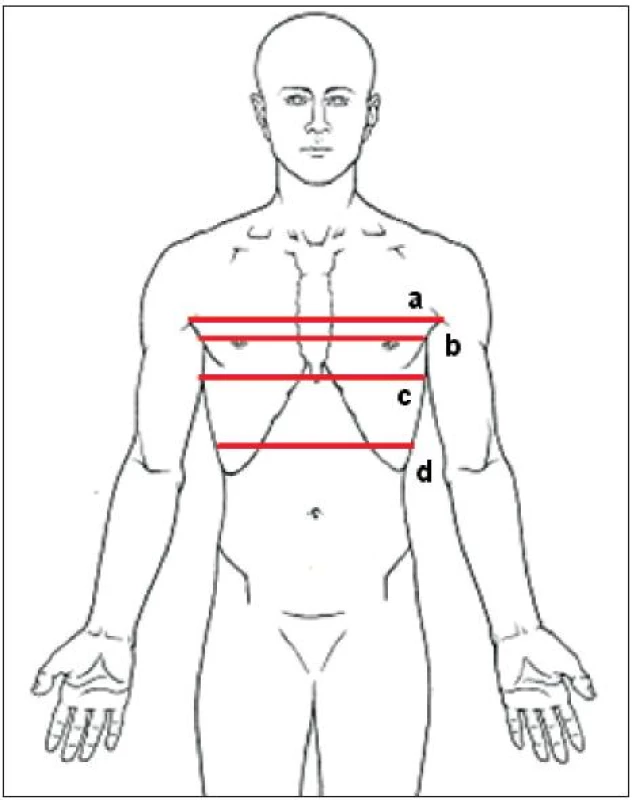
Cirkumferenciální vyšetření má vysokou inter - i intra-personální validitu při opakovaném měření, a je tedy spolehlivým objektivním testem pro hodnocení míry rozvíjení hrudníku fyzioterapeutem i lékařem (2).
Při dýchání dochází k roztažení hrudníku i měkkých tkání hrudního koše ve všech směrech prostoru (kraniokaudální, laterolaterální, anteroposteriorní). Primárně na dechovém ději participují hlavní dýchací svaly, jejichž hlavním představitelem je bránice. Nejdůležitější pro pohyb bránice je její souhra s břišními svaly (mm. obliqui, m. transversus abdominis – mTrA). Významnou úlohu v této spolupráci sehrává apoziční zóna bránice, pomocí které se realizují facilitační vlivy dechových funkcí. Zóna představuje cylindrickou část bráničního svalu, naléhající na vnitřní stěnu hrudního koše, která dále přechází do kupole (ang. diaphragm dome) tvořené centrum tendineum. Výška apoziční zóny nepřímo koreluje s plicními objemy. Maxima (největší výšky) dosahuje v reziduálním objemu plic (RV) a minima v celkové plicní kapacitě (TLC). Za normálních okolností kontaktuje přibližně 30 % vnitřní strany hrudníku. V první fázi nádechu, kdy se punctum fixum nachází na úponech bránice, se centrum tendineum pohybuje kaudálně (snižuje se výška apoziční zóny), dokud se nezastaví o narůstající nitrobřišní tlak. Tento pohyb představuje přibližně 1,5 cm při klidovém dýchání. Při přetrvávající aktivitě bránice (druhá fáze) se přesune punctum fixum z úponů bránice na centrum tendineum a dojde k elevaci žeber (v závislosti na ose skloubení žebra s páteří) a sterna, a tím také k dalšímu snížení výšky apoziční zóny a zvětšení transverzální plochy bránice (přiblížení k objemu TLC) (obr. 2). Této fáze se účastní pomocné dýchací svaly. Dopomáhají zejména ke zvětšení anteroposteriorního průměru horní části hrudníku při prohloubeném dýchání a v zátěži (12, 14), zatímco pohyb dolních žeber rozvíjí dolní část hrudníku zejména ve směru latero-laterálním.
Obr. 2. Výška apoziční zóny bránice a) v optimálním postavení; b) v inspiračním postavení hrudníku (převzato od Hruska, 2005). 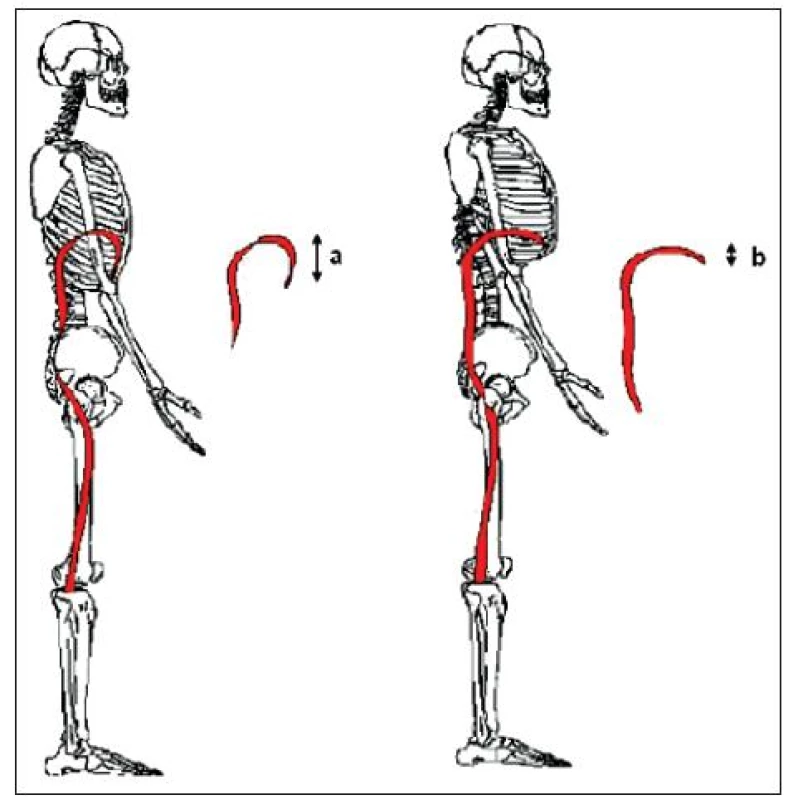
Úponová část bránice se dělí na několik částí: sternální – vlákna ze zadní strany sterna, krurální – vlákna na anterolaterální stranu bederních obratlů, a kostální – vlákna z vnitřní strany žeber. Kromě těchto úponů uvádí Dvořák a Holibka (6) napojení bránice i do interkostálních prostor, kde předpokládají přímé spojení vláken bránice a mTrA s absencí šlašitého přechodu. Tato vlákna se budou pravděpodobně významně podílet zejména na posturální (tonické) funkci bránice, tak jako její krurální část (16). Spolupráce bránice s mTrA je sledována v mnoha pracích, ale zohlednění k dechové mechanice popisuje až Kolář se svými kolegy; prokázal reciproční vztah mezi bráničními exkurzemi a dechovým objemem při zvýšení posturální náročnosti odporovanou izometrickou kontrakcí (převaha tonické složky nad respirační za spoluúčasti mTrA a bránice) (16). Naopak, pokud se zvyšuje ventilační náročnost (porušení acidobazické rovnováhy), dochází k potlačení posturální funkce bránice a se zvětšujícími se dechovými exkurzemi se zvyšuje také dechový objem (10). Za normální situace je posturální a respirační funkce bránice v dynamické rovnováze.
Dechová mechanika u plicní formy sarkoidózy
Pacienty s plicním postižením u sarkoidózy charakterizuje zejména restrikční ventilační porucha, kterou se rozumí snížení plicní a hrudní poddajnosti vlivem zánětlivých procesů. V počátečním stadiu (stadium I) mohou být ventilační parametry plicních funkcí u těchto jedinců v normě. Postižení se projevuje převážně v centrální části plic a do periferních částí progreduje až v dalších stadiích (stadium II a III), ve kterých se současně objevují restriktivní změny funkčního charakteru anebo kombinovaná ventilační porucha. Prokazatelné je snížení distenzibility plic, zvýšení dechové práce, snížení plicních objemů (VC, TLC), snížení plicní difuze a perfuze. Závažné plicní infiltrace a destrukce plicní tkáně jsou charakteristické pro stadium IV (ireverzibilní změny) (13, 17). Sekundárně dochází ke zvýšení restrikce měkkých tkání hrudníku (svaly, fascie) a kloubních spojení hrudního koše.
Lokalita postižení v plicích, velikost útvarů a míra zánětlivé aktivity se sklonem k fibróze mohou sehrávat významnou úlohu v ovlivnění dechové mechaniky z hlediska chronických i akutních procesů. Studie Plathowa a spol. (24), sledující efekt radioterapie na dechovou mechaniku plic a plicní funkce u pacientů s nemalobuněčným karcinomem, prokázala pomocí MRI vyšetření významnou změnu ve velikosti rozsahu pohybu bránice a kranio-kaudálního roztažení plic bez výrazného snížení ventilačních parametrů plicních funkcí. Přestože se sarkoidóza od nemalobuněčného karcinomu podstatně liší, lze předpokládat, že difuzní granulomatózní postižení plic bude u sarkoidózy z chronického hlediska také negativně ovlivňovat dechovou mechaniku obdobným způsobem, přestože budou pacienti dosahovat intervalu konvenčně stanovených hodnot norem pro plicní funkce.
Vlivem zhoršení roztažitelnosti hrudníku a plic, snížení plicní difuze, zhoršení perfuze, distribuce vzduchu v plicích a přítomných symptomů, dochází ke chronickým změnám ve ventilaci. Zvyšuje se dechová práce, v dechovém stereotypu se objevuje tendence k prodlouženému nádechu a jako akutní odpověď na zátěž se může objevit dynamická hyperinflace (29). Hrudník pacienta se postupně dostává do inspiračního postavení. Bránice se nachází ve vysokém postavení (výška apoziční zóny je snížená a obsah transverzální plochy bránice je zvětšený), což je mechanicky nevýhodné pro kontrakci (krátká délka svalových vláken bránice). Převládá ventilační úloha nad posturální funkcí (10), ale pro nevýhodné postavení bránice a apoziční zóny se nádech již při klidovém dýchání realizuje aktivací pomocných dýchacích svalů (mm. scaleni a m. sternocleidomastoideus) pracujících v inverzní funkci (punctum fixum na krční páteři). Společně s nimi se v inverzní funkci aktivují také horní fixátory lopatek (m. trapezius pars ascendens a m. levator scapulae) a tak jsou kromě pohybu sterna patrné i pohyby klíčních kostí a ramen – horní hrudní dýchání (14). Ze sníženého postavení apoziční zóny bránice dále vyplývá, že objem v plicích pacienta se blíží TLC. Podstatně více než parametr VC nebo TLC bývá snížena funkční reziduální kapacita (FRC) a exspirační výdechový objem (ERV), které neumožňují pacientům dovydechnout na konci klidového výdechu. Obdobný jev je popsán také u pacientů s chronickou obstrukční plicní nemocí (CHOPN) s hyperinflací a u obézních jedinců (8, 27).
Ke změně váhových proporcí u jedinců se sarkoidózou přispívá farmakologická léčba (primárně se podávají kortikoidy) a hypokineze jako následek výše popsaných symptomů (dušnost, únava). V zátěži potom dochází k posunu a zvětšení dechového objemu směrem k TLC a současně se tak snižuje možnost adaptace na další zatížení. Pokrytí ventilačních nároků je realizováno zvýšením dechové frekvence. Objevuje se neekonomické rychlé a povrchní dýchání, rozvíjí se pocit dechové nedostatečnosti a pocit dušnosti, které se ze začátku objevují pouze v zátěži a později i v klidu (28). Tuková tkáň uložená vně hrudníku a viscerální tuk v břišní dutině navíc představují další restrikci pro dechové pohyby, čímž se dále zvyšuje dechová práce dýchacích svalů a znesnadňuje se posturální úloha souhry bránice a mTrA.
Plicní rehabilitace (PR)
Plicní rehabilitací se rozumí komplexní péče o pacienty s respiračními nemocemi, která je založená na důkazech (evidence-based). Tento koncept zahrnuje lékařskou a rehabilitační péči, nutriční poradenství, psychosociální podporu a program na odvykání kouření.
Rehabilitační složku konceptu plicní rehabilitace následně tvoří respirační fyzioterapie, cvičení síly, kardiovaskulární trénink a edukace o nemoci, jejích symptomech a terapii (21).
Respirační fyzioterapie zahrnuje metody a techniky pro:
- Reedukaci dechového stereotypu – např. brániční dýchání, dechová gymnastika (statická, dynamická, mobilizační).
- Očistu dýchacích cest – např. autogenní drenáž, aktivní cyklus dechových technik, instrumentální techniky (Flutter, Acapella).
- Vytrvalostní a silový trénink dýchacích svalů – např. instrumentální techniky (Threshold PEP, Threshold IMT).
- Myofasciální ošetření – ošetření měkkých tkání hrudníku a skloubení hrudního koše.
- Inhalační techniky.
- Relaxační techniky (29).
Kardiovaskulární trénink je individuálně nastavený program pohybové aktivity (PA) vytrvalostního charakteru o intenzitě alespoň 60 % maximální spotřeby kyslíku (VO2max) či 60 % maximální tepové rezervy (MTR – rozdíl maximální (TFmax) a klidové (TFklid) tepové frekvence; tréninková tepová frekvence = (0,6 x MTR) + TFklid). Optimální frekvence tréninků je třikrát týdně a délka jedné cvičební jednotky alespoň 20 minut. Silový trénink by měl postihnout hlavní svalové partie horních i dolních končetin o intenzitě 60 % maxima, přibližně 8 - 12 opakování (1, 4, 25).
Délka programu PR by měla představovat alespoň 6 týdnů. Je klinicky prokázáno, že čím delší je program, tím déle přetrvává pozitivní efekt. PR bychom neměli chápat jako jednorázovou terapii, ale jako prvotní instruktážní cvičební jednotku, po jejímž ukončení pacient v léčbě dále sám pokračuje v rámci domácí terapie (1, 25, 29).
Koncept PR byl primárně sestaven s cílem ovlivnění chronických onemocnění dýchacího aparátu s přítomnou obstrukční ventilační poruchou a postižením dolních cest dýchacích (CHOPN, astma bronchiale, cystická fibróza). V posledních letech se v zahraničí objevují práce sledující efekt plicní rehabilitace také u intersticiálních plicních nemocí, včetně sarkoidózy (7, 11, 22, 26). Tyto práce vycházejí z doporučených postupů pro CHOPN, a i když u některých z nich nebyly k terapii využity veškeré techniky konceptu PR, jak je popisují Smolíková a Máček (nebylo provedeno myofasciální ošetření nebo byl naopak proveden pouze trénink využívající PA), tak došlo u všech k pozitivnímu ovlivnění kvality života pacientů, významnému zvýšení fyzické zatížitelnosti a významnému snížení symptomů onemocnění, které je srovnatelné s terapeutickým efektem u nemocí s obstrukční poruchou – zejména u CHOPN.
Rehabilitační léčba pacientů s plicní formou sarkoidózy
Primární léčba onemocnění by měla probíhat podle doporučení programu PR (1, 4, 21, 25). Ve vztahu k dechové mechanice je důležité si nejdříve uvědomit, že se na jejím omezení může podílet více složek – řídící (nervová soustava), efektorová (svaly, fascie, kloubní spojení) a vlastní struktura plic. Podle toho, která složka má být ovlivněna, se volí terapeutické postupy a techniky nejen z oblasti respirační fyzioterapie, ale i z řad dalších fyzioterapeutických metod a technik.
Z respirační fyzioterapie jsou vhodné především techniky na zvýšení pružnosti a rozvíjení hrudníku, kontrolní a brániční dýchání, posílení dýchacích svalů s užitím dechových pomůcek k ovlivnění svalové síly a vytrvalostní schopnosti dýchacích svalů (např. Threshold PEP a Threshold IMT). Je-li přítomna obstrukce v dýchacích cestách, je vhodné zařadit drenážní a expektorační techniky (autogenní drenáž, aktivní cyklus dechových technik). Užívá-li pacient inhalační léčbu, nacvičuje se správné provedení inhalační techniky (23, 29). Při porušené pohyblivosti kloubních spojení je možné využít mobilizační techniky, v případě výskytu svalových dysbalancí v rámci horního a dolního zkříženého syndromu a při výskytu trigger points (TrPs) ve svalech s dechovou funkcí je vhodné tyto oblasti ošetřit myofasciálně direktivními anebo indirektivními technikami. V rámci reedukace dechových pohybových vzorů (souhry bránice, mTrA a interkostálních svalů) jsou vhodné prvky neurofyziologické facilitace dýchání například dle principů Vojtovy reflexní lokomoce či proprioceptivní neuromuskulární facilitace (PNF). Postupně se zvyšuje obtížnost prvků a volí se posturálně náročnější pozice z řady prvků senzomotorické stimulace. Rehabilitačním cílem je tedy obnova posturálně respirační funkce bránice a hlubokého stabilizačního systému páteře a optimální nastavení apoziční zóny bránice.
Další důležitou složkou rehabilitační léčby u všech pacientů, nejen u těch se známkami hypokineze, je kardiovaskulární trénink, který kromě povšechného zlepšení vytrvalostních schopností jedince má vliv také na dýchací aparát a jeho složky. Ovlivňují se tak dechové funkce v rámci fyzického zatížení, což má dopad nejen na dechovou mechaniku, ale i na výskyt symptomů, fyzickou zdatnost a psychickou stránku jedince a v souhrnu tedy na kvalitu jeho života. Zvolená pohybová aktivita by měla být přizpůsobena možnostem pacienta, aby byla zaručena jeho motivovanost a adherence k pohybové aktivitě. Trénink by měl být individuálně nastaven s ohledem na intenzitu zatížení a délku o minimální frekvenci třikrát týdně.
ZÁVĚR
Sarkoidóza s plicním postižením zhoršuje funkce dýchacího systému. Patologicky změněná dechová mechanika se spolupodílí na rozvoji symptomů a přispívá tak ke snížení kvality života jedince.
K dýchání je nutné přistupovat jako k pohybové funkci, která bude ovlivňovat pacienta na více úrovních, a proto musí být přístup k pacientovi komplexní.
Včasná rehabilitační léčba může významně snížit až eliminovat symptomy onemocnění a společně s ostatními složkami léčby přispívá ke zlepšení zdravotního stavu a zvýšení kvality života jedince. V jejím provádění by měl pacient setrvat i následně po ukončení, aby se zajistila délka pozitivního efektu a zabránilo se ztrátě získané adaptace na zátěž.
Podpořeno grantem Univerzity Palackého (FTK = 2011–010).
Mgr. Jakub Zatloukal
Katedra fyzioterapie FTK UP
tř. Míru 115
771 11 Olomouc
e-mail: jakub.zatloukal@seznam.cz
Zdroje
1. ATS/ERS: Statement on pulmonary rehabilitation. Am. J. Respir. Crit. Care Med., roč. 173, 2006, č. 12, s. 1390-1413.
2. BOCKENHAUER, S. E., CHEN, H., JULLIARD, K. N., WEEDON, J.: Measuring thoracic excursion: Reliability of the cloth tape measure technique. J. Am. Osteopath. Assoc., roč. 107, 2007, č. 5, s. 191-196.
3. BOUSSUGES, A., GOLE, Y., BLANC, P.: Diaphragmatic motion studied by m-mode ultrasonography. Chest, roč. 135, 2009, č. 2, s. 391-400.
4. BTS: Pulmonary rehabilitation. Thorax, roč. 56, 2001, č. 11, s. 827-834.
5. CAHALIN, L. P.: Pulmonary evaluation. In: DeTurk, W. E., Cahalin, L. P.: Cardiovascular and pulmonary physical therapy: an evidence-based approach (s. 221-272). New York, McGraw-Hill, Medical Publishing Division, 2004. ISBN 0-07-136048-4.
6. DVOŘÁK, R., HOLIBKA, V.: Nové poznatky o strukturálních předpokladech koordinace funkce bránice a břišní muskulatury. Rehabil. fyz. Lék., roč. 13, 2006, č. 2, s. 55-61.
7. FERREIRA, A., GARVEY, C., CONNORS, G. L., HILLING, L., RIGLER, J., FARRELL, S., CAYOU, C. SHARIAT, C., COLLARD, H. R.: Pulmonary rehabilitation in interstitial lung disease – benefits and predictors of response. Chest, roč. 135, 2009, č. 2, s. 442-447.
8. FRANSSEN, F. M. E., O’DONNELL, D. E., GOOSSENS, G. H., BLAAK, E. E., SCHOLS, A. M. W.: Obesity and lung: Obesity and COPD. Thorax, roč. 63, 2008, č. 12, s. 1110-1117.
9. FUHRER, G., MYERS, J. N.: Intrathoracic sarcoidosis. Dis. Mon., roč. 55, 2009, č. 11, s. 661-674.
10. HODGES, P. W., HEIJNEN, I., GANDEVIA, S. C.: Postural activity of the diaphragm is reduced in humans when respiratory demand increases. J. Physiol., roč. 537, 2001, č. 3, s. 999-1008.
11. HOLLAND, A. E., HILL, C. J., CONRON, M., MUNRO, P., McDONALD, C. F.: Short term improvement in exercise capacity and symptoms following exercise training in interstitial lung disease. Thorax, roč. 63, 2008, č. 6, s. 549-554.
12. HRUSKA, R.: Zone of apposition (ZOA) [online]. 2005 [cit. 2011-04-11]. Dostupné na World Wide Web: http://posturalrestoration.com/media/pdfs/ZOA.pdf
13. KANDUS, J., SATINSKÁ, J.: Stručný průvodce lékaře po plicních funkcích. Brno, Institut pro další vzdělávání pracovníků ve zdravotnictví v Brně, 2001. ISBN 80-7013-325-2.
14. KOLÁŘ, P. et al.: Rehabilitace v klinické praxi. Praha, Galén, 2009. ISBN 978-80-7262-657-1.
15. KOLÁŘ, P., NEUWIRTH, J., ŠANDA, J., SUCHÁNEK, V., SVATÁ, Z., VOLEJNÍK, J. PIVEC, M.: Analysis of diaphragm movement during tidal breathing and during its activation while breath holding using MRI synchronized with spirometry. Physiol. Res., roč. 58, 2009, č. 3, s. 383-392.
16. KOLÁŘ, P., ŠULC, J., KYNCL, M., ŠANDA, J., NEUWIRTH, J., BOKARIUS, A. V., KŘÍŽ, J., KOBEŠOVÁ, A.: Stabilizing function of the diaphragm: dynamic MRI and synchronized spirometric assessment. J. Appl. Physiol., 109, 2010, s. 1064-1071.
17. KOLEK, V., KAŠÁK, V. et al.: Pneumologie – vybrané kapitoly pro praxi. Praha, M18.
18. LEWIT, K.: Manipulační léčba v myoskeletální medicíně (5th ed.). Praha, Sdělovací technika, 2003. ISBN 80-86645-04-5.
19. MIHAILOVIC-VUCINIC, V., JONAVOVIC, D.: Pulmonary sarcoidosis. Clin. Chest Med., roč. 29, 2008, č. 3, s. 459-473.
20. MOLL, J. M. H., WRIGHT, V.: An objective clinical study of chest expansion. Ann. Rheum. Dis., roč. 31, 1972, č. 1, s. 1-8.
21. NICI, L., DONNER, C., WOUTERS, E., ZUWALLACK, R., AMBROSINO, N., BOURBEAU, J. et al.: ATS/ERS statement on pulmonary rehabilitation. Am. J. Respir. Crit. Care Medroč., 173, 2006, č. 12, s. 1390-1413.
22. NISHIYAMA, O., KONDOH, Y., KIMURA, T., KATO, K., KATAOKA, K., OGAWA, T., WATANABE, F., ARIZONO, S., NISHIMURA, K., TANIGUCHI, H.: Effects of pulmonary rehabilitation in patients with idiopathic pulmonary fibrosis. Respirology, roč. 13, 2008, č. 3, s. 394-399.
23. OŠŤÁDAL, O., BURIANOVÁ, K., ZDAŘILOVÁ, E.: Léčebná rehabilitace a fyzioterapie v pneumologii: (stručný přehled). Olomouc, Univerzita Palackého v Olomouci, 2008. ISBN 978-80-244-1909-1.
24. PLATHOW, C., HOF, H., KUHN, S., PUDERBACH, M., LEY, S., BIEDERER, J., CLAUSSEN, C. D., HUBER, P. E., SCHAEFER, J., TUENGERTHAL, S., KAUCZOR, H.-U.: Therapy monitoring using dynamic MRI: Analysis of lung motion and intrathoracic tumor mobility before and after radiotherapy. Chest, roč. 16, 2006, č. 9, s. 1942-1950.
25. RIES, A. L. et al.: Pulmonary rehabilitation: Joint ACCP/AACVPR evidence-based clinical practice guidelines. Chest, roč. 131, 2007, č. 5 (Suppl.), s. 4S-42S.
26. SALHI, B., TROOSTERS, T., BEHAEGEL, M., JOOS, G., DEROM, E.: Effects of pulmonary rehabilitation in patients with restrictive lung diseases. Chest, roč. 137, 2010, č. 2, s. 273-279.
27. SALOME, C. M., KING, G. G., BEREND, N.: Physiology of obesity and effect on lung function. J. Appl. Physiol., roč. 108, 2010, č. 1, s. 206-211.
28. SCANO, G., INNOCENTI-BRUNI, G., STENDARDI, L.: Do obstructive and restrictive lung diseases share common underlying mechanisms of breathlessness? Respir. Med., roč. 104, 2010, č. 7, s. 925-933.
29. SMOLÍKOVÁ, L., MÁČEK, M.: Respirační fyzioterapie a plicní rehabilitace. Brno, Národní centrum ošetřovatelství a nelékařských zdravotnických oborů, 2010. ISBN 978-80-7013-527-3.
30. TAKAZAKURA, R., TAKAHASHI, M., NITTA, N., MURATA, K.: Diaphragmatic motion in the sitting and supine positions: Healthy subject study using a vertically open magnetic resonance systém. J. Magn. Reson. Imaging, roč. 19, 2004, č. 5, s. 605-609.
31. TETZLAFF, R.: Respiratory mechanics and pulmonary motion. In: MRI of the lung. 1. vyd. Heidelberg, Springer – Verlag Berlin Heidelberg, 2009, kapitola 5, s. 91-103.
Štítky
Fyzioterapia Rehabilitácia Telovýchovné lekárstvo
Článek Autorský a věcný rejstřík
Článok vyšiel v časopiseRehabilitace a fyzikální lékařství
Najčítanejšie tento týždeň
2011 Číslo 4- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Hluboká stimulace globus pallidus zlepšila klinické příznaky u pacientky s refrakterním parkinsonismem a genetickou mutací
- V ČR chybí specializovaná péče o pacienty s nervosvalovým onemocněním
-
Všetky články tohto čísla
-
Pitná léčba přírodními minerálními vodami
I. část: Obecný úvod - Možnosti propojení aktivního a pasivního přístupu ve fyzioterapii
- Mechanika dýchání a její terapeutické ovlivnění u pacientů s plicní formou sarkoidózy
- Účinky kinezioterapie při léčbě poruch příjmu potravy v České republice
- Konzervativní terapie nestability krční páteře u revmatoidní artritidy
- Sledovanie vzťahu inkontinencie moču so syndrómom kostrče a panvového dna a s výskytom bolesti v krížovej oblasti chrbtice
- Ovlivnění poruch dýchání pomocí tréninku dýchacích svalů
- Centrální koordinační porucha – diagnóza nejen pro kojenecký věk
- Autorský a věcný rejstřík
-
Pitná léčba přírodními minerálními vodami
- Rehabilitace a fyzikální lékařství
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Centrální koordinační porucha – diagnóza nejen pro kojenecký věk
- Konzervativní terapie nestability krční páteře u revmatoidní artritidy
- Ovlivnění poruch dýchání pomocí tréninku dýchacích svalů
- Sledovanie vzťahu inkontinencie moču so syndrómom kostrče a panvového dna a s výskytom bolesti v krížovej oblasti chrbtice
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



