-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
- Kariéra
Komentář ke klinické studii CheckMate 9ER
Autori: I.- Richter 1 3; J. Bartoš 1; J. Dvořák 2
Pôsobisko autorov: Onkologické oddělení, Krajská nemocnice Liberec, a. s. 1; Onkologická klinika 1. LF UK a FTN Praha 2; Fakulta zdravotnických studií, Technická univerzita Liberec 3
Vyšlo v časopise: Klin Onkol 2025; 38(4): 307-309
Kategória: Sdělení
doi: https://doi.org/10.48095/ccko2025307Úvod
Incidence karcinomu ledviny (renal cell carcinoma – RCC) v ČR patří celosvětově mezi nejvyšší [1]. Přibližně 70 % zhoubných nádorů ledvin představuje světlobuněčný karcinom. Toto onemocnění je většinou asociováno s akumulací hypoxií indukovaného faktoru (HIF). Důsledkem je produkce vaskulárního endoteliálního růstového faktoru (vascular endothelial growth factor – VEGF) s následnou stimulací angiogeneze [2]. Metastatický renální karcinom (mRCC) představuje 20 % nově diagnostikovaných onemocnění, u dalších 30 % pacientů se vyvine metastatické postižení z původně lokalizovaného onemocnění. V léčbě mRCC lze individuálně zvážit i metody lokální terapie, nicméně dominantní postavení má systémová terapie, která v poslední době prochází významným rozvojem. Největšího významu dosáhla cílená léčba a imunoterapie [3–9]. Cílená terapie představuje většinou podání tyrozinkinázových inhibitorů (TKI) proti receptorům VEGF (VEGFR). Imunoterapie (IO) je založena na inhibici kontrolních bodů imunitní reakce spočívající v inhibici receptoru programované buněčné smrti (programmed cell death protein 1 – PD1) a jeho ligandu (PD-L1) nebo inhibici receptoru pro cytotoxic T-lymphocyte antigen 4 (CTLA4).
Problémem výběru optimálního léčebného postupu je skutečnost, že zatím nemáme k dispozici jasně definované prediktivní biomarkery. K dispozici jsou prognostické modely založené na klinických nálezech a laboratorních hodnotách. Před zahájením systémové léčby je nutné nemocné stratifikovat do jednotlivých prognostických skupin, aktuálně nejvíce využívanou je klasifikace International Metastatic RCC Database Consortium (IMDC) [10].
V posledních letech standardní monoterapii TKI postupně nahrazují kombinované režimy (IO + IO, IO + TKI). Účinek kombinací může souviset se synergistickým efektem, případně i s efektem nezávislým na jednotlivých lécích [11]. Pro léčbu TKI je charakteristický rychlejší nástup účinku, který je ale častokrát časově omezený. Výhodou IO může být naopak zajištění dlouhodobého efektu léčby. Optimálně lze tedy při kombinaci IO + TKI dosáhnout výše uvedených cílů. Kombinace IO + TKI je ale zatížená taky vyšší incidencí toxicity. Racionální je proto kombinovat IO s TKI, které mají co nejnižší off-target efekt.
Mezi nejvíce potentní TKI patří kabozantinib, perorální TKI, který inhibuje nejenom VEGFR, ale i receptory dalších kináz jako MET, AXL, RET, KIT a FLT3 [12, 13]. Preklinické práce prokázaly, že rezistence proti inhibitorům VEGFR je spojena u karcinomu ledviny se zvýšením exprese genů MET a AXL. Toto je následně asociováno s agresivnějším průběhem onemocnění a zhoršením prognózy pacientů [14]. Kabozantinib jednoznačně prokázal účinnost v monoterapii mRCC, jednak v první linii u pacientů ve střední/špatné prognostické skupině, jednak ve druhé linii po předchozím selhání jiného TKI [8,15]. Vzhledem k účinnosti v rámci monoterapie se taky naskytla otázka, zda by byl přínos i v kombinaci s IO. Právě tuto možnost hodnotila klinická studie CheckMate 9ER. Letos na ASCO GU v únoru byly prezentovány výsledky třetí analýzy při mediánu sledování 67,6 měsíce.
Studie CheckMate 9ER
Randomizovaná prospektivní klinická studie III. fáze hodnotila 651 pacientů se světlobuněčným mRCC v první linii. Randomizace byla v poměru 1 : 1, experimentálním ramenem byla kombinace nivolumab (240 mg i.v. inf. à 2 týdny) + kabozantinib (40 mg tbl denně), v kontrolním ramenu byli pacienti léčeni sunitinibem (50 mg tbl, režim 4/2). Stratifikačními parametry byly kategorizace rizika dle IMDC (dobrá vs. střední/špatná), exprese PD-L1 (hodnocena na nádorových buňkách) a geografický region. Primárním cílem studie bylo zhodnocení přežití bez známek progrese (progression free survival – PFS), sekundárními cíli bylo stanovení celkového přežití (overall survival – OS), dosažení léčebné odpovědi (objective response rate – ORR) a tolerance. Charakteristika pacientů je uvedena v tab. 1. Studie prokázala významné prodloužení mediánu PFS v případě kombinace nivolumab/kabozantinib ve srovnání se sunitinibem (16,4 vs. 8,3 měsíce; HR 0,58, 95% CI 0,49–0,70). Podobně bylo významně prodlouženo i OS ve prospěch kombinace (46,5 vs. 35,5 měsíce; HR 0,79; 95% CI 0,65–0,96). Kombinace také významně prokázala vyšší ORR (55,7 vs. 27,4 %), z toho 13,9 % bylo kompletních. Jenom 6,5 % pacientů na této kombinaci primárně progredovalo. Největší přínos kombinace ve srovnání se sunitinibem byl pozorován u pacientů ve střední/špatné prognostické skupině, jak v hodnocení PFS (21,4 vs. 12,8 měsíce; HR 0,67; 95% CI 0,46–0,97), tak i při stanovení OS (43,9 vs. 29,2 měsíce; HR 0,74; 95% CI 0,60–0,92), podobně i při stanovení ORR (52,6 vs. 23 %). U dobré prognostické skupiny byl prokázán příznivý vliv kombinace na prodloužení PFS, celkové přežití významně prodlouženo nebylo. V analýze PFS podle lokalizace metastatického postižení byl popsán největší benefit nivolumabu/kabozantinibu nad sunitinibem u skupiny pacientů s kostním procesem (HR 0,43; 95% CI 0,30–0,64), významný vliv byl ale prokázán i u pacientů s jaterním či plicním postižením. Redukce z důvodu toxicity byla u kabozantinibu reportovaná v 62 %, redukce sunitinibu u 55 % pacientů. Celkem 11 % pacientů muselo léčbu kabozantinibem ukončit pro toxicitu, podobné procento ukončilo léčbu i v případě sunitinibu. Léčba nivolumabem byla ukončena u 10 % nemocných. Ukončení obou složek kombinace bylo popsáno u 7 % pacientů. Přehled toxicity je uveden v tab. 2.
Tab. 1. Charakteristika pacientů v klinické studii CheckMate 9ER. 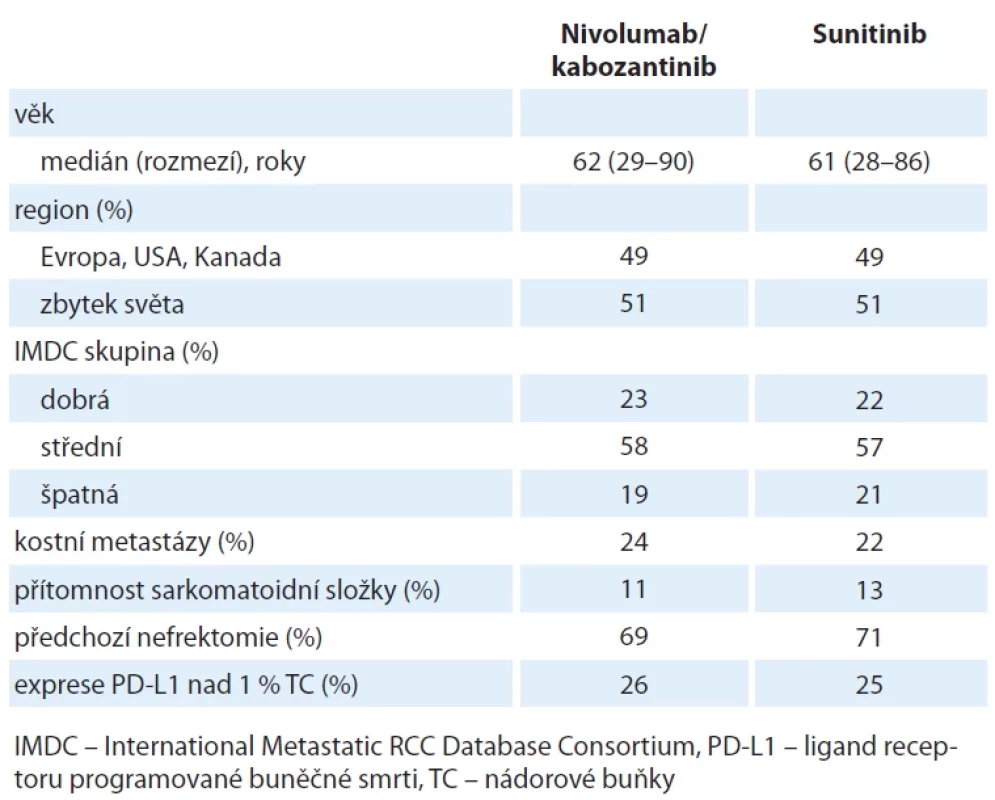
Tab. 2. Nežádoucí účinky ve studii CheckMate 9ER. 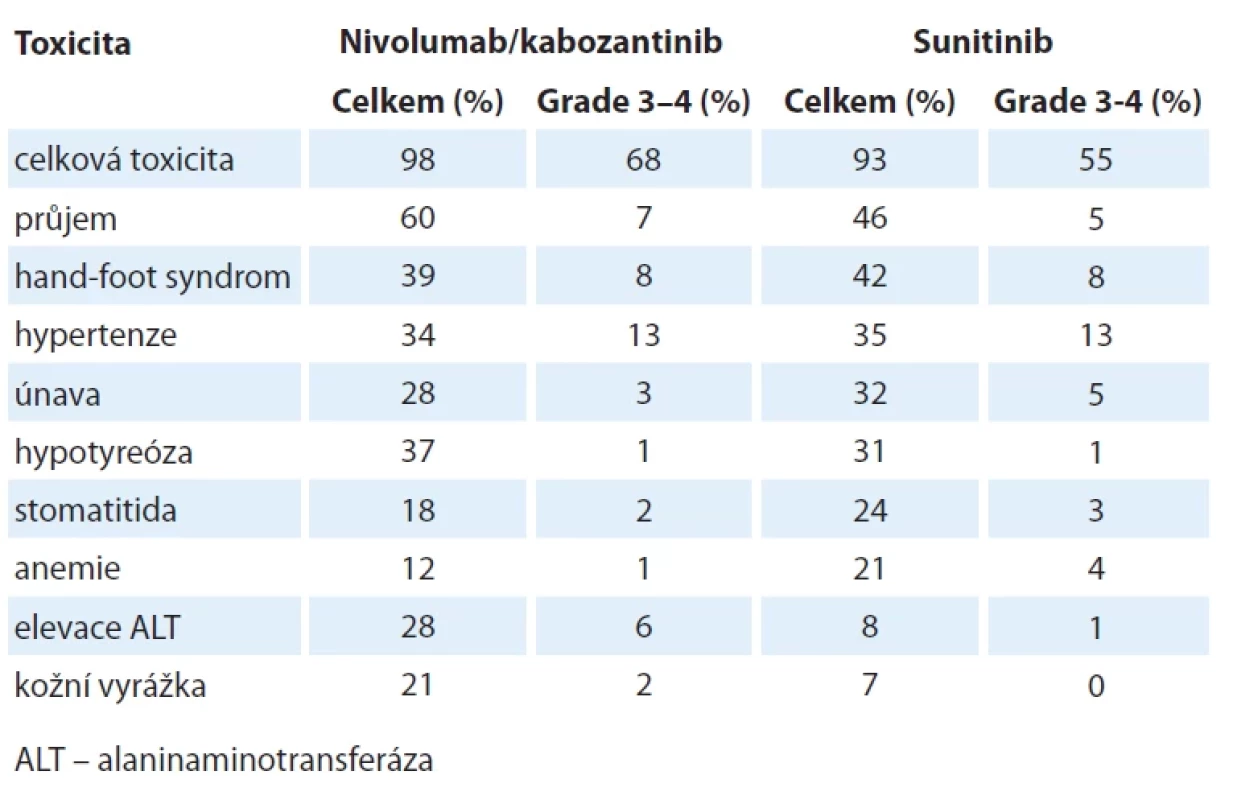
Komentář ke studii
Výše zmíněná analýza navazovala na předchozí publikované výsledky [16,17]. I aktuální finální analýza potvrdila v kontextu předchozích výsledků jednoznačně významný přínos kombinace nivolumab/kabozantinib ve srovnání se sunitinibem na prodloužení PFS a OS, podobně i na vyšší procento ORR. Ve srovnání s jinými významnými studiemi (CLEAR, Keynote-426), které podobně hodnotily kombinaci IO + TKI ve srovnání se sunitinibem, má studie CheckMate 9ER delší medián sledování. S prodlužováním doby sledování je pozorováno nepatrné přibližování křivek ramen OS kombinace IO + TKI ve srovnání se sunitinibem (vyjádřeno vzestupem hodnoty HR). Významný vliv na prodloužení OS u kombinace nivolumab/kabozantinib přetrvává i při delším mediánu sledování. Rozdíl v mediánech přežití představuje 11 měsíců, HR činí 0,79. U pacientů ve střední/špatné prognostické skupině je rozdíl v účinnosti ve srovnání s kontrolním ramenem ještě významnější. Právě tato skupina pacientů bude patrně největším kandidátem pro podání kombinace nivolumab/kabozantinib. V ČR lze u pacientů v této prognostické skupině indikovat kombinaci pembrolizumab/lenvatinib na podkladě výsledků studie CLEAR [18]. Tato studie měla odlišnou charakteristiku nemocných. Ve studii CheckMate 9ER byli méně zastoupeni pacienti s dobrou prognózou (23 vs. 31 %), a naopak více zastoupeni pacienti se špatnou prognózou (19 vs. 9 %), méně pacientů podstoupilo nefrektomii (69 vs. 74 %) a poněkud více pacientů mělo ≥ dva metastaticky postižené orgány (80 vs. 72 %), bylo více jaterních (23 vs. 17 %) i plicních (74 vs. 70 %) metastáz. Nevýhodou kombinace pembrolizumab/lenvatinib je absence dat při delším sledování. Nabízí se proto otázka, zda příznivý vliv na OS bude nadále přetrvávat, i vzhledem k překřížení křivek OS mezi kontrolním a experimentálním ramenem (rozdíl v mediánech OS byl téměř totožný, dokonce o 0,6 měsíce delší pro sunitinib). Nutno ale připomenout, že stanovení OS nebylo primárním cílem studie. Dalším rozdílem je dávkování kabozantinibu a lenvatinibu. Ve studii CheckMate 9ER je úvodní dávka kabozantinibu racionálně snížena na 40 mg, ve studii CLEAR není dávka lenvatinibu 20 mg při zahájení léčby redukována. Toto může být zatíženo vyšší toxicitou, čehož důkazem je i vyšší procento ukončení (25,6 vs. 11 %) či redukce (68,8 vs. 62 %) dávky. Výhodou vyšší vstupní dávky lenvatinibu může být vliv na dosažení ORR, zvláště u symptomatických pacientů s rozsáhlým postižením.
Kromě kombinace IO + TKI máme v léčbě pacientů s mRCC ve střední/špatné prognostické skupině i možnost kombinace ipilimumab/nivolumab. Data klinické studie CheckMate 214 jsou již značně zralá s mediánem sledování 8 let [19]. Vliv této kombinace na OS byl jednoznačně opakovaně prokázán. Na rozdíl od kombinace IO + TKI pro kombinaci IO + IO byla pozorována méně významná změna v hodnotách HR v průběhu sledování, což odpovídá i klinické zkušenosti dlouhotrvajících dosažených remisí onemocnění. Problematickou skutečností kombinace ipilimumab/nivolumab je, že přibližně 20 % pacientů primárně progreduje. Zdá se proto, že skupina nemocných s rychlým průběhem onemocnění, bez předchozí nefrektomie, se symptomatickým onemocněním či metastatickým postižením jater nebo skeletu bude spíše profitovat z kombinace IO + TKI. Výhodou kombinace IO + IO je nižší výskyt toxicity stupně 3–4 ve srovnání s daty kombinací IO + TKI. Zde ale můžeme dávky TKI redukovat, a tedy zachovat kombinaci, kdežto v případě IO + IO redukce dávky možná není.
Závěrem lze jednoznačně poukázat na přínos kombinace nivolumab/kabozantinib u pacientů s mRCC. Studie CheckMate 9ER prokázala přínos této kombinace na ukazatelích přežití a dosažení a trvání klinické odpovědi i při mediánu sledování nad 5 let. Výhodou kombinace je i přijatelné toxicita související s úvodní dávkou kabozantinibu 40 mg. Zvláště u pacientů s větším rozsahem onemocnění, bez provedení nefrektomie, symptomatickým onemocněním, viscerálním postižením či kostním metastatickým procesem bude kombinace nivolumab/kabozantinib představovat primárně zvažovanou léčebnou možnost.
Zdroje
1. Dušek L, Mužík J, Kubásek M et al. Epidemiologie zhoubných nádorů v České republice. [online]. Dostupné z: https: //portal.med.muni.cz/clanek-583-epidemiologie-zhoubnych-nadoru-v-ceske-republice.html.
2. Kaelin WG. The von Hippel-Lindau tumour suppressors protein: O2 sensing and cancer. Nat Rev Cancer 2008; 8 (11): 865–873. doi: 10.1038/nrc2502.
3. Richter I, Dvořák J. Treatment of metastatic renal cell carcinoma. Klin Onkol 2018; 31 (2): 110–116. doi: 10.14735/amko2018110.
4. Motzer RJ, Hutson TE, Tomczak P et al. Sunitinib versus interferon alfa in metastatic renal-cell carcinoma. N Eng J Med 2007; 356 (2): 115–124. doi: 10.1056/NEJMoa065044.
5. Motzer RJ, Hutson TE, Cella D et al. Pazopanib versus sunitinib in metastatic renal-cell carcinoma. N Engl J Med 2013; 369 (8): 722–731. doi: 10.1056/NEJMoa1303989.
6. Motzer RJ, Penkov K, Haanen J et al. Avelumab plus axitinib versus sunitinib for advanced renal-cell carcinoma. N Eng J Med 2019; 380 (12): 1103–1115. doi: 10.1056/NEJMoa1816047.
7. Rini BI, Plimack ER, Stus V et al. Pembrolizumab plus axitinib versus sunitinib for advanced renal-cell carcinoma. N Eng J Med 2019; 380 (12): 1116–1127. doi: 10.1056/NEJMoa1816714.
8. Choueiri TK, Escudier B, Powles T et al. Cabozantinib versus everolimus in advanced renal-cell carcinoma. N Engl J Med 2015; 373 (19): 1814–1823. doi: 10.1056/NEJMoa1510016.
9. Motzer RJ, Tannir NM, McDermott DF et al. Nivolumab plus ipilimumab versus sunitinib in advanced renal-cell carcinoma. N Engl J Med 2018; 378 (14): 1277–1290. doi: 10.1056/NEJMoa1712126.
10. Heng DY, Xie W, Regan MM et al. Prognostic factors for overall survival in patients with metastatic renal cell carcinoma treated with vascular endothelial growth factor-targeted agents: results form a large, multicenter study. J Clin Oncol 2009; 27 (34): 5794–5799. doi: 10.1200/JCO.2008.21.4809.
11. Plana D, Palmer AC, Sorger PK. Independent drug action in combination therapy: implications for precision oncology. Cancer Discov 2022; 12 (3): 606–624. doi: 10.1158/2159-8290.CD-21-0212.
12. Yakes FM, Chen J, Tan J et al. Cabozantinib (XL184), a novel MET and VEGFR2 inhibitor, simultaneously suppresse metastasis, angiogenesis, and tumor growth. Mol Cancer Ther 2011; 10 (12): 2298–2308. doi: 10.1158/1535-7163.MCT-11-0264.
13. Tannir NM, Schwab G, Grunwald V. Cabozantinib: an active novel multikinase inhibitor in renal cell carcinoma. Curr Oncol Rep 2017; 19 (2): 14. doi: 10.1007/s11912-017-0566-9.
14. Zhou L, Liu XD, Sun M et al. Targeting MET and AXL overcomes resistence to sunitinib therapy in renal cell carcinoma. Oncogene 2016; 35 (21): 2687–2697. doi: 10.1038/onc.2015.343.
15. Choueiri TK, Halabi S, Sanford BL et al. Cabozantinib versus sunitinib as initial targeted therapy for patients with metastatic renal cell carcinoma of poor or intermediate risk: the alliance A031203 CABOSUN trial. J Clin Oncol 2017; 35 (6): 591–597. doi: 10.1200/JCO.2016.70.7398.
16. Choueiri TK, Powles T, Burotto M et al. Nivolumab plus cabozantinib versus sunitinib for advanced renal-cell carcinoma. N Engl J Med 2021; 384 (9): 829–841. doi: 10.1056/NEJMoa2026982.
17. Motzer RJ, Powles T, Burotto M et al. Nivolumab plus cabozantinib versus sunitinib in first-line treatment for advanced renal cell carcinoma (CheckMate 9ER): long-term follow-up results from an open-label, randomised, phase 3 trial. Lancet Oncol 2022; 23 (7): 888–898. doi: 10.1016/S1470-2045 (22) 00290-X.
18. Motzer R, Alekseev B, Rha SY et al. Lenvatinib plus pembrolizumab or everolimus for advanced renal cell carcinoma. N Engl J Med 2021; 384 (14): 1289–1300. doi: 10.1056/NEJMoa2035716.
19. Tannir NM, Albigès L, McDermott DF et al. Nivolumab plus ipilimumab versus sunitinib for first-line treatment of advanced renal cell carcinoma: extended 8-year follow-up results of efficacy and safety from the phase III CheckMate 214 trial. Ann Oncol 2024; 35 (11): 1026–1038. doi: 10.1016/j.annonc.2024.07.727.
Štítky
Detská onkológia Chirurgia všeobecná Onkológia
Článek AKTUALITY Z NÚVR
Článok vyšiel v časopiseKlinická onkologie
Najčítanejšie tento týždeň
2025 Číslo 4- Brno opět přivítá onkology a nelékařské zdravotnické pracovníky
- I „pouhé“ doporučení znamená velkou pomoc. Nasměrujte své pacienty pod křídla Dobrých andělů
- Realita liečby bolesti v paliatívnej starostlivosti v Nemecku
- MUDr. Lenka Klimešová: Multiodborová vizita je kľúč k efektívnejšej perioperačnej liečbe chronickej bolesti
- Fixní kombinace tramadol/paracetamol je doporučenou volbou v léčbě chronické bolesti v ordinaci praktického lékaře
-
Všetky články tohto čísla
- Senzory budoucnosti – elektrochemie jako nástroj pro detekci onkovirů a jiných biomarkerů
- Vliv a stanovení lidského cytomegaloviru u onkologických onemocnění
- Integrativní medicína v onkologii – mezi vědou, ideologií a pragmatizmem
- Od tradiční čínské medicíny po molekulární onkologii – pleiotropní účinky tauroursodeoxycholové kyseliny
- Popis TEMPI syndromu při Waldenströmově makroglobulinemii
- Laparoscopic resection of retroperitoneal metastasis originating from sternal leiomyosarcoma – a case report
- Komentář ke klinické studii CheckMate 9ER
- Metastatický karcinom pankreatu – nový směr k lepší péči v první linii?
- Nová doporučení NCCN pro odvykání kouření u onkologických pacientů
- AKTUALITY Z NÚVR
- Zemřel primář MU Dr. Zdeněk Mechl, CSc.
- Richard Werner – 150 let od narození
- Klinická onkologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Od tradiční čínské medicíny po molekulární onkologii – pleiotropní účinky tauroursodeoxycholové kyseliny
- Integrativní medicína v onkologii – mezi vědou, ideologií a pragmatizmem
- Popis TEMPI syndromu při Waldenströmově makroglobulinemii
- Vliv a stanovení lidského cytomegaloviru u onkologických onemocnění
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



