-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Lymfadenektomie sentinelové uzliny epidermoidního karcinomu penisu
Sentinel node lyphadenectomy of epidermoid carcinoma of the penis
A case report describing a technique for detection and resection of the sentinel node in a patient with epidermoid carcinoma of penis. European guidelines recommend examination of regional lymph nodes in patients withithout palpatable nodes for staging and grading purposes. Lymphadenectomy of the sentinel node represents a refinement of the staging of this cancer type. Decision to perform radical lymphadenectomy should be supported by histological confirmation of tumor infiltration of nodes.
Key words:
squamous carcinoma of penis, sentinel node, lymphoscintigraphy.
Autoři: Vít Pávek; Martin Drábek; Zdeněk Lavička
Působiště autorů: Jihlava p. o. ; Urologické oddělení Nemocnice
Vyšlo v časopise: Ces Urol 2012; 16(2): 125-128
Kategorie: Kazuistika
Souhrn
Kazuistika popisující techniku detekce a exstirpace sentinelové uzliny u pacienta s epidermoidním karcinomem penisu. Vyšetření spádových uzlin u pacientů s nepalpovatelnými uzlinami je v evropských guidelines v závislosti na T kategorii a gradingu nádoru přímo doporučeno. Lymfadenektomie sentinelové uzliny je metodou zpřesňující staging tohoto nádorového onemocnění. Indikace k radikální lymfadenektomii by měla být podepřena histologickým potvrzením nádorové infiltrace uzlin.
Klíčová slova:
epidermoidní karcinom penisu, sentinelová uzlina, lymfoscintigrafie.ÚVOD
Trvalou snahou chirurgické léčby onkologických onemocnění je využívat méně invazivní postupy, které takto snižují časnou i pozdní morbiditu. Podmínkou těchto snah však musí být dosažení stejných nebo dokonce lepších onkologických výsledků. Peroperační detekce sentinelové neboli strážné uzliny mezi tyto metody v přísně vymezených indikacích patří. Zavedení termínu sentinelová uzlina je díky přesné definici přisuzován Cabanasovi, který v roce 1977 pojmenoval a popsal sentinelovou uzlinu právě u karcinomu penisu. Variabilita lymfatické drenáže karcinomu penisu, častá infekční etiologie lymfadenopatií, poměrně dlouhý interval lokoregionálního růstu tohoto nádoru a vysoká morbidita tříselných lymfadenektomií jsou hlavními důvody pro použití této techniky právě u tohoto onemocnění.
KAZUISTIKA
Šestapadesátiletý pacient byl vyšetřen na kožní ambulanci pro 6 měsíců pozorovaný defekt na glans penis. Odtud byl odeslán na urologickou ambulanci, kde byl léčen pro erozivní balanitídu. Zpočátku léčba probíhala lokálně, pro její nedostatečný efekt však bylo následně přistoupeno k celkové antibiotické terapii, ovšem rovněž bez terapeutického efektu. Vzhledem k neúspěchu dosavadní terapie byl pacient indikován k probatorní excizi. Při příchodu na naše pracoviště popisuje přijímající lékař periuretrálně lokalizovanou, nerovnou lézi velikosti 30 x 25 mm s drobnými bělavými nekrózami, více na pravé straně. Afekce byla na pohmat měkká a nebolestivá, třísla volná, bez hmatné rezistence, bez průkazu zvětšených uzlin, a to i sonograficky. Následně byla provedena excize z tohoto ložiska, patologem hodnocena jako epidermoidní karcinom penisu pT1 G2. Dle stagingového CT vyšetření sledovatelné uzliny v pánvi nedosahují velikosti 10 mm, v oblasti třísel pak lze sledovat lymfatické uzliny velikosti maximálně 13 mm oboustranně, prostý RTG srdce a plic bez průkazných patologických změn. Následně byl pacient projednán v uroonkologické komisi a z nabízených možností se rozhodl pro parciální amputaci penisu s vyšetřením sentinelové uzliny.
V den operačního výkonu byl do těsného okolí tumoru, po předchozí aplikaci anestetického krému Emla, aplikován subdermálně radioizotop 99mTc Senti scint. Bezprostředně po aplikaci radioizotopu jsme do obdobné lokalizace aplikovali 2 ml patentní modře. S dvouhodinovým odstupem pak byla provedena planární scintigrafie a SPECT oblasti stehen, genitálu a břicha. Na kůži byla fixem označena tři unilaterální ložiska s akumulací podaného radiofarmaka. V celkové anestezii pak provádíme parciální amputaci penisu s dodržením 2cm bezpečnostního lemu. Poté pomocí gamasondy identifikujeme místo předpokládané lokalizace sentinelové uzliny a provádíme její excizi. I po vyjmutí je stále možné v uzlině detekovat přítomnost radiofarmaka. Makroskopicky je tato uzlina bez modrého barviva, nicméně namodralá lymfatika směřovala k této uzlině. Následně pokračujeme v hledání další radioaktivity, ovšem nalezená aktivita je již z oblasti pánve, žádnou další aktivitu v třísle jsme nenalezli. V definitivním histologickém nálezu amputátu byl potvrzen dlaždicobuněčný karcinom se zřetelným invazivním růstem, s okolní kulatobuněčnou zánětlivou celulizací, sentinelová lymfatická uzlina pak s průkazem pozánětlivých změn, metastatické postižení uzliny bylo patologem vyloučeno.
Sedmý pooperační den jsme extrahovali močový katétr, rány se hojí per primam, pacient je propuštěn do domácí péče.
Pacient je dále dispenzarizován v naší urologické ambulanci, 5 let od operace je bez známek recidivy onemocnění, dle kontrolního CT vyšetření malé pánve je bez průkazu zvětšených lymfatických uzlin.
DISKUSE
Karcinomy penisu jsou charakteristické svým poměrně dlouhým lokoregionálním růstem. V době záchytu onemocnění prokazujeme vzdálené metastázy pouze u 1–2 % případů. Ovšem již přibližně 20 % klinicky negativních uzlin, cN0, obsahuje okultní metastázy (6). V našem případě, u pacienta s histologickým nálezem pT1 G2, je pravděpodobnost postižení lymfatických uzlin přibližně 13% (10). Otázka chirurgického řešení blízkých metastáz je tedy pro pacienta, po odstranění chirurgicky dobře dostupného primárního nádoru, zásadní. Důležitý je ovšem také rozsah výkonu, lymfadenektomie v této oblasti jsou totiž často spojeny s velkým rizikem komplikací a v našem případě pak také až s 87% pravděpodobností negativního histologického nálezu v preparátu. Technika detekce sentinelové uzliny, a v případě jejího nádorového postižení pak volba radikálnější chirurgické léčby, se zde nabízí i vzhledem ke zjištěním, že při absenci tříselných metastáz nejsou postiženy uzliny v pánvi. Dynamická biopsie sentinelové lymfatické uzliny je metoda s vysokou citlivostí a nízkou morbiditou.
V doporučeních EAU pro vyšetřování nepalpovatelných uzlin u pacientů s karcinomem penisu následuje po pečlivém fyzikálním vyšetření třísel jejich vyšetření ultrazvukovou sondou o frekvenci 7,5 MHz. V přítomnosti abnormálního nálezu pak lze rovněž ultrazvuk použít k navigaci při aspirační biopsii tenkou jehlou (FNAB – fi ne-needle aspiration cytology). Další z možností detekce lymfatického postižení je biopsie uzlin, nicméně vysoká míra falešně negativních výsledků této metody zřejmě vyplývá ze skutečnosti, že uzlina svádí lymfu z několika pádových oblastí do svých jednotlivých sektorů, při biopsii uzliny pak zpravidla nezastihneme všechny tyto sektory. Z dalších metod pak lze uvést sentinelovou biopsii uzlin (SLNB – sentinel lymph node biopsy), či rozšířenou sentinelovou biopsii uzlin (ESLNB – extended sentinel lymph node biopsy). Lymfa z určité oblasti nemusí vždy protékat sentinelovou uzlinou, ale může se dostávat do sekundárních nebo terciárních uzlin četnými kolaterálami a spojkami. Dochází tak ke vzniku tzv. „skip“ metastáz. Z těchto důvodů můžeme při biopsii sentinelové uzliny pozorovat falešně negativní nález až v 10 % případů. Další skutečností snižující senzitivitu metod používající detekci sentinelové uzliny je skutečnost, že v situacích, kdy je průtok primární uzlinou blokován útlakem masivní nádorovou masou, nebo při tukové atrofiil ymfatické uzliny, probíhá lymfatická drenáž kolaterálami a sentinelová uzlina nemusí být dobře identifikovatelná, nebo nemusí být pozitivní. K průkazu postižení lymfatických uzlin lze rovněž použít jak metodu peroperační lymfatické detekce (IOLM – intraoperative lymphatic mapping), tak povrchovou či modifikovanou kompletní lymfadenektomii.
Obr. 1. Tkáň penisu infiltrovaná patentní modří Fig. 1. Tissue of penis infiltrated with patent blue 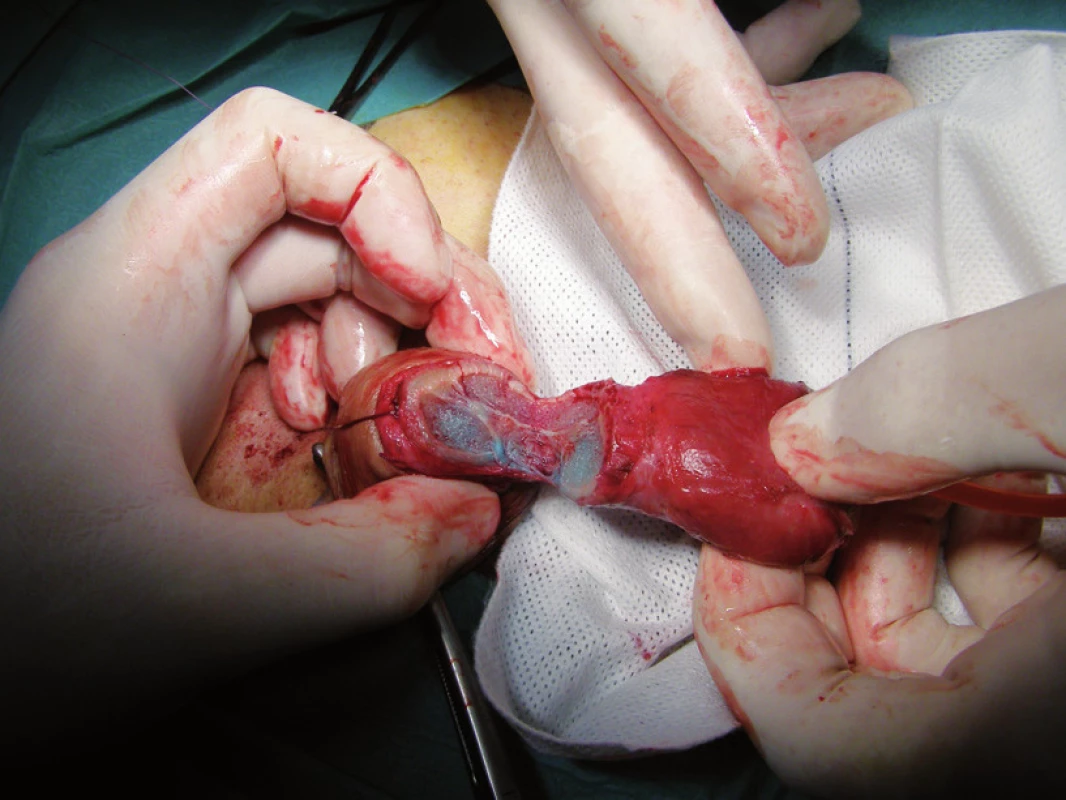
Obr. 2. Peroperační použití gamakamery Fig. 2. Intraoperative use of gamacamera 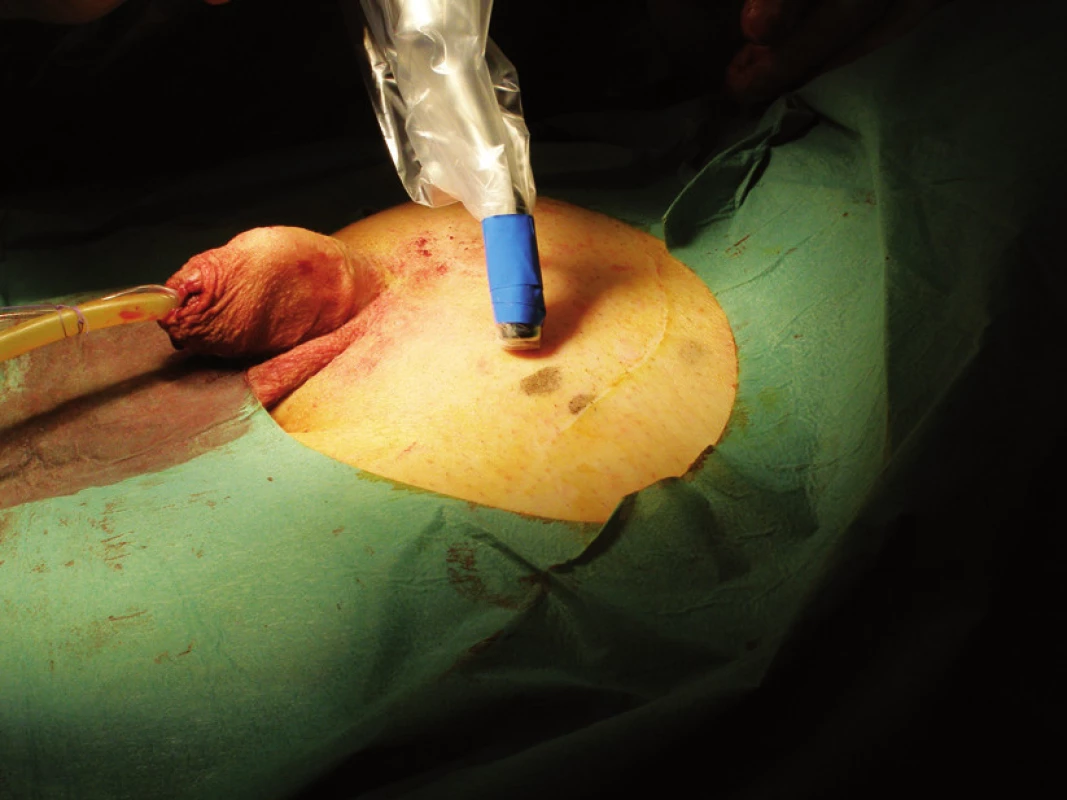
Obr. 3. Sentinelová uzlina označená gamakamerou peroperačně Fig. 3. Sentinel node marked intraoperatively with gamacamera 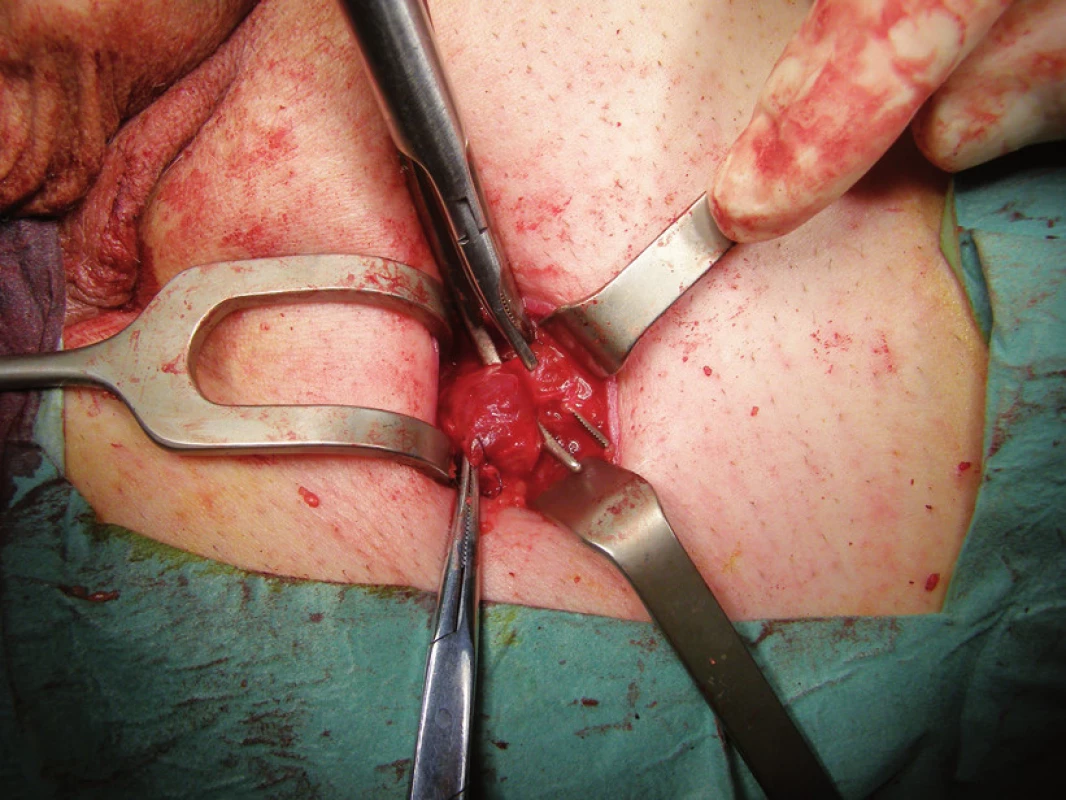
ZÁVĚR
Metoda dynamické sentinelové biopsie je dle doporučení guidelines EAU vyhrazena pro skupinu karcinomů se středním a vysokým rizikem, tj. minimálně s histologickým nálezem pT1 G2, a nepalpovatelnými tříselnými uzlinami. V našem případě se ukázalo použití radiofarmaka jako metoda citlivější než použití patentní modře, protože toto barvivo nedospělo ke scintigraficky označené sentinelové uzlině. K přesnějšímu zjištění přínosu této metody bude nutná standardizace jejího provedení.
Došlo: 22. 11. 2011.
Přijato: 30. 5. 2012.
Kontaktní adresa
MUDr. Vít Pávek
Urologické oddělení Nemocnice Jihlava p.o.
Sokolovská 49, 586 01 Jihlava
e-mail. v.pavek@post.cz
Zdroje
1. Čermák A, Pacík D. Terapie nádorů penisu. In: Dvořáček J, Babjuk M et al. Onkourologie. Praha: Galén a Karolinum 2005; 453–469.
2. Ravi T. Correlation between the extent of nodal involvement and rusvival following groin dissection for carcinoma of the penis. Br J Urol 1993; 72 : 817.
3. Babjuk M. Problematika uzlinového postižení u karcinomu penisu. Urol List 2005; 3(4): 10–13.
4. Horenblas S, Jansen L, Meinhardt W, et al. Detection of occult metastasis in squamous cell carcinoma of the penis using a dynamic sentinel node procedure. J Urol 2000; 163 : 100.
5. Kroon BK, Horenblas S, Meinhardt W, et al. Dynamic sentinel node biopsy in penile carcinoma: evaluation of 10 years experience. Eur Urol 2005; 47 : 601.
6. Leijte JA, Horenblas S. Inguinal metastasis in penile cancer: Diagnosis and management EAU-EBU 2007; 5 : 145–152.
7. Koops HS, Doting, MH, deVries J, et al. Sentinel node biopsy as a surgical staging method for solid cancers. Radiother Oncol 1999; 51 : 1–7.
8. Hora M, Trávníček I, Stránský P, et al. Diagnostika uzlinového postižení u nádorů penisu – současné možnosti. Čes Urol 2011; 15 (Suppl 2): 85.
9. Čermák A. Léčba lokoregionálního onemocnění karcinomu penisu. Urol List 2010; 8(4): 5–16.
10. Hughes L. Lymph Node Metastasis in Intermediate – Risk Penile Squamous Cell Cancer: A Two-Centre Experience. Eur Urol 2010; 57 : 691.
Štítky
Detská urológia Nefrológia Urológia
Článok vyšiel v časopiseČeská urologie
Najčítanejšie tento týždeň
2012 Číslo 2- Aktuálne európske odporúčania pre liečbu renálnej koliky v dôsledku urolitiázy
- MUDr. Šimon Kozák: V algeziológii nič nefunguje zázračne cez noc! Je dôležité nechať si poradiť od špecialistov
- Vyšetření T2:EGR a PCA3 v moči při záchytu agresivního karcinomu prostaty
- Lék v boji proti benigní hyperplazii prostaty nyní pod novým názvem Adafin
-
Všetky články tohto čísla
- Možnosti endoskopického řešení dlouhodobě ponechaných inkrustovaných ureterálních stentů
- Karcinom rete testis
- Inkrustace či enkrustace?
- Intestinální metaplazie sliznice močového měchýře a Peutz Jeghersův syndrom
- Bilaterální karcinom ledviny řešený jednodobou operací, nefrektomií a resekcí ledviny
- Krvácení do skrota jako první příznak metastazování karcinomu prostaty do nadvarlete
- Lymfadenektomie sentinelové uzliny epidermoidního karcinomu penisu
- Přehled novinek z 9. konference ESOU
- Zpráva o účasti rezidentů na výroční konferenci Slovenské urologické společnosti v Martině
- European urological scholarship programme (EUSP): Reálná možnost pro českého urologa?
- Spolupráca nikdy nechýbala
- Selhání lokální léčby karcinomu prostaty
- Časná salvage radioterapie po radikální prostatektomii indikovaná u pacientů s rostoucí hladinou PSA v hodnotách nižších, než je konvenční hranice biochemické recidivy 0,2 ng/ml
- Česká urologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Časná salvage radioterapie po radikální prostatektomii indikovaná u pacientů s rostoucí hladinou PSA v hodnotách nižších, než je konvenční hranice biochemické recidivy 0,2 ng/ml
- Možnosti endoskopického řešení dlouhodobě ponechaných inkrustovaných ureterálních stentů
- Inkrustace či enkrustace?
- Intestinální metaplazie sliznice močového měchýře a Peutz Jeghersův syndrom
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



