-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
- Kariéra
Příliš otevřené dveře? Proč jsou naše ambulance přeplněny klienty, kterým neumíme správně pomoci
Vyšlo v časopise: Čes. a slov. Psychiat., 122, 2026, No. 2, pp. 43-46.
Kategória:
Psychiatrie byla kdysi kritizována za to, že zavírala lidi za zdi léčeben [1]. Dnes čelí opačnému problému – její dveře jsou otevřené až příliš [2]. Do ambulancí přichází stále více lidí s obtížemi, které nelze jednoznačně označit za nemoc. Tento trend je podporován tzv. dotazníkovou psychiatrií [3,4] a nadhodnocováním rizika sebevraždy a násilí, a to jak v odborné literatuře, tak v médiích, na což opakovaně upozorňujeme v našich vědeckých i popularizačních pracích [5–8].
V kombinaci s defenzivní medicínou a tzv. kulturou bezpečí neboli safetismem [9] tento vývoj přispívá k nadužívání farmakoterapie a hospitalizační péče a k medikalizaci, přesněji k její specifické formě – psychiatrizaci [10], tedy procesu, při němž jsou běžné lidské emoce a životní obtíže stále častěji vykládány jako příznaky duševní poruchy [11,12]. Hlavními hnacími faktory na straně zdravotnického systému („shora“) jsou diagnostická expanze, ekonomické pobídky a organizace péče (snazší dostupnost preskripce než intenzivní psychosociální práce), marketing léčiv a kulturní posun v jazyce. Současně však „zdola“, ze strany veřejnosti a uživatelů péče, roste poptávka po srozumitelném vysvětlení a legitimizaci jejich utrpení [13].
Obavy 51letého brandenburského učitele se v situaci, kdy jeho o 12 let mladší partnerka začne dostávat romantické návrhy od mladšího muže, stávají depresivní poruchou a je ordinován mirtazapin [14]. Devatenáctiletá studentka webového designu, která přestala brát telefon svému bývalému příteli poté, co jí oznámil, že má romantický vztah s její nejlepší kamarádkou, je pro podezření na riziko sebevraždy za asistence policie odvezena na psychiatrii; po vyšetření je propuštěna domů s diagnózou poruchy přizpůsobení [14]. V české vignettové studii [15], v níž jsme 57 lékařům po úspěšném složení atestace z oboru psychiatrie předložili kazuistickou vinětu vycházející z románu Tom Sawyer, téměř všichni Tomovi přiřkli psychiatrickou diagnózu, dvě třetiny by mu nasadily farmakoterapii a pětina by ho indikovala k okamžité hospitalizaci. U nejméně 17 % dětí vyšetřených v nově otevřené ambulanci nebyla shledána indikace k psychiatrické intervenci, což naznačuje, že hranice mezi běžnou vývojovou obtíží a duševní poruchou se v praxi může rozšiřovat [16].
V USA se truchlení stalo stavem vyžadujícím odbornou intervenci [17], ze studu se stala psychická porucha, z běžného smutku epidemie deprese a posttraumatické stresové poruchy [18] a to vše za asistence farmakologických firem, kterým medikalizace každodenních starostí vyhovuje. Bývalý šéf pracovní skupiny pro DSM-IV Allen Frances volá po „záchraně normality“ [19].
Je za vším nemoc?
Pokud je problém označen jako medicínský, je pravděpodobné, že bude také medicínsky řešen. Dánský psycholog Svend Brinkmann [20] ukazuje, že to, jak na nemoc, trauma a utrpení nahlížíme, a jakým jazykem je komunikujeme, zásadně ovlivňuje, jak jim rozumíme a jak na ně reagujeme. Naše současné pojetí utrpení vyjadřujeme především jazykem diagnóz. Vedle něj však existují další jazyky utrpení – náboženský, existenciální, morální a politický – které jsou dnes zastíněny jazykem medicíny. Nejde o to, který jazyk je přesnější, ale o to, že žádný není sám o sobě úplný. Podstatné je, jakou reakci nám umožňuje.
Výše uvedené příklady ukazují, že místo primárně vztahové podpory, párového poradenství či práce s identitou, stárnutím a sebehodnotou v prvním případě, a místo vrstevnické podpory a práce s okolím ve druhém a třetím případě, volíme často cestu psychiatrické diagnózy a farmakoterapie.
Na psychiatrizaci problematického chování a nadužívání antipsychotik u osob s poruchami intelektu poukazuje i kniha P. Třešňáka Důstojnost (2024) [21]. Teprve porozumění existenciálnímu a psychologickému jazyku (agitovanost a agrese jako komunikace bolesti, přetížení či nepochopení) na straně klientů a morálnímu jazyku (nejde jen o to, co je legální, ale o to, co je správné) na straně pečovatelů, stejně jako sociálnímu a politickému jazyku na straně advokačních skupin a poskytovatelů péče, otevřelo cestu k lepší léčbě těchto fenoménů – konkrétně k vytvoření zcela nového terapeutického programu podpory pozitivního chování (positive behavior support – PBS).
Když smutek, úzkost, stydlivost, nepozornost nebo nespokojenost popisujeme výhradně jazykem diagnóz, ztrácíme schopnost je chápat a zvládat jinak než léky. Pišl ve své studii ukázal, že se v češtině mění význam slov označujících nechtěné lidské vlastnosti a emoce: přídavná jména jako „lítostivý“, „posmutnělý“ nebo „zasmušilý“ jsou dnes častěji chápána jako psychiatrické symptomy [22]. Na tuto problematiku navázal spolu s AI expertkou Annou-Marií Bucur a psycholožkou Ioanou R. Podinou [23], když na amerických lexikálních datech demonstrovali souvislost mezi psychiatrizací a růstem subjektivně vnímané závažnosti duševních poruch. Autoři zdůrazňují, že zvýšené obavy veřejnosti nemusí odrážet skutečný nárůst tíže depresí či úzkostí, ale spíše klesající ochotu nahlížet psychické útrapy z různých kulturních a existenciálních perspektiv. Převaha uniformních psychoedukačních sdělení může sice podporovat vyhledávání odborné pomoci, zároveň však může přispívat k přeceňování klinické významnosti i mírných odchylek od optimální pohody [24].
Problémy, které psychiatrizace vyvolává
Problém nastává v situaci, kdy nepříjemné stavy řešíme pouze jazykem medicíny. Existenciální, psychologické a sociální problémy mladých lidí jsou tak často řešeny psychofarmaky.
Výsledkem je, že v České republice v roce 2024 užívalo 19 715 dětí antipsychotika a dalších 21 416 antidepresiva, často místo psychoterapeutických a nemedicínských intervencí, jako jsou pobyty v přírodě či redukce sociálního vyloučení [25].
Když se matka významného česko-amerického psychiatra Jana Volavky po druhé světové válce vrátila z koncentračního tábora v Terezíně, zjistila, že se její tehdy desetiletý syn chová nezvykle. „Neměl jsem vlastně žádné sociální dovednosti, neuměl jsem jednat se svými vrstevníky. Když jsem za války potkal nějaké české děti, zmlátily mě, židovské kamarády zavraždili nacisti,“ vzpomíná po letech profesor Volavka v rozhovoru pro Českou a slovenskou psychiatrii [26]. „Maminka mne proto odvedla k lékaři. Ten jí poradil, aby mne dala do skauta. Tam mi dali do ruky pádlo a řekli, jak se s ním zachází. Dodnes si myslím, že to bylo to nejlepší, co se mi mohlo stát.“ Obávám se, že dnes místo pádel dáváme mladým lidem do rukou léky. Překvapivě vysoká ochota k předepisováni antipsychotik inspirovala tým Karolíny Kuchaříkové z NUDZ, která na základě celorepublikové registrové studie ukázala, že u méně než 10 % dětí a dospívajících je před zahájením farmakoterapie využita psychoterapie nebo jiná nefarmakologická intervence, což ukazuje na nedostupnost těchto služeb v ČR (studie bude prezentovaná na konferenci Psychiatrické společnosti ČLS JEP v Mikulově).
Nadužívání antipsychotik k tlumení problémového chování u osob s poruchami intelektu dokumentovali odborníci z Imperial College London, kteří ukázali, že antipsychotika dostává v České republice 37 % těchto osob [27], přestože pouze pětina z nich trpí psychotickou poruchou. Podobně znepokojivé výsledky, týkající se nadužívaní antipsychotik u pacientů trpících schizofrenii, naznačují i naše data [28–30]. Podle Češkové jsou antipsychotika off-label často indikována ke zmírnění psychologických a behaviorálních příznaků u demencí [31]. Medikace off-label může být racionální volbou. Naše předběžná data ale ukazují, že tomu tak možná není. Naopak, obávám se, že – podobně jako u mladistvých – jsou existenciální, psychologické a sociální problémy řešeny antipsychotiky, antidepresivy a hospitalizacemi [32], i když dlouhodobě jsou k dispozici inspirativní návody, jak tyto stavy řešit nefarmakologicky [33].
Roste preskripce antidepresiv a klesá preskripce anxiolytik. Není však dosud zřejmé, zda nárůst preskripce antidepresiv skutečně odráží jejich užívání u pacientů s odpovídající indikací. Starší německá studie prokázala, že třetina pacientů, kteří byli praktickými lékaři diagnostikováni jako depresivní, ve skutečnosti touto poruchou netrpěla [34]. Novější data z USA a Kanady rovněž ukazují, že zhruba třetina antidepresiv je indikována off-label. Češková odhaduje, že u nás je to podobné a u antipsychotik je to zřejmě ještě více [31]. Stojarová et al. [35] zaznamenali na Psychiatrické klinice v Brně off-label užívání thymoprofylaktik v 45 %, antipsychotik druhé generace ve 44 % a antidepresiv v 21 % případů. Důvody off-label medikace z ČR neznáme, ale můžeme se domnívat, že budou podobné jako v zahraničí. Někdy z důvodů srozumitelných (např. insomnie, bolest, důkaz účinnosti pro jiný lék stejné skupiny), nejčastěji ale z důvodů neznámých či budících rozpaky, jako ve výše uvedených případech [4,14,36].
Co nedělat?
Nikdo doposud nespočítal přímé a nepřímé náklady psychiatrizace. Podílí se na nich nepotřebná léčiva a náklady na vyšetření, náklady na léčbu komplikací z polypragmázie, delirantních stavů, pobyty na jednotkách intenzivní péče a následné komplikace z předávkování. Data z USA ukazují, že legální léky, zejména analgetika a anxiolytika, jsou zodpovědné za větší množství úmrtí než ilegální drogy [19]. Češková odhaduje, že nejčastěji jsou off-label antidepresiva a antipsychotika předepisována v pedopsychiatrii, a právě tam je jejich ordinace nejspornější a terapeutický přínos často neodlišitelný od placeba. To ostatně platí i u dospělé populace. Nežádoucí účinky ale zůstávají. Epidemii obezity, diabetu a srdečních chorob sytí i preskripce psychofarmak.
Neopodstatněné označení psychiatrickým onemocněním mnohdy vede k neodůvodněné invalidizaci, což bývá často nevratný proces. Současná právní úprava umožňuje přiznat invalidní důchod už od 18. roku věku i bez předchozí odpracované doby (Zákon o důchodovém pojištění č. 155/1995 Sb). U mladých lidí s psychiatrickou diagnózou tak může vznikat situace, kdy je jednodušší požádat rovnou o invalidní důchod, než se pokusit vstoupit na trh práce a potřebnou dobu pojištění si nejprve vytvořit. Systém tím může nechtěně oslabovat motivaci hledat pracovní uplatnění.
Co dělat?
Již nyní lze říci, že naše lůžka jsou zahlcena klienty, kteří potřebují jiné než psychofarmakologické intervence, zatímco psychiatři přetížení touto péčí nemají dostatek času na pacienty s těžkými duševními poruchami, kteří by z odborné péče profitovali nejvíce.
Investice do našeho oboru musí směřovat především do lidských zdrojů a do rozvoje psychoterapeutických a preventivních programů s prokázanou účinností v redukci symptomů úzkosti a deprese. Je nezbytné zvýšit jejich dostupnost, zkrátit a zefektivnit výcvikové programy, ve větší míře zapojit nelékařský personál a systematicky tyto intervence přenést i do školního prostředí. I my sami bez finančních dotací už nyní můžeme podporovat zájem mediků o obor, jak to ukazuje brněnská iniciativa „100 ročně“. Bez těchto kroků nebude možné v horizontu pěti let zvýšit počet kvalifikovaných poskytovatelů těchto intervencí.
Nestrašme
Naddiagnostikování a alarmistické interpretace trendů (např. údajného nárůstu sebevražd, násilí či depresí) nepoškozují pouze jednotlivé pacienty, ale mohou přispívat k celospolečenské atmosféře nejistoty a obav, sycené algoritmy sociálních sítí. Dovolte několik příkladů. Místo poplašných zpráv, např. o nárůstu sebevražd, násilí či deprese, je namístě zasazovat data do širšího kontextu [37]. Navzdory nárůstu sebepoškozování dětská sebevražednost v dlouhodobém horizontu statisticky významně neroste: zatímco v roce 2000 zemřelo sebevraždou 54 dětí, v roce 2023 to bylo 47 (graf 1).
Graf 1. Sebevražednost. Počet sebevražd dětí a mladistvých se v letech 2001–2024 statisticky významně nemění, statisticky nevýznamně klesá. V první dekádě toho období (2001–2010) šlo v průměru o 20,1 případu ročně, v poslední dekádě zvoleného období (2015–2024) šlo o 18,3 případu ročně. 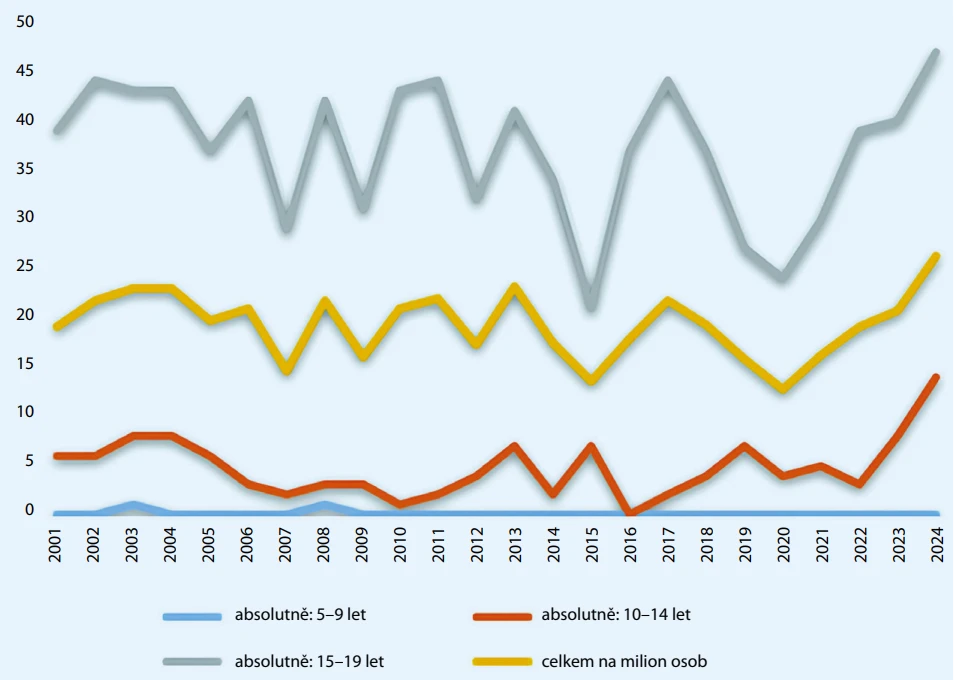
Zdánlivý nárůst v posledních letech je ovlivněn mimořádně nízkými hodnotami během pandemie covidu-19; obdobná dynamika je patrná i u sebevražednosti u dospělých a závažného násilí [8]. Přesnější interpretace by tedy hovořila o návratu z extrémně nízkých pandemických hodnot k úrovním před rokem 2020. Taková formulace je méně dramatická, ale odpovídá datům. Také často citovaný fakt, že sebevražda patří mezi nejčastější příčiny úmrtí v dětském věku, lze chápat jako nepřímý doklad toho, že celková dětská úmrtnost je dnes díky pokroku medicíny mimořádně nízká.
V Česku je důležité zmínit, že takzvaný treatment gap – tedy podíl lidí s duševní poruchou, kteří se neléčí – je stále velmi vysoký, a to kolem 80 % [38]. Nárůst diagnostikovaných pacientů nebo preskripce farmak nemusí znamenat, že v populaci skutečně přibylo nemocných. Tento údaj může jen odrážet to, že se více dosud neléčených osob nově dostalo do péče.
Pozitivní příklady a perspektiva naděje snižují frustraci – podobně jako pohled na sklenici jako poloplnou, nikoli poloprázdnou. Zatímco algoritmy sociálních sítí zesilují negativní zprávy, odborníci by veřejnosti měli předkládat data v jejich celistvosti, včetně těch, která ukazují, že se v mnoha ohledech máme lépe než dřív.
prof. MUDr. Jan Vevera, Ph.D.
Psychiatrická klinika FN Plzeň
Zdroje
1. Rosenhan DL. On Being Sane in Insane Places. Science 1973; 179 : 250–258.
2. Vevera J. Kontroverze v psychiatrii – problém otevřených dveří. Editorial. Psychiatrie 2024; 28 (4): 129–130.
3. Kopeček M. Editorial. Psychiatrie 2024; 28 (1): 1–2.
4. Kopeček M. Pilotní studie škály PHQ-9 u studentů 5. ročníků 3. lékařské fakulty Univerzity Karlovy v Praze. Psychiatrie 2024; 28 (1): 39–41.
5. Ťupová E, Vevera J. Riziko suicidia u pacientů s psychotickou poruchou je menší, než udává většina učebnic-první část. Čes a slov Psychiat 2024; 120 (6): 261–268.
6. Ťupová E, Vevera J. Riziko suicidia u pacientů s psychotickou poruchou je menší, než udává většina učebnic – druhá část: metodologické limitace studií sebevražednosti. Čes a slov Psychiat 2025; 121 (1): 15–19.
7. Pišl V, Vevera J, Volavka J. Jak je to s agresí mezi námi: přibývá a klesá zároveň. HlídacíPes.org. [online]. Dostupné z: https: //hlidacipes.org/jak-je-to-s-agresi-mezi-nami-pribyva-a-klesa-zaroven/.
8. Pisl V, Vevera J, Holas J et al. Violent behavior and the COVID-19 lock--downs: a nationwide register-based study. CNS Spectr 2023; 28 (4): 450–456. doi: 10.1017/S1092852922000797.
9. Ferudi, F. Jak funguje strach: Kultura strachu ve 21. století. Academia 2023.
10. Beeker T, Mills C, Bhugra D et al. Psychiatrization of society: a conceptual framework and call for transdisciplinary research. Front Psychiatry 2021; 12 : 645556. doi: 10.3389/fpsyt.2021.645556.
11. Pišl V, Kohútová T, Vevera J. Psychiatrizace: možná příčina i následek alarmujícího stavu duševního zdraví adolescentů. Psychiatrie 2024; 28 (4): 134–140.
12 Beeker T. Psychiatrization in mental health care: the emergency department. Front Sociol 2022; 7 : 793836. doi: 10.3389/fsoc.2022.793836.
13. Pišl V. Vliv implicitních představ o zdraví a nemoci na zdravotní chování: psychiatrizace problémů každodenního života. Plzeň: Lékařská fakulta v Plzni, Univerzita Karlova 2025. Disertační práce.
14. Beeker T. Psychiatrization in mental health care: the emergency department. Front Sociol 2022; 7 : 793836. doi: 10.3389/fsoc.2022.793836.
15. Pisl V, Hodkova A, Hudecek J et al. From adventures to diagnosis: adolescent behavior in classic fiction through the eyes of newly licensed czech psychiatrists – a vignette study. Front Psychiatry 2025; 16 : 1592912. doi: 10.3389/fpsyt.2025.1592912.
16. Uhlíková P. Důvody registrace dětí a adolescentů v nově otevřené pedopsychiatrické ambulanci. Presented at: 30. konference Duševní zdraví mládeže; 2024 Nov 7–8; Brno.
17. Bonanno GA. The other side of sadness: what the new science of bereavement tells us about life after loss. Basic Books 2010.
18. Bonanno GA. The end of trauma: How the new science of resilience is changing how we think about PTSD. Basic Books 2021.
19. Frances, A. Saving normal: an insider’s revolt against out-of-control psychiatric diagnosis, DSM-5, big pharma, and the medicalization of ordinary life. Psychotherapy in Australia 2013; 19 (3): 14–18.
20. Brinkmann S. Languages of suffering. Theory & Psychology 2014; 24 (5): 630–648.
21. Třešňák P. Důstojnost. 1. vyd. Brno: Druhé město 2024.
22. Pisl V. Psychiatrization in Czech lexical data: lay adjectives are getting clinical connotations. New Ideas in Psychology 2025; 78 : 101148. doi: 10.1016/j.newideapsych.2025.101148.
23. Pisl V, Bukur AM, Podina IR. From normalization to pathologization: revisiting the semantic severity of anxiety and depression. JMIR 2025; 27: e73950. doi: 10.2196/73950.
24. Pisl V, Starcevic V, Horacek J, Vevera J, Beeker T. Beyond awareness: mental health promotion requires epistemic diversity, not pathologization. Front Psychiatry. In review.
25. Hrdlička M, Pilátová A, Kolouch D. Děti v ohrožení: krize, odolnost a psychické zdraví. Praha: Vyšehrad 2024.
26. Vevera J. Rozhovor s profesorem Janem Volavkou o válce, vzdělání a útěcích. Psychiatrie 2025; 121 (4): 192–195.
27. Deb S, Jarkovský J, Melicharová H et al. A whole population-based cohort study of the trajectory of the prevalence and the incidence of mental illness, challenging behaviour, and psychotropic medication prescribing in adults with intellectual disabilities in the czech republic between 2010 and 2022. BMC Psychiatry 2025; 25 (1): 1129. doi: 10.1186/s12888-025-07620-7.
28. Nichtová A, Volavka J, Vevera J et al. Deconstructing violence in acutely exacerbating psychotic patients. CNS Spectr 2021; 26 (6): 643–647.
29. Vevera J, Nichtová A, Jurčíková V. Léčíme správně násilí u pacientů s Psychózou? XIV. Sjezd Psychiatrické společnosti ČLS JEP. Mikulov 2022; Viktimizace násilí.
30. Vevera, J. Agitovaný a agresivní pacient v neuropsychiatrii: umíme pracovat i s nefarmakologickýmipostupy? Psychiatr praxi 2023; 24 (1): 27–31.
31. Češková E. Off label léčba antidepresivy a antipsychotiky Psychiatr praxi 2019; 20 (1): 7–10.
32. 68. česko-slovenská psychofarmakologická konference. Mariánské Lázně 2026. Workshop: Vevera J, Kubíček P. Deeskalace – základní intervence ke zvládání agitovanosti a násilí.
33. Franková V. Paní Anežka má demenci: příručka pro pečující a rodinné příslušníky nemocných s Alzheimerovou chorobou. Praha: Galén 2009.
34. Schneider F, Kratz S, Bermejo I et al. Insufficient depression treatment in outpatient settings. Ger Med Sci 2004; 2: Doc01.
35. Stojarová Š, Barteček R, Ustohal L et al. Off-label užití psychofarmak v klinické praxi. Psychiatrie 2018; 22 (Suppl 1): 42.
36. Mladá K, Vevera J. Znepokojivé trendy v psychofarmakologii u dětí a adolescentů: od nešťastné psychopatologie k medicinalizaci. Presented at: 67. česko-slovenská psychofarmakologická konference; 2025 Jan 15–19; Mariánské Lázně, Czech Republic.
37. Pisl V, Vevera J, Volavka J. Changes of ambulance departures to assaults during COVID-19 pandemic restrictions. Eur Psychiatry 2022; 65 (Suppl 1): S519. doi: 10.1192/j.eurpsy.2022.1324.
38. Kagstrom A, Alexova A, Tuskova E et al. The treatment gap for mental disorders and associated factors in the czech republic. Eur Psychiatry 2019; 59 : 37–43. doi: 10.1016/j.eurpsy.2019.04.003.
Štítky
Adiktológia Detská psychiatria Psychiatria
Článok vyšiel v časopiseČeská a slovenská psychiatrie
Najčítanejšie tento týždeň
2026 Číslo 2- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Hluboká stimulace globus pallidus zlepšila klinické příznaky u pacientky s refrakterním parkinsonismem a genetickou mutací
-
Všetky články tohto čísla
- Příliš otevřené dveře? Proč jsou naše ambulance přeplněny klienty, kterým neumíme správně pomoci
- Kouření jako faktor ovlivňující účinnost psychofarmakoterapie
- Pramipexol v léčbě farmakorezistentní deprese
- Diagnóza a jinakost – myšlení Emmanuela Lévinase jako inspirace pro současnou psychiatrickou praxi
- Psychiatrická klinika 1. LF UK a VFN v Praze otevřela nové Centrum denních stacionářů pro adolescenty a dospělé
- EPA 2026
- Když standardní léčba nestačí – ambulantní terapie depresivní poruchy přípravkem SPRAVATO®
- Česká a slovenská psychiatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Příliš otevřené dveře? Proč jsou naše ambulance přeplněny klienty, kterým neumíme správně pomoci
- Kouření jako faktor ovlivňující účinnost psychofarmakoterapie
- Když standardní léčba nestačí – ambulantní terapie depresivní poruchy přípravkem SPRAVATO®
- Diagnóza a jinakost – myšlení Emmanuela Lévinase jako inspirace pro současnou psychiatrickou praxi
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



