-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Poranění cév dolních končetin
Lower extremity vascular injury
INTRODUCTION:
Fractures of lower limbs with arterial injuries are among the serious, complex wounds. They require rapid diagnosis and therapy to stop bleeding and reduce irreversible ischaemia of soft tissues which may cause subsequent amputation. Despite the possibility of improving surgical and endovascular treatment, these injuries remain a high morbidity. Remain unclear, some issues such as initial treatment procedure for the concurrent injury of bones, the use of temporary intravascular shunt, treatment of concurrent injuries and prophylactic fasciotomy.METHODOLOGY:
We collected retrospectively data of 73 patients treated with vascular injuries of the lower limbs at traumatology department of University hospital in Ostrava in the period from 01.01.2001 to 31.12.2010. In this group were 59 men and 14 women, average age 42.4 years (range 786 years), 6 patients suffered vascular injuries to both legs. Most of the injuries were blunt – in 50 patients. Primary amputation was necessary to perform in 27 cases. Persistent signs of ischaemia and extensive soft tissue infections have required subsequent amputation in 13 patients. Resection and replacement of the affected artery (bypass) was done in 16 patients, simple suture of the injured arteries in 8 patients, endovascular treatment in 4 patients.RESULTS:
Of the 79 injured limb amputation was indicated in 40 cases. In fifteen patients was done the stabilization of long bone fractures or knee dislocation with vascular treatment. For ten of them vascular reconstruction preceded osteosynthesis, five of them fixation preceded vascular reconstruction. It was not reported injuries of vascular reconstruction during subsequent osteosynthesis. We did not use temporary intravascular shunt. In fifteen patient from the whole set was performed fasciotomy for compartment syndrome.CONCLUSION:
Early restoration of blood flow and patency of vascular reconstruction has the greatest effect of viability of the limb. The resulting functional impairment is mainly due to extent of involvement of surrounding tissues. It was not reported injury of vascular reconstruction during subsequent skeletal fixation, therefore the vascular reconstruction should precede the stabilization of the skeleton.Key words:
vascular injury, lower limb, MESS.
Autoři: Jana Pometlová 1; Leopold Pleva+ 1 3; Vladimír Ječmínek 1; Jana Chmelová 2
Působiště autorů: Traumacentrum FN Ostrava-Poruba, 2RTG pracoviště FN Ostrava-Poruba, 3Lékařská fakulta OU
Vyšlo v časopise: Úraz chir. 20., 2012, č.2
Souhrn
Úvod:
Zlomeniny dolních končetin s poraněním tepen patří mezi těžká, komplexní poranění. Vyžadují rychlou diagnostiku a terapii k zástavě krvácení a ke zmírnění ireverzibilní ischémie měkkých tkání, které může být příčinou následné amputace. Přes zlepšující se možnosti chirurgického a endovaskulárního ošetření mají tato poranění i nadále vysokou morbiditu. Nadále zůstávají nevyjasněné některé otázky, jako je iniciální postup ošetření současného poranění kostí, použití dočasného intravaskulárního shuntu, ošetření souběžného poranění žil a profylaktická fasciotomie.Metodika:
Shromáždili jsme retrospektivně data 73 pacientů ošetřených na Traumacentru FN Ostrava v období od 01.01.2001 do 31.12.2010 s poraněním cév na dolních končetinách. V tomto souboru bylo 59 mužů a 14 žen, průměrného věku 42,4 let (v rozmezí 786 let), 6 pacientů utrpělo poranění cév na obou dolních končetinách. Nejčastěji se jednalo o poranění tupá (u 50 pacientů). Při ošetření bylo nutno provést primární amputaci v 27 případech. Přetrvávající známky ischémie a rozsáhlá infekce měkkých tkání si vyžádaly následnou amputaci u 15 pacientů.
Resekce a náhrada postižené tepny bypassem byla provedena u 16 pacientů, prostá sutura poraněné cévy u 8 pacientů, endovaskulární ošetření u 4 pacientů.Výsledky:
Z celkového počtu 79 poraněných končetin byla indikována amputace ve 40 případech.
U patnácti pacientů byla provedena stabilizace zlomenin dlouhých kostí, nebo luxace kolenního kloubu společně s ošetřením cévy. U desíti takto ošetřených pacientů předcházelo ošetření cévy před osteosyntézou, u dalších pěti osteosyntéza předcházela ošetření cévy. Nebylo zaznamenáno poranění cévní rekonstrukce při následné osteosyntéze. Dočasný intravaskulární shunt jsme nepoužili. U patnácti pacientů z celého souboru byla provedena fasciotomie pro kompartment syndrom.Závěr:
Na vitalitu končetiny má největší vliv časné obnovení krevního zásobení a průchodnost cévní rekonstrukce. Výsledné funkční postižení je dáno hlavně rozsahem postižení okolních tkání. Nebylo zaznamenáno poranění cévní rekonstrukce následnou fixací skeletu, proto by měla cévní rekonstrukce předcházet stabilizaci skeletu.Klíčová slova:
cévní poranění, dolní končetiny, MESS.Úvod
Podle literárních pramenů poranění tepen končetin představují 70–80 % poranění tepen [1]. I když se počet těchto poranění v posledních letech zvyšuje, zůstávají nadále málo četná. Poranění tepen končetin je stále spojeno s vysokým počtem ztrát končetin a funkčních deficitů. Před rokem 1960 pacienti s poraněním cév podstupovali téměř vždy amputaci. V posledních letech je u těchto poranění popisována stále častěji záchrana končetiny [6]. Rozsah a závažnost poranění cév končetin se pohybuje v širokém rozmezí od izolovaného poranění cévy při bodném poranění po rozsáhlá poranění skeletu a měkkých tkání končetin. Zlomeniny dolních končetin s poraněním tepen patří mezi těžká, komplexní poranění. Vyžadují rychlou diagnostiku a terapii k zástavě krvácení a ke zmírnění ireverzibilní ischémie měkkých tkání, která může být příčinou následné amputace. Přes zlepšující se možnosti chirurgického a endovaskulárního ošetření mají tato poranění i nadále vysokou morbiditu. Není zatím jasný operační postup u poranění skeletu, cév a měkkých tkání. Někteří autoři doporučují prvně ošetřit cévu ke zkrácení doby ischemie, jiní nejprve provést osteosyntézu jako ochranu cévní rekonstrukce před střižnými a tažnými silami v průběhu repozice. Další modifikují svůj postup podle doby od úrazu, nebo doporučují užití intravaskulárního shuntu [6].
Metodika
Retrospektivně jsme shromáždili data 73 pacientů ošetřených na Traumacentru FN Ostrava v období od 1.1.2001 do 31.12.2010 s poraněním cév na dolních končetinách. Do souboru byli zahrnuti i pacienti s traumatickou amputací končetiny a s poraněním zevních pánevních cév. Retrospektivně byla vypočítána hodnota Mangled extremity severity score (MESS skóre, schéma uvedeno v tabulce 1), byl sledován výskyt časných poúrazových komplikací (infekce, ischémie, průchodnost cévní rekonstrukce), rozvoj kompartment syndromu, délka hospitalizace.
Při hodnotě MESS skóre rovné a vyšší 7 je doporučována primární amputace, při hodnotě pod 7 záchovná operace.
Diagnóza poranění cév byla stanovena v některých případech již podle anamnézy mechanizmu úrazu a fyzikálním vyšetřením. Nejčastěji na základě přítomného aktivního tepenného krvácení z rány, obnažené trombotizované tepny, nebo cirkulárního přerušení měkkých tkání. V ostatních případech bylo poranění cév verifikováno zobrazovacími metodami. Tato diagnostika poranění cév byla indikována pro podezření na poranění tepen a při předpokladu endovaskulárního ošetření.
Po stanovení diagnózy cévního poranění bylo indikováno urgentní chirurgické nebo endovaskulární ošetření. Fasciotomii jsme prováděli při rozvoji klinických známek kompartment syndromu (15 pacientů). U osmi pacientů byly známky kompartment syndromu vyjádřeny již během primárního ošetření cévy a fasciotomie byla provedena v jedné době. Rány po fasciotomiích byly pravidelně převazovány a po odeznění otoku ošetřeny sekundární suturou nebo překryty dermoepidermálními štěpy.
Výsledky
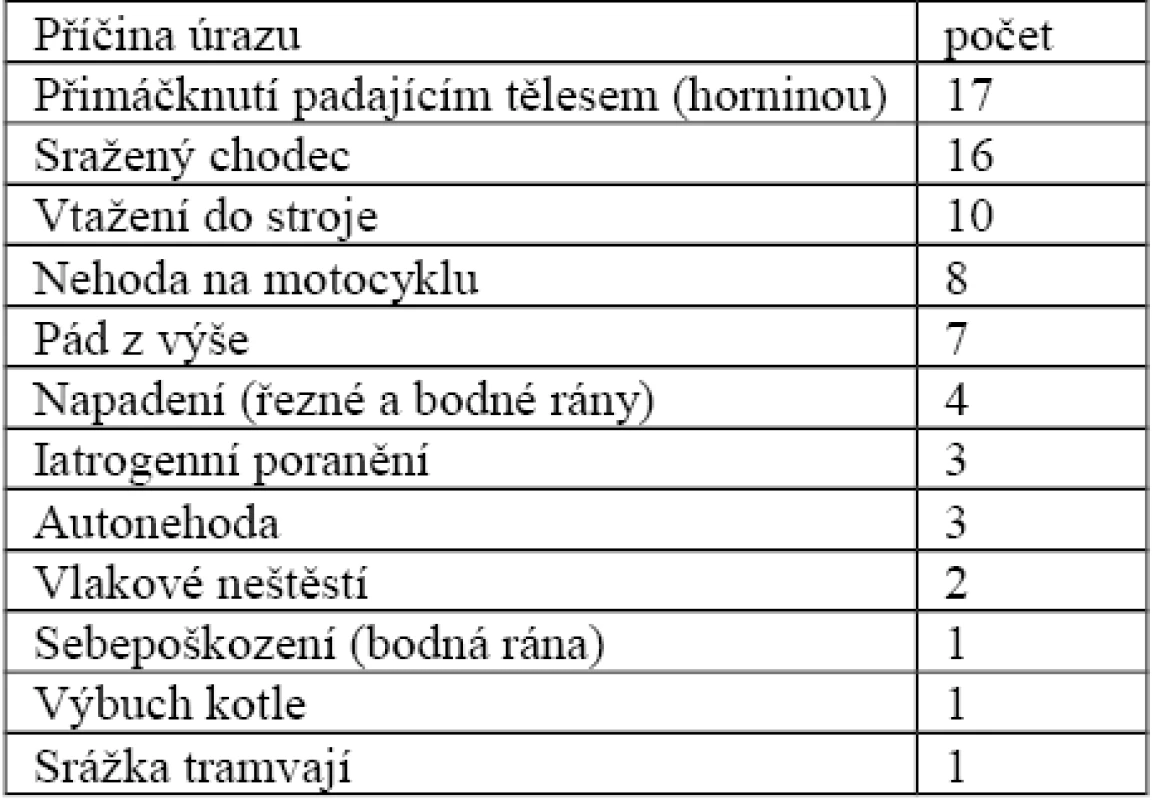
V období od 1. 1. 2001 do 31. 12. 2010 jsme ošetřili 73 pacienty s poraněním cév na dolních končetinách, 59 bylo mužů a 14 žen. Průměrný věk pacientů v souboru byl 42,4 let (v rozmezí 7–86 let). Šest pacientů mělo poraněné obě dolní končetiny. Příčiny úrazů jsou uvedeny v tabulce 2, nejčastějším mechanizmem poranění cévy bylo tupé trauma cévy (50).
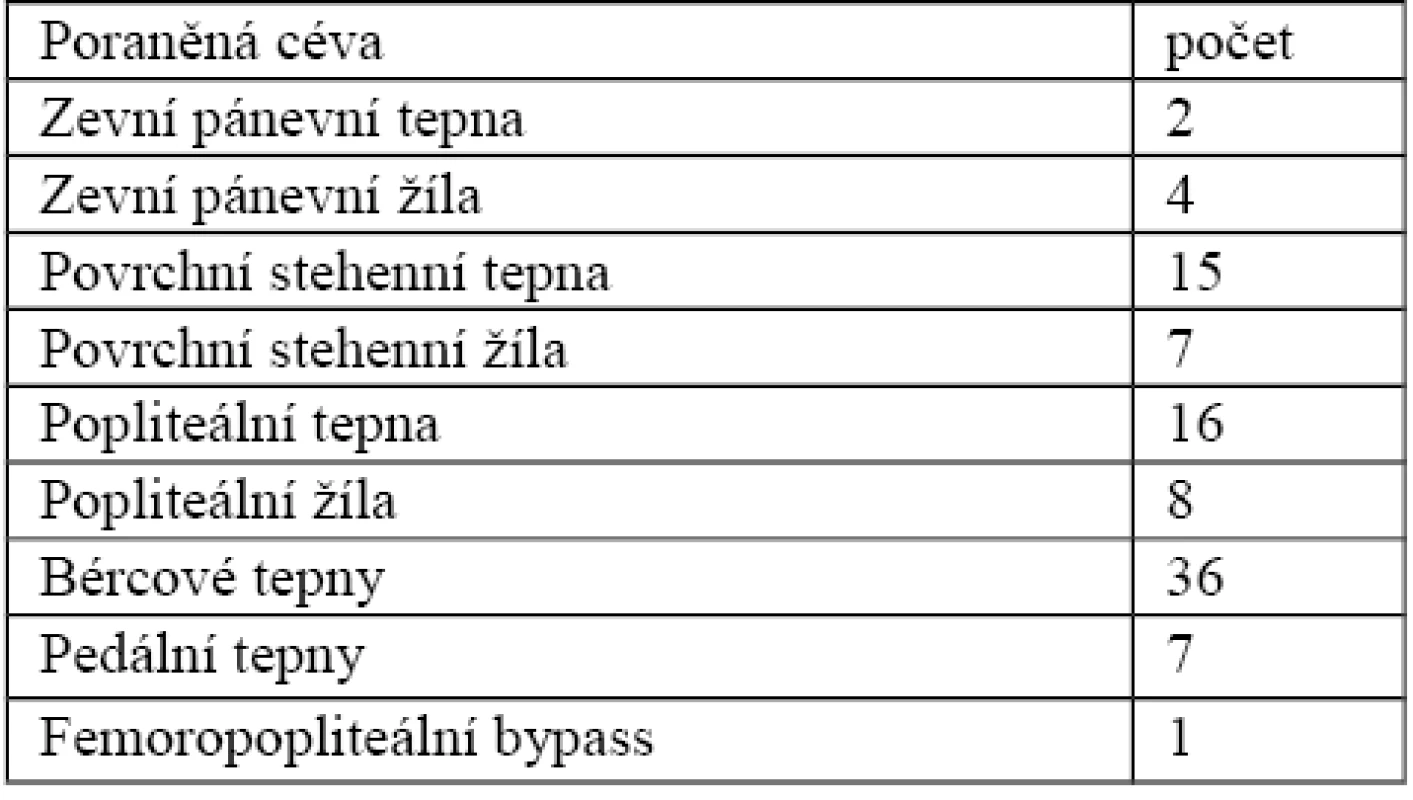
U většiny pacientů byla diagnóza poranění cév stanovena na základě klinického vyšetření (53 pacientů), u pěti pacientů byl rozsah a přesná lokalizace poranění cévy verifikován peroperační angiografií. CT angiografii jsme při diagnostice cévního poranění využili u 14 pacientů, selektivní angiografii u 11 pacientů, obě tyto zobrazovací metody u 4 pacientů. V tabulce 3 jsou uvedeny poraněné cévy. Nejčastějším přidruženým poraněním skeletu byly zlomeniny kostí bérce. Průměrná doba od úrazu do ošetření poraněné cévy byla 4,2 hodiny, průměrné MESS skóre bylo 7,11. Nejčastějším druhem ošetření poraněné cévy byla ligatura 44x (z toho 27 při amputaci končetiny), resekce a náhrada bypassem 17x, sutura poraněné cévy 8x, embolektomie 5x, embolizace 1x, stent 3x, perkutánní transluminální angioplastika (PTA) 1x. (tab. 4) Primární amputace byla indikována u 27 pacientů. Fasciotomie pro klinicky manifestní kompartment syndrom v 15 případech. Ke stabilizaci přidruženého poranění skeletu byla nejčastěji použita zevní fixace v 24 případech, vnitřní fixace ve 5 případech, u jedenácti pacientů bylo postupováno konzervativně přiložením ortézy. Při současném ošetření poranění skeletu a rekonstrukci cévy předcházelo ošetření cévy fixaci skeletu 10x. Osteosyntéza předcházela ošetření cévy v 5 případech. Nezaznamenali jsme poranění cévní rekonstrukce při následné fixaci skeletu.
Tab. 4. Výkony při ošetření cévy 
Z celého souboru zemřelo 7 pacientů, 6 mužů a 1 žena. Průměrný věk zemřelých byl 50,3 let, nejmladšímu bylo 29 let, nejstaršímu 86 let, průměrná délka hospitalizace byla 3,5 dne. Nejčastěji se jednalo o sraženého chodce – 3 pacienti. Z mechanizmu poranění cévy dominovala dilacerace cévy. Nejčastěji byly poraněny cévy v oblasti stehna a v oblasti třísla. U čtyř pacientů byla provedena urgentní amputace poraněné končetiny, u dvou pacientů pak amputace obou postižených dolních končetin pro traumatickou semiamputaci. Všech sedm zemřelých pacientů bylo přijato v kritickém stavu. U tří pacientů byl příčinou úmrtí ireverzibilní šok následkem krvácení z poraněné cévy končetin. U dalších pacientů byla příčinou úmrtí přidružená závažná poranění. Nejčastějším typem ošetření cévy byla ligatura k rychlé kontrole život ohrožujícího krvácení
Čtyřicet pacientů z celého souboru podstoupilo amputaci končetiny, tři z nich amputaci obou dolních končetin, dva reamputaci ve vyšší etáži pro pokračující ischemické změny. Pět zraněných, u kterých byla provedena amputace, zemřelo. U dvaceti sedmi pacientů byla indikována amputace jako primární ošetření, u tří pacientů amputace obou dolních končetin. Ve třinácti případech byly důvodem amputace zánětlivé komplikace a ischemie periferních tkání. Typy amputací jsou shrnuty v tabulce 5. U všech amputovaných se jednalo o sdružená poranění končetin. Nejčastějším mechanizmem úrazu byla poranění tupá – lacerace cévy (38x). Častěji bylo nutné amputovat pravou dolní končetinu (25x) proti levé (18x). Většina pacientů byla po vstupním fyzikálním a RTG vyšetření převezena na operační sál. U osmi pacientů byla amputace indikována pro rozsáhlé poranění tepen na základě předoperační angiografie. Při ošetření poranění cév před amputací v druhé době byla 4x provedena resekce postiženého úseku s náhradou, embolektomie 4x, ligatura 2x, sutura cévy 1x, amputace v bérci 1x, amputace transmetatarzální 1x. V souboru pacientů s primární amputací byla hodnota MESS skóre 8,1. U pacientů amputovaných v druhé době 7,0 a u pacientů se zachovanou končetinou 6,0. Průměrná hodnota MESS skóre celého souboru byla 7,11. V souboru pacientů s amputací se absolutní hodnoty MESS skóre pohybovaly v rozmezí 4–10 s mediánem 7. V souboru pacientů se zachovanou končetinou se absolutní hodnoty MESS skóre pohybovaly v rozmezí 2–10 s mediánem 5,5. Tyto rozdíly byly statisticky významné (KruskalWallis test p=0,002).
Z pěti pacientů, kteří podstoupili primární osteosyntézu a následnou cévní rekonstrukci, byla pro gangrénu dolní končetiny indikována amputace ve dvou případech (40 %). Z desíti pacientů, u kterých předcházela cévní rekonstrukce osteosyntéze, byla pro následné komplikace indikována amputace ve 4 případech (40 %). Nenalezli jsme statisticky významný rozdíl v poměru úspěšnosti a neúspěšnosti cévní rekonstrukce v těchto dvou skupinách (Přesný Fisherův test p=1,000).
Tab. 5. Výška amputace 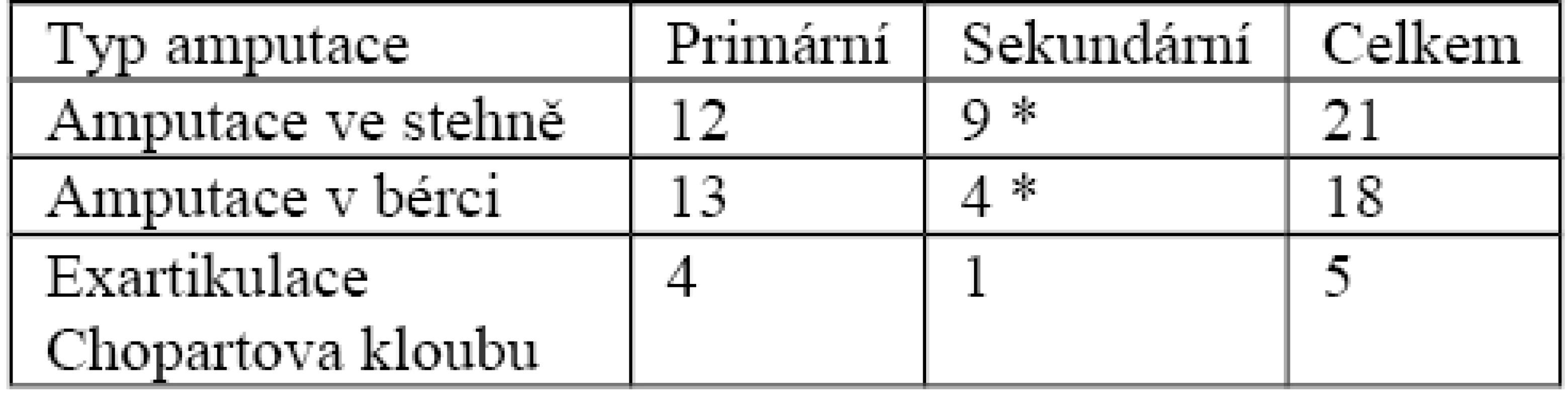
*zahrnuje i reamputaci ve vyšší etáži Diskuze
Ačkoliv Malan a Tattoni v roce 1963 zavedli koncept 6hodinového pravidla pro revaskularizaci při teplé ischémii, další výzkumy na psích modelech poukázaly na vyšší citlivost svalů na ischémii. Distribuce krve v končetinách může být zkreslena přítomností kapilárního plnění kůže i při nepřítomnosti tepenného zásobení. Je přítomen tok, který zásobí kůži, zatímco nervy a svaly mohou trpět nereverzibilní ischemií [7]. Přerušení krevního proudu vede i k druhotné trombóze zejména periferním směrem. Rozsah této trombózy se po delší době stává limitujícím činitelem úspěšné rekonstrukce. Dosáhneme tedy tím lepších výsledků, čím dříve je cévní poranění definitivně ošetřeno. Jednoznačně o tom hovoří velké válečné statistiky [5].
Není zatím jasný operační postup u poranění skeletu, cév a měkkých tkání. Někteří autoři doporučují prvně ošetřit cévu ke zkrácení doby ischemie [3], jiní nejprve provést osteosyntézu jako ochranu cévní rekonstrukce před střižnými a tažnými silami v průběhu repozice [9, 15]. Další modifikují svůj postup podle doby od úrazu, nebo doporučují užití shuntu [6]. Nejčastěji se poukazuje na to, že rozsah ischemického postižení tkání závisí na délce ischemie a přítomnosti kolaterálního oběhu, nelze tudíž dávat absolutní limity ischemie [18]. Sekvence ošetření závisí i na dalších zraněních v případě sdružených poranění a polytraumat [17], a je zapotřebí, aby traumatolog posoudil realisticky dobu, která je potřebná k osteosyntéze, aby neprodlužoval dobu ischemie [6]. Výsledky metaanalýzy neprokázaly významný rozdíl mezi těmito dvěma skupinami v počtu následných amputací [6].
Většina autorů se shoduje, že u těchto zranění převažují výhody zevní fixace nad jejími nevýhodami (rychlá aplikace, stabilizace zlomeniny, ochrana měkkých tkání od okamžiku jeho naložení). Také při jeho aplikaci není nutná rozsáhlá disekce měkkých tkání a nezhoršuje se rozsah zranění sekundárním inzultem [3, 24].
Je všeobecný konsenzus, že u stabilních zlomenin s vaskulárním poraněním má být nejprve ošetřena céva a následně osteosyntéza. U nestabilních zlomenin má být nejprve provedena osteosyntéza ke stabilizaci tkání jako ochrana následné cévní rekonstrukce [22]. Z metaanalýzy vyplývá předpoklad, že užití dočasného intravaskulárního shuntu zkracuje dobu ischémie tkáně bez ohledu na další sekvenci ošetření zlomeniny a cévy. Nejčastěji je intravaskulární shunt používán u pacientů, kteří mají poranění cévy, které nemůže být okamžitě ošetřeno, tedy v rámci damage control nebo u válečných zranění [8, 2, 19]. Jeho účinnost je patrná u poranění proximálních úseků tepen, distálně od arteria poplitea je většinou efektivita malá.
V našem souboru jsme intravaskulární shunt nepoužili, jednak z důvodů včasného ošetření úrazů (průměrná doba od úrazu do definitivního ošetření byla 4,2 hodiny) a z důvodů rizika falešně negativního nálezu na periferii končetiny po aplikaci shuntu pro spasmus periferního řečiště.
Riziko amputace hlavně zvyšuje 5 faktorů; tenzní kompartment syndrom při přijetí, přítomnost neurologického deficitu při přijetí, spojení poranění tepny s etážovými zlomeninami, transekce tepny a uzávěr tepenného štěpu. Z mechanizmu úrazu se uplatňují nejméně často bodné rány, nejčastěji vysokorychlostní střely [10].
MESS je jednoduchá skórovací škála poranění končetin, založená na rozsahu poranění skeletu a měkkých tkání, rozsahu a doby ischemie končetiny, přítomnosti šoku a věku pacienta. Multivariantní analýzy poukázaly na fakt, že MESS je faktor pouze úzce související s amputací a nemůže být využit k určení nutnosti amputace v akutní fázi. Rozhodnutí k amputaci má být postaveno na klinických známkách a peroperačním nálezu ireverzibilní ischemie končetiny. Ve skupině pacientů, kteří podstoupili amputaci, byla statisticky významně vyšší hodnota MESS skóre než v souboru pacientů s úspěšnou záchovnou operací. Nelze však prokázat, že při MESS skóre 7 a vyšším, není záchovná operace možná.
Přežití zraněného závisí na rychlé diagnostice cévního poranění a zástavě krvácení. U polytraumatizovaných pacientů v těžkém šokovém stavu je amputace končetiny život zachraňujícím výkonem. Záchrana vitality končetiny je hlavně závislá na úspěšnosti cévní rekonstrukce, proto je třeba při zjištění cévního poranění rychle indikovat výkony vedoucí k obnovení krevního zásobení periferních tkání. Ačkoliv je veškeré úsilí vynakládáno na minimalizaci doby ischemie, je obtížné hodnotit důležitost tohoto faktoru. Závažnost tkáňové ischemie nezáleží jen na délce ischemie, ale také na lokalizaci poraněné cévy, průchodnosti kolaterálního řečiště a rozsahu poranění měkkých tkání, nervů a skeletu. Tyto faktory ovlivňují funkční výsledky. Tím se vysvětluje nedostatečná korelace mezi výsledky a dobou ischemie. Po obnovení průtoku krve v ischemické oblasti dochází k reaktivní hyperemii, úniku plasmy do intersticiálních prostor a následnému otoku tkání se vznikem kompartment syndromu. Proto je některými autory doporučována fasciotomie bezprostředně po cévní rekonstrukci k prevenci sekundární ztráty funkčnosti měkkých tkání při rozvinutí kompartment syndromu [5].
Závěr
Poranění končetin s cévním poraněním nepatří k častým poraněním. Z toho důvodu je stanovení jednotného postupu založeného na pravidlech evidencebased medicíny komplikováno nízkým počtem takto zraněných a heterogenitou souborů.
Nejpodstatnějším faktorem přispívajícím k záchraně končetiny je úspěšná terapeutická intervence. Měla by být provedena zkušeným týmem rychle a v dobře vybaveném zařízení.
MUDr. Jana Pometlová
jana.pometlova@fno.cz
Zdroje
1. BECHARA, C., HUYNH, T. T. et al. Management of lower extremity arterial injuries. J Cardiovasc Surg. 2009, 48, 567–579.
2. CLOUSE, W. D., RASMUSSEN, T. E. et al. In-theater management of vascular injury: 2 years of the Balad Vascular Registry. J Am Coll Surg. 2009, 204, 625–632.
3. CONNOLLY, J. F., WHITTAKER, D. et al. Femoral and tibial fractures combined with injuries to the femoral or popliteal artery. A review of the literature and analysis of fourteen cases. J Bone Joint Surg Am. 2007, 53, 56–68.
4. DROST, T. F., ROSEMURGY, A. S. et al. Outcome of treatment of combined orthopedic and arterial trauma to the lower extremity. J Trauma. 1989, 29, 1331–1334.
5. FIRT, P., HEJNAL, R., VANĚK, I. Cévní chirurgie. Praha: Nakladatelství Karolinum, 2006. str. 45-48
6. FOWLER, J., MACINTYRE, N. et al. The impor-tance of surgical sequence in the treatment of lower extremity injuries with concomitant vascular injury: A meta-analysis. Injury. 2009, 40, 72–76.
7. GLASS, G. E., PEARSE, M. F. et al. Improving lower limb salvage following fractures with vascular injury: a systematic review and new management algorithm. J Plast Reconstr Aesthet Surg. 2009, 62, 571–579.
8. GRANCHI, T., SCHMITTLING, Z. et al. Prolonged use of intraluminal arterial shunts without systemic anticoagulation. Am J Surg. 2009. 108, 493–496, discussion 496–497.
9. GUERCIO, N., ORSINI, G. Fractures of the limbs complicated by ischaemia due to lesions of the major vessels. Ital J Orthop Traumatol. 1984, 10, 163–185.
10. HAFEZ, H. M., WOOLGAR, J. et al. Lower extre-mity arterial injury: results of 550 cases and review of risk factors associated with limb loss. J Vasc Surg. 2001, 33, 1212–1219.
11. HOLLIS, J. D., DALEY, B. J. 10-year review of knee dislocations: is arteriography always necessary? J Trauma. 2005, 59, 672–675; discussion 675–676.
12. JOHANSEN, K., DAINES, M. et al. Objective criteria accurately predict amputation following lower extremity trauma. J Trauma. 1990, 30, 568–572; discussion 572–573.
13. KHALIL, I. M., LIVINGSTON, D. H. Intravascular shunts in complex lower limb trauma. J Vasc Surg. 1986, 4, 582–587.
14. KLINEBERG, E. O., CRITES, B., M. et al. The role of arteriography in assessing popliteal artery injury in knee dislocations. J Trauma. 2004, 56, 786–790.
15. KLUGER, Y., M., GONZE, D. et al.. Blunt vascular injury associated with closed mid-shaft femur frac-ture: a plea for concern. J Trauma. 1994, 36, 222–225.
16. KOOTSTRA, G., J. J. SCHIPPER, et al. Femoral shaft fracture with injury of the superficial femoral artery in civilian accidents. Surg Gynecol Obstet. 1976, 142, 399–403.
17. MCHENRY, T. P., HOLCOMB, J. B. Fractures with major vascular injuries from gunshot wounds: impli-cations of surgical sequence. J Trauma. 2002, 53, 717–721.
18. MILLER, H. H., WELCH, C. S. Quantitative studies on the time factor in arterial injuries. Ann Surg. 1949, 130. 428-38!V17(49) R-00977.
19. PECK, M. A., CLOUSE, W. D. et al. The complete management of extremity vascular injury in a local population: a wartime report from the 332nd Expeditionary Medical Group/Air Force Theater Hospital, Balad Air Base, Iraq. J Vasc Surg. 2007, 45, 1197–1204; discussion 1204–1205.
20. PRICHAYUDH, S., VERANANVATTNA, A. et al. Management of upper extremity vascular injury: outcome related to the Mangled Extremity Severity Score. World J Surg. 2009, 33, 857–863.
21. RECKLING, F. W., PELTIER, L. F. Acute knee dislocations and their complications. Clin Orthop Relat Res. 2004, 422, 135–141.
22. RETHNAM, U., R., YESUPALAN, S. et al. Impact of associated injuries in the floating knee: a retro-spective study. BMC Musculoskelet Disord. 2009, 10, 7.
23. RIOS, A., VILLA, A. et al. Results after treatment of traumatic knee dislocations: a report of 26 cases. J Trauma. 2003, 55, 489–494.
24. ROSENTAL, J. J., GASPAR, M. R. et al. Vascular injuries associated with fractures of the femur. Arch Surg. 1975, 110, 494–499.
25. STANNARD, J. P., SHEILS, T. M. et al. Vascular injuries in knee dislocations: the role of physical examination in determining the need for arterio-graphy. J Bone Joint Surg Am. 2004, 86-A, 910–915.
26. STARR, A. J., HUNT, J. L. et al. Treatment of femur fracture with associated vascular injury. J Trauma. 1996, 40, 17–21.
27. TREIMAN, G. S., YELLIN, A. E. et al. Examination of the patient with a knee dislocation. The case for selective arteriography. Arch Surg. 1992, 127, 1056–1062; discussion 1062–1063.
28. WEAVER, F. A., ROSENTHAL, R. E. et al. Com-bined skeletal and vascular injuries of the lower extremities. Am Surg. 1984, 50, 189–197.
Štítky
Chirurgia všeobecná Traumatológia Urgentná medicína
Článek Přečetli jsme za vásČlánek Recenze knihy Loketní kloub
Článok vyšiel v časopiseÚrazová chirurgie
Najčítanejšie tento týždeň
2012 Číslo 2- Když se ve střevech děje něco nepatřičného...
- Fixní kombinace tramadol/paracetamol je doporučenou volbou v léčbě chronické bolesti v ordinaci praktického lékaře
- Kombinace kodein/paracetamol prokázala stejný analgetický účinek jako hydrokodon/paracetamol
- Nová metoda kombinované analgetické léčby vychází z multimechanistické povahy bolesti
- Léčba chronické bolesti u starších pacientů vychází z farmakologických i nefarmakologických přístupů
-
Všetky články tohto čísla
- Současný postup u poranění jater
- Traumata hrudníku v podmínkách okresní nemocnice
- Ošetření poranění hrudníku na traumatologickém oddělení
- 60. let samostatné traumatologie v Ústí nad Labem
- Přečetli jsme za vás
- Recenze knihy Loketní kloub
- Sdělení předsedy ČSÚCH ČLS JEP
- Sborník přednášek – 2. Mezioborové sympozium v Rožnově pod Radhoštěm
- Poranění cév dolních končetin
- Úrazová chirurgie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Současný postup u poranění jater
- Poranění cév dolních končetin
- Traumata hrudníku v podmínkách okresní nemocnice
- 60. let samostatné traumatologie v Ústí nad Labem
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy




![Hodnocení MES [1]](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/46dcbb11b3c0b8c27507b299edd90f65.png)