-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
- Kariéra
Retrospektivní unicentrická studie mikrovlnné ablace v terapii cT1 renálních karcinomů
Retrospective single centre study of microwave ablation in the treatment of cT1 renal cell carcinomas
Major statement: Microwave ablation is a miniinvasive method of cT1 renal cell carcinomas treatment. The aim of the study is to present the oncological results and the occurrence of postoperative complications of this method at our institution.
Aim: Microwave ablation is an alternative to partial nephrectomy in the treatment of cT1 renal carcinomas. This retrospective study aims to evaluate the oncological results and postoperative complications of this method. Patient population: The retrospective, single institution study included 63 patients who underwent a total of 78 microwave ablations at our institution, between 2012 and 2023. Results: The study demonstrated a close relationship between oncological results and tumor size. In patients with tumors < 3 cm, 86% of patients remained recurrence-free during the follow-up, while in the group with tumors over 3 cm in the largest dimension, 68% of patients did not have a recurrence. Postoperative complications occurred in 18% of patients in general and 6% were serious (Clavien-Dindo score ≥ 3). Conclusion: Microwave ablation in the treatment of localized renal tumors (cT1) represents a modern and safe miniinvasive technique. The therapeutic outcome is closely dependent on the tumor size. For tumors up to 3 cm, the method achieves comparable oncological results with a similar frequency of postoperative complications as partial nephrectomy.
Keywords:
microwave ablation – renal carcinoma – tumor size – postoperative complications – miniinvasive methods
Autori: Jan Hnátek 1,2; Jakub Horňák 1,3; Martin Mašek 4; Jan Hrbáček 1,2
Pôsobisko autorov: Urologické oddělení, FN Bulovka, Praha 1; 3. LF UK, Praha 2; 1. LF UK, Praha 3; Radiodiagnostické oddělení, FN Bulovka, Praha 4
Vyšlo v časopise: Ces Urol 2026; 30(1): 19-23
Kategória: Původní práce
doi: https://doi.org/10.48095/cccu2026002Súhrn
Hlavní stanovisko práce: Mikrovlnná ablace představuje miniinvazivní metodu léčby cT1 renálních karcinomů. Cílem práce je prezentace onkologických výsledků a výskytu pooperačních komplikací této metody na našem pracovišti.
Cíl: Mikrovlnná ablace představuje v léčbě cT1 renálních karcinomů alternativu k resekčním výkonům. Cílem naší studie bylo retrospektivně zhodnotit onkologické výsledky a pooperační komplikace této metody. Soubor pacientů: Retrospektivní unicentrická studie obsahuje 63 pacientů, kteří podstoupili celkem 78 mikrovlnných ablací na našem pracovišti mezi lety 2012 a 2023. Výsledky: Studie prokázala výraznou vazbu onkologických výsledků na velikost tumoru. U pacientů s tumorem < 3 cm zůstalo po dobu sledování bez recidivy 86 % pacientů, v případě tumorů > 3 cm nemělo recidivu 68 % pacientů. Pooperační komplikace se vyskytly u 18 % pacientů, přičemž u 6 % pacientů se jednalo o komplikace závažné (stupeň ≥ 3 dle Clavien-Dinda). Závěr: Mikrovlnná ablace v léčbě lokalizovaných nádorů ledvin (cT1) představuje moderní a bezpečnou miniinvazivní techniku. Terapeutický výsledek je výrazně závislý na velikosti tumoru. U tumorů do 3 cm dosahuje metoda srovnatelných onkologických výsledků s podobnou frekvencí výskytu pooperačních komplikací jako resekční výkony.
Klíčová slova:
mikrovlnná ablace – renální karcinom – velikost tumoru – pooperační komplikace – mikroinvazivní metody
Úvod
Renální karcinom (RCC – renal cell carcinoma) je v České republice časté onkologické onemocnění dosahující incidence 3 100 případů za rok. Onemocnění je diagnostikováno nejčastěji mezi 65. a 74. rokem věku, přičemž u mužů je 1,7× častější. Ročně na RCC umírá přibližně 650 mužů a 390 žen [1]. Diagnostika RCC se zakládá především na zobrazovacích metodách (sonografie, CT vyšetření, výjimečně magnetická rezonance). Vzhledem k často asymptomatickému průběhu onemocnění v počátečních stadiích se často jedná o incidentalomy. V případě lokalizovaných tumorů ve stadiu cT1, tedy tumorů do 7 cm v největším rozměru, které jsou předmětem naší studie, je upřednostňovanou metodou léčby resekční výkon [2]. Optimální volbou je resekce ložiska, popřípadě nefrektomie u případů, u kterých uložení tumorózního ložiska resekci neumožňuje. Nicméně u polymorbidních pacientů, pro něž by byla celková anestezie vysoce riziková, či u pacientů se sníženou funkcí ledvin, u nichž by radikální výkon mohl vést k významné renální insuficienci, existují alternativy v podobě aktivního sledování, pozorného vyčkávání či miniinvazivních ablačních metod. Tyto varianty mohou zvolit i pacienti, kteří si velký chirurgický zákrok nepřejí [3–5]. Ablační metody lze na základě mechanizmu destrukce nádorové tkáně rozdělit na radiofrekvenční ablaci (RFA), kryoablaci a mikrovlnnou ablaci (MWA – microwave ablation).
Cílem studie je prezentace dlouhodobých výsledků MWA v terapii lokalizovaných tumorů ledvin (cT1) se zaměřením na dlouhodobé onkologické výsledky a četnost pooperačních komplikací.
Soubor pacientů a metody
Objektem studie je soubor pacientů, kteří mezi lety 2012 a 2023 podstoupili ve FN Bulovka perkutánní MWA pod CT kontrolou pro základní diagnózu RCC. Data byla sebrána retrospektivně.
Soubor tvoří 63 pacientů, u nichž bylo provedeno 78 MWA zákroků. Kromě primárních ablací RCC jsou zahrnuty i re-ablace, ať už pro nekompletnost v první době, či pozdní recidivu, a MWA zákroky v rámci terapie recidiv po předchozích resekčních výkonech (tab. 1).
Tab. 1. Charakter provedených MWA a počty zákroků. Tab. 1. Features of MWAs performed and the number of procedures. 
Výkon byl prováděn mikrovlnným systémem Solero Microwave Tissue Ablation System (AngioDynamics, Inc., USA). Během ablačních výkonů byla používána frekvence 2,45 GHz a výkon v rozsahu 100–140 W. Jako aplikátor byla používána nerezová ocelová jehla s keramickým hrotem o průměru 15 G a délce 14, 19 nebo 29 cm. Jedna ablační sekvence po zavedení jehly do tumoru trvá 4–6 min podle velikosti nádoru, v průběhu jednoho výkonu jsou standardně prováděny 1–2 ablační sekvence. Maximální velikost ablační zóny udávaná výrobcem je 54 × 39 mm na jednu sekvenci. Po skončení ablace tumoru se během vytahování jehly provádí ablace-koagulace punkčního kanálu (track ablace). Výkon je prováděn v analgosedaci za přítomnosti anesteziologa, pacienti snášejí výkon dobře. Celková doba výkonu vč. polohování pacienta a přípravy CT pracoviště je 60–90 min (obr. 1).
Obr. 1. Perioperační CT snímek během MWA. Fig. 1. Perioperative CT scan during microwave ablation. 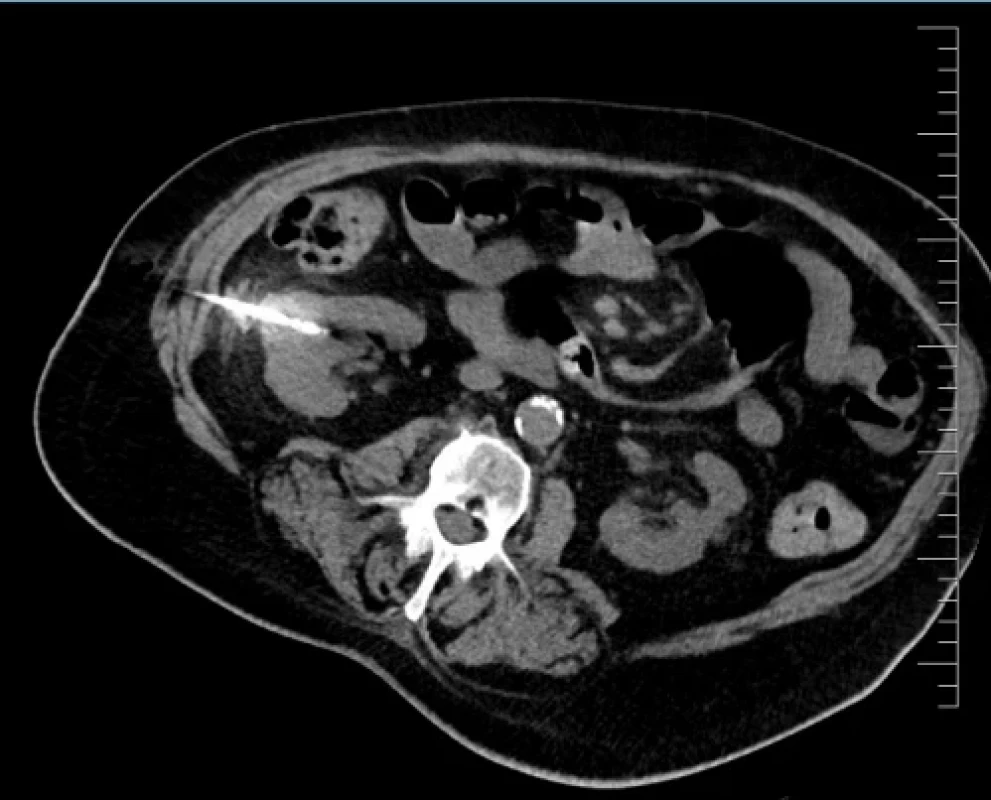
Primárním předmětem sledování byly výsledky onkologické léčby, které byly vyhodnocovány pouze u MWA provedených jako primární léčba lokalizovaných RCC cT1 (n = 62), šest pacientů bylo vyřazeno z důvodu absence dalšího sledování. Úspěšnost léčby byla tedy vyhodnocena u 56 pacientů. Pacienti byli po provedené MWA pravidelně sledováni pomocí CT vyšetření (kontrastní CT vyšetření hrudníku, břicha a malé pánve), první CT po výkonu bylo provedeno v rozmezí 3–6 měsíců. Dále byli pacienti sledováni s ročním intervalem, přičemž část pacientů byla sledována cestou spádových urologických ambulancí, v nichž byla četnost i celková doba sledování variabilní. Pro rozlišení časných recidiv a nekompletní MWA bylo za recidivu považováno jakékoliv nově zjištěné viabilní ložisko na kontrolním CT vyšetření následujícím po prvním kontrolním CT vyšetření provedeném těsně po MWA (3–6 měsíců po výkonu). Všechna lokálně umístěná viabilní ložiska zjištěná na prvním CT vyšetření 3–6 měsíců po zákroku naopak považujeme za nekompletní MWA. Případy, u kterých bylo MWA nutné 1× nebo 2× opakovat pro nekompletnost, byly pro potřeby hodnocení onkologických výsledků chápány jako jeden případ, ve výsledcích zároveň uvádíme celkový počet takto opakovaných výkonů. Doba do recidivy a doba sledování byla u těchto případů stanovena od poslední provedené MWA.
Sekundárním cílem studie bylo zhodnocení frekvence pooperačních komplikací u všech provedených MWA, vč. popisu jejich závažnosti.
Data byla statisticky zpracována pomocí chí-kvadrát testu a Kaplan-Meierovy analýzy přežití. Ke zpracování bylo užito rozhraní Python 3.10 s využitím knihoven pandas, matplotlib a scipy.stats. Hladina statistické významnosti byla α < 0,05.
Výsledky
Klinická data
Z celkového počtu 63 pacientů bylo 41 (65 %) pacientů mužského pohlaví, zbylých 22 (35 %) pacientů byly ženy. Medián věku pacientů v době provedení zákroku byl 76 let
(IQR 71–79). Průměrná velikost nádorového ložiska byla 30,4 mm (± směrodatná odchylka 10,7 mm). Průměrná hodnota D.A.P. (diameter-axial-polar nephrometry) je rovna 6. Z 56 pacientů, u nichž jsou vyhodnocovány onkologické výsledky, byla histologie odebrána u 32 pacientů, z toho ve 29 případech v rámci samostatného zákroku před MWA a ve 3 případech k odběru došlo v jedné době s MWA. Z 32 bioptovaných lézí se ve 29 (91 %) případech jednalo o světlobuněčný RCC, v jednom (3 %) případě se jednalo o papilární RCC, v jednom (3 %) případě se jednalo o angiomyolipom a jedna biopsie vyšla neprůkazně. U 24 pacientů bioptická verifikace provedena nebyla. Průměrná délka hospitalizace i medián délky hospitalizace jsou 2 dny.Onkologické výsledky
Výsledky léčby z onkologického hlediska byly hodnoceny u 56 pacientů. U 45 (80 %) pacientů byla ablace kompletní, bez přítomnosti reziduálních viabilních nádorových struktur na prvním kontrolním CT. U 11 (20 %) pacientů byla ablace nekompletní, přičemž k odstranění nádoru bylo u deseti pacientů nutné ablaci jednou opakovat, u jednoho pacienta byly nutné celkem tři ablační výkony. Během sledování, jehož délka dosahuje mediánu 24 měsíců (IQR 9–40), byla detekována recidiva u celkem 13 (23 %) pacientů, z toho v 5 (9 %) případech ve formě vzdálené metastázy. Pokud soubor pacientů rozdělíme do dvou skupin podle maximálního rozměru tumoru, přičemž jako hranici použijeme hodnotu 30 mm, což odpovídá hranici udávané guidelines Evropské urologické asociace, pod níž lze pomocí RFA dosáhnout optimálních výsledků (u MWA vzhledem k malému počtu doposud provedených studií hranice definována není [2]), je patrné, že u pacientů s nádory < 30 mm se recidivy vyskytly ve 14 % případů, zatímco u pacientů s většími nádory postihly recidivy přibližně třetinu (32 %) pacientů. Výsledky jsou shrnuty v tab. 2 a na grafu 1. Na Kaplan-Meierově křivce je patrný rozdíl v 5letém přežití bez recidivy u pacientů s tumory menšími/většími než 30 mm. Trend však nesplňuje kritérium statistické významnosti (p = 0,143).
Tab. 2. Výskyt recidiv a nutnost re-ablací. Tab. 2. Incidence of recurrences and need for re-ablation. 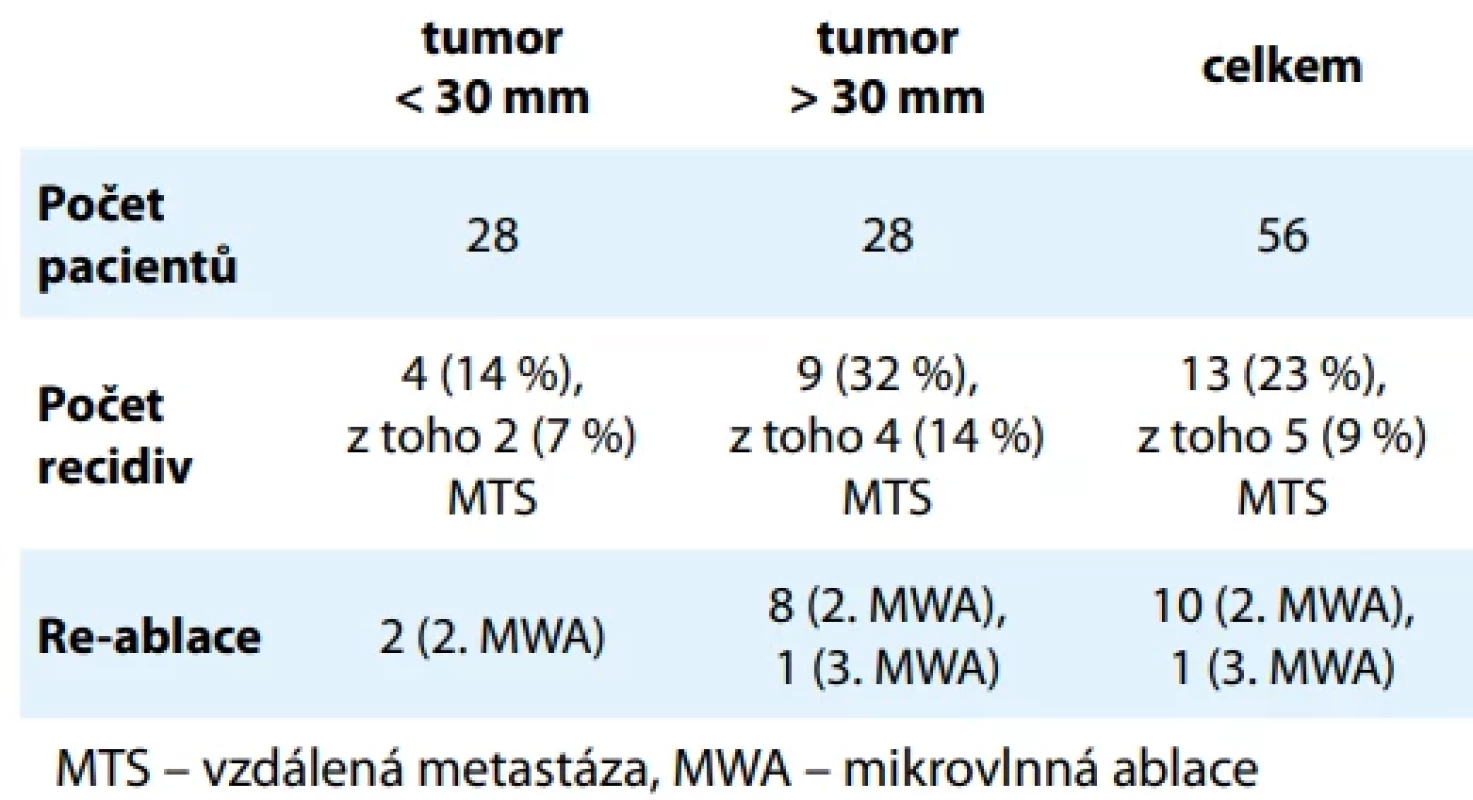
Graf 1. Kaplan-Meierova křivka přežití bez recidivy. Graph 1. Kaplan-Meier estimation of recurrence-free survival. 
Pooperační komplikace
Z celkového počtu 78 MWA došlo k pooperačním komplikacím u celkem 14 (18 %) zákroků. V pěti (6 %) případech se jednalo o komplikace závažné, odpovídající stupni ≥ 3 dle Clavien-Dinda [6]. Z toho v jednom případě došlo k úmrtí 5 dní po výkonu bez jednoznačné spojitosti s MWA, vzhledem k těsné časové vazbě je však tento případ do komplikací započítán. Podrobný výčet a rozdělení komplikací dle závažnosti shrnuje tab. 3.
Tab. 3. Pooperační komplikace a jejich četnost. Tab. 3. Postoperative complications and their frequency 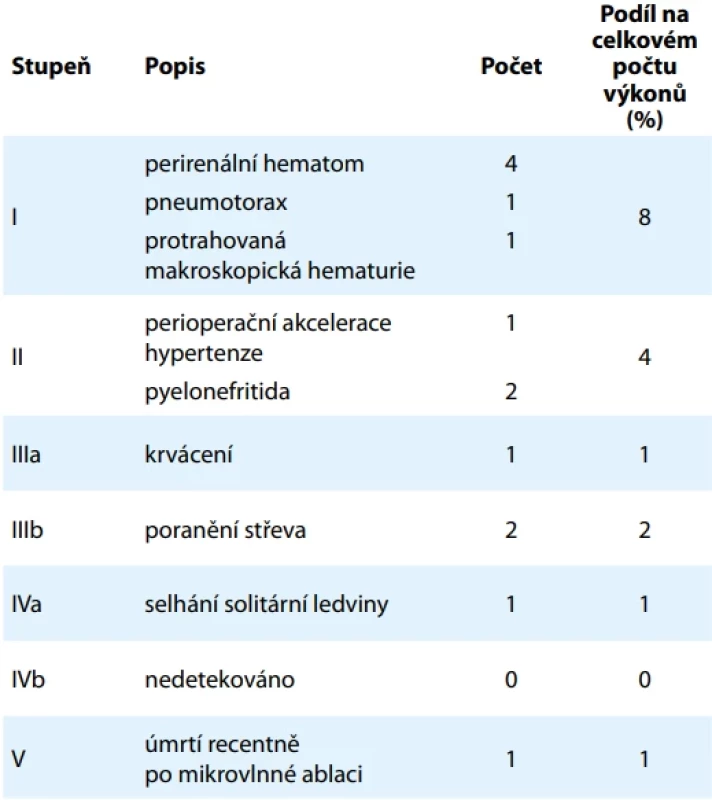
Diskuze
Onkologické výsledky MWA v terapii RCC stadia cT1 N0 M0 jsou dle naší studie závislé na velikosti tumoru. Ve skupině pacientů, jejichž tumory měly < 30 mm, bylo během sledování 86 % pacientů bez recidivy, zatímco v případě tumorů o maximálním rozměru 30–70 mm nemělo recidivu 68 % pacientů. Dle našich dat MWA v léčbě RCC stadia cT1 dosahuje podobných onkologických výsledků, jaké jsou dle literatury obecně uváděny u resekčních výkonů, u tumorů do 30 mm. U větších tumorů narůstá jak nutnost re-ablací, tak výskyt recidiv a riziko vzniku vzdálených metastáz. Ačkoliv trend pozorovaný v naší studii nedosáhl statistické významnosti (p = 0,143), což lze přičíst relativně malému počtu pacientů a kratší době sledování, potvrzují podobný vývoj i jiné rozsáhlejší studie, u nichž byl rozdíl již statisticky signifikantní.
Příkladem je studie publikovaná v roce 2020 porovnávající MWA a parciální nefrektomie stran onkologických výsledků a perioperačních komplikací. Studie čítá 185 provedených MWA pro RCC T1a N0 M0, po dobu sledování s mediánem 40 měsíců zůstává 83 % pacientů bez recidivy, recidiva ve formě vzdálené metastázy se pak vyskytla ve 4,3 % případů. V rámci porovnání s parciálními nefrektomiemi není pozorován statisticky významný rozdíl v lokální progresi onemocnění ani ve výskytu vzdálených metastáz [7].
Rozsáhlá metaanalýza obsahující 27 jednotlivých studií, zahrnující krom MWA i RFA a kryoablace, dále potvrzuje, že u klinického stadia T1a jsou onkologické výsledky ablačních metod přibližně srovnatelné s výsledky parciálních nefrektomií, oproti tomu u stadia cT1b je parciální nefrektomie výrazně superiorní [8].
Ve většině případů je MWA bezpečná metoda vhodná i pro polymorbidní fragilní pacienty. Komplikace obecně se vyskytly v 18 % případů, závažné komplikace (stupně ≥ 3 dle Clavien-Dinda) se vyskytly u 6 % provedených zákroků. Podobná frekvence komplikací je shodná s literárními daty ze studií s většími soubory pacientů, uvedenými dále. V rámci retrospektivní studie publikované v roce 2023 zahrnující MWA i RFA byly u 101 provedených MWA pozorovány perioperační komplikace u čtrnácti (14 %) případů, pouze v jednom (1 %) případě se jednalo o komplikace závažné (stupně ≥ 3 dle Clavien-Dinda) [9]. Při porovnání s resekčními výkony je četnost všech typů komplikací vyšší u resekcí, četnost vážných komplikací je u obou metod srovnatelná [10–12].
Při posuzování indikace MWA či resekčního zákroku je třeba vzít v úvahu především celkový stav pacienta, jeho možnosti podstoupit celkovou anestezii, předpokládanou dobu dožití, velikost tumoru, renální funkce a v neposlední řadě přání pacienta, který by měl být obeznámen s výhodami a nevýhodami obou zmiňovaných metod.
Mezi limitující faktory studie patří relativně krátká střední doba sledování, selekční bias způsobený tím, že pacienti podstupující MWA jsou často starší a trpí četnějšími přidruženými onemocněními než pacienti podstupující resekční výkony, což je fenomén popisovaný i u jiných studií zabývajících se MWA [12,13]. Dalším faktorem, který může ovlivnit zejména onkologické výsledky, je absence bioptické verifikace u téměř poloviny souboru, což může nadhodnotit efektivitu této metody v případě zařazení pacientů s benigními lézemi. A z hlediska hodnocení pooperačních komplikací také retrospektivní charakter studie, který ztěžuje detailní popis všech komplikací.
Závěr
V léčbě lokalizovaných nádorů ledvin (cT1 N0 M0) představuje MWA alternativu k resekčním operačním výkonům. Terapeutický výsledek je výrazně závislý na velikosti tumoru. U tumorů do 3 cm metoda dosahuje srovnatelných onkologických výsledků s podobnou frekvencí výskytu pooperačních komplikací jako resekční výkony.
Střet zájmů: Autoři prohlašují, že nemají žádný konflikt zájmů.
Prohlášení o podpoře: Spolufinancováno z projektu OP JAK Mluvíme s mikroby – porozumění mikrobiálním interakcím v konceptu One Health, registrační číslo CZ.02.01.01/00/22_008/0004597.
Zdroje
1. Ústav zdravotnických informací a statistiky ČR. Národní zdravotnický informační systém (NZIS), národní onkologický registr (NOR). [online].
Dostupné z: https://www.uzis.cz.2. EAU Guidelines. Edn. presented at the EAU Congress, Madrid 2025. [online]. Available from: https://uroweb.org/guidelines/urological-infections/chapter/introduction.
3. Lane BR, Abouassaly R, Gao T et al. Active treatment of localized renal tumors may not impact overall survival in patients aged 75 years or older.
Cancer 2010; 116(13): 3119–3126. doi: 10.1002/cncr.25184.4. Sun M, Becker A, Tian Z et al. Management of localized kidney cancer: calculating cancer-specific mortality and competing risks of death for surgery and nonsurgical management. Eur Urol 2014; 65(1): 235–241. doi: 10.1016/j.eururo.2013.03.034.
5. Korčáková E, Mírka H, Štajdlová K et al. Mikrovlnná ablace a její role v léčbě malých renálních nádorů. Ces Urol 2023; 27(4): 213–221. doi: 10.48095/cccu2023027.
6. Clavien PA, Barkun J, de Oliveira ML et al. The clavien-dindo classification of surgical complications: five-year experience. Ann Surg 2009; 250(2):
187–196. doi: 10.1097/SLA.0b013e3181b13ca2.7. Yu J, Zhang X, Liu H et al. Percutaneous microwave ablation versus laparoscopic partial nephrectomy for ct1a renal cell carcinoma: a propensity-matched cohort study of 1955 patients. Radiology 2020; 294(3): 698–706. doi: 10.1148/radiol.2020190919.
8. Yanagisawa T, Mori K, Kawada T et al. Differential efficacy of ablation therapy versus partial nephrectomy between clinical t1a and t1b renal tumors: a systematic review and meta-analysis. Urol Oncol 2022; 40(7): 315–330. doi: 10.1016/j.urolonc.2022.04.002.
9. Aarts BM, Gomez FM, Lopez-Yurda M et al. Safety and efficacy of RFA versus MWA for t1a renal cell carcinoma: a propensity score analysis. Eur Radiol 2023; 33(2): 1040–1049. doi: 10.1007/s00330-022-09110-w.
10. Nisen H, Järvinen P, Kilpeläinen T et al. Hand-assisted laparoscopic versus open partial nephrectomy in patients with t1 renal tumor: comparative perioperative, functional and oncological outcome. Scand J Urol 2015; 49(6): 446–452. doi: 10.3109/21681805.2015.1076030.
11. Arora S, Keeley J, Pucheril D et al. What is the hospital volume threshold to optimize inpatient complication rate after partial nephrectomy? Urol Oncol 2018; 36(7): 339.e17–339.e23. doi: 10.1016/j.urolonc.2018.04.009.
12. Chan VW, Abul A, Osman FH et al. Ablative therapies versus partial nephrectomy for small renal masses – a systematic review and meta-analysis. Int J Surg 2022; 97 : 106194. doi: 10.1016/j.ijsu.2021.106194.
13. Shapiro DD, Wells SA, Best SL et al. Comparing outcomes for patients with clinical T1b renal cell carcinoma treated with either percutaneous microwave ablation or surgery. Urology 2020; 135 : 88–94. doi: 10.1016/j.urology.2019.09.024.
Štítky
Detská urológia Nefrológia Urológia
Článok vyšiel v časopiseČeská urologie
Najčítanejšie tento týždeň
2026 Číslo 1- Aktuálne európske odporúčania pre liečbu renálnej koliky v dôsledku urolitiázy
- MUDr. Šimon Kozák: V algeziológii nič nefunguje zázračne cez noc! Je dôležité nechať si poradiť od špecialistov
- Vyšetření T2:EGR a PCA3 v moči při záchytu agresivního karcinomu prostaty
- Lék v boji proti benigní hyperplazii prostaty nyní pod novým názvem Adafin
-
Všetky články tohto čísla
- 30. ročník časopisu
- Když guidelines nestačí
- Verifikace ischemie ledviny při selektivním klampování větve renální tepny při robotické resekci tumoru ledviny pomocí ICG a NIR zobrazení – video
- Robotem asistovaná enukleace prostaty – alternativa transvezikální prostatektomie pro výrazně zvětšenou prostatu
- Roboticky asistovaná transvezikální prostatektomie – video
- Roboticky asistovaná nefroureterektomie (RA-NUE) – video
- Retrospektivní unicentrická studie mikrovlnné ablace v terapii cT1 renálních karcinomů
- Roboticky asistovaná Anderson-Hynesova pyeloplastika pro obstrukci pyeloureterální junkce u dětí
- Kombinace systémové a chirurgické léčby u pacienta s primárně inoperabilním renálním karcinomem podkovovité ledviny: význam multioborové spolupráce – aktualizované výsledky 3letého sledování
- Retrokavální ureter
- Zpráva z 2. vinohradského kazuistického dne
- Zpráva z uroonkologické sekce konference PragueONCO 2026
- Pokyny pro autory
- Česká urologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Retrospektivní unicentrická studie mikrovlnné ablace v terapii cT1 renálních karcinomů
- Verifikace ischemie ledviny při selektivním klampování větve renální tepny při robotické resekci tumoru ledviny pomocí ICG a NIR zobrazení – video
- Roboticky asistovaná nefroureterektomie (RA-NUE) – video
- 30. ročník časopisu
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



