-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Současné postavení angioembolizace v managementu léčby poraněné sleziny – dvě kazuistiky
Current position of angioembolization in the management of therapy of the injured spleen – two case reports
Introduction: The author presents two case reports of the use of angioembolization in the therapy of bleeding from an injured spleen, he discusses indications, benefits and risks of its use.
The case reports: Two case reports of use of angioembolization in the treatment grade 3 spleen injury are presented. In both patients, we were successful in salvaging the spleen, but in both cases it was complicated by febrile reaction and considerable elevation of CRP, which required administration of antibiotics and even elective splenectomy was considered. The question is whether angioembolization was not rather counterproductive in these patients.
Conclusion: Angioembolization is a first choice method in hemodynamicaly stable patients with active bleeding from an injured spleen, but it has also some drawbacks and some, not negligible, morbidity. It should not be overused in patients who do not fulfill the criteria for its use.
Keywords:
Spleen – embolization – injury – case report
Autori: A. Zatloukal
Pôsobisko autorov: Chirurgická klinika LF OU a FN Ostrava
Vyšlo v časopise: Rozhl. Chir., 2025, roč. 104, č. 9, s. 414-417.
Kategória: Kazuistika
doi: https://doi.org/10.48095/ccrvch2025414Súhrn
Úvod: Autor prezentuje dvě kazuistiky použití angioembolizace v terapii krvácení z poraněné sleziny, diskutuje indikace, benefity a rizika jejího použití.
Kazuistiky: Prezentovány jsou dvě kazuistiky použití angioembolizace u pacientů s poraněním sleziny 3. stupně. U obou pacientů došlo k její záchraně, zároveň ale byl v obou případech stav komplikován febrilní reakcí, značnou elevací CRP, pro kterou byla podávána antibiotika, a zvažovalo se dokonce provedení elektivní splenektomie. Je otázkou, zda provedení angioembolizace nebylo u těchto pacientů spíše kontraproduktivní.
Závěr: Angioembolizace je v současnosti metodou 1. volby u hemodynamicky stabilních pacientů s aktivním krvácením z poraněné sleziny, má však také svoje úskalí a nezanedbatelnou morbiditu. Neměla by být alibisticky nadužívána u pacientů, kteří indikační kritéria k jejímu použití nesplňují.
Klíčová slova:
embolizace – poranění – kazuistika – slezina
Úvod
Během posledních desetiletí došlo v managementu poranění sleziny k významnému posunu od operačních postupů směrem k neoperačním. Tyto jsou nyní zlatým standardem péče o oběhově stabilizované pacienty bez známek peritonitidy s udávanou úspěšností cca 90 % [1]. V poslední době k pouhé observaci a monitoraci pacienta přistoupila i možnost radiologické intervence a angioembolizace. Tato intervence je nyní prováděna nejen u pacientů se známkami aktivního krvácení na CT, nýbrž i u některých pacientů s vyššími stupni poranění, kteří známky aktivního krvácení na CT nemají, k prevenci krvácení opožděného. Tato metoda vede k prokazatelnému snížení rizika opožděného krvácení, ale za cenu jiných komplikací, které naopak morbiditu pacientů zvyšují. Přesné nastavení indikačních kritérií, kdy tuto terapii v praxi použít, je tedy v současné době předmětem diskuze. Autor prezentuje dvě kazuistiky, na kterých se pokouší demonstrovat nejen benefit, ale i potenciální úskalí této léčby.
Obr. 1. Úrazové CT prvního pacienta. Injury CT scan of the fist patient. 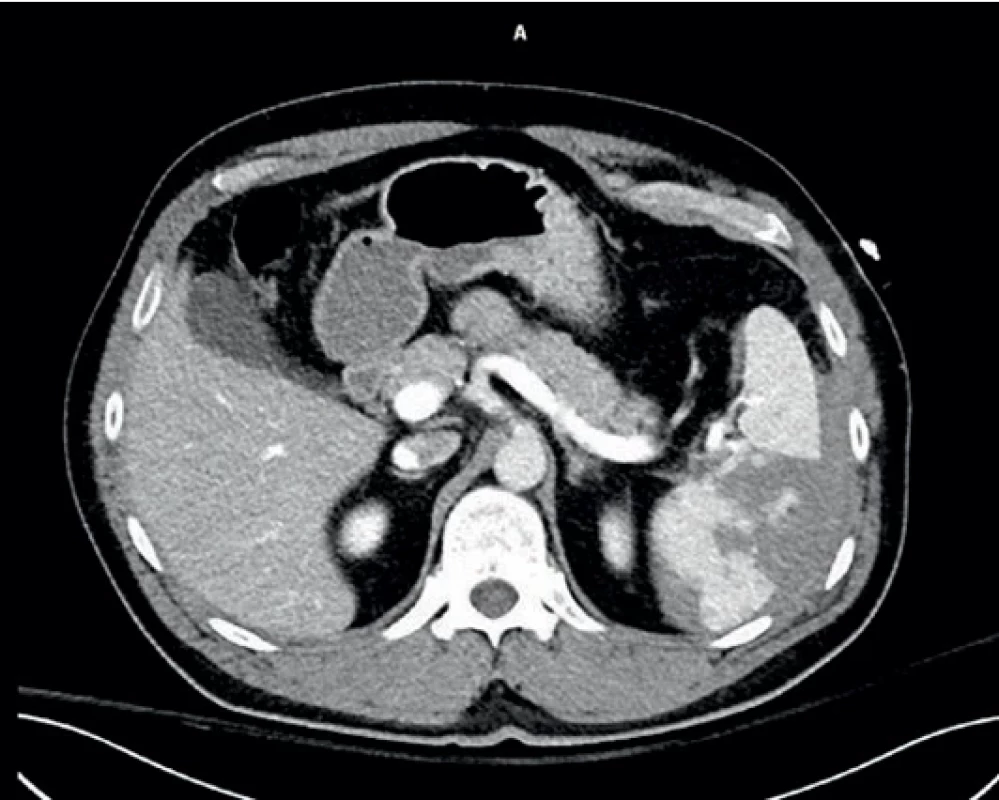
Obr. 2. Kontrolní ultrazvukové vyšetření prvního pacienta. Control ultrasound examination of the first patient. 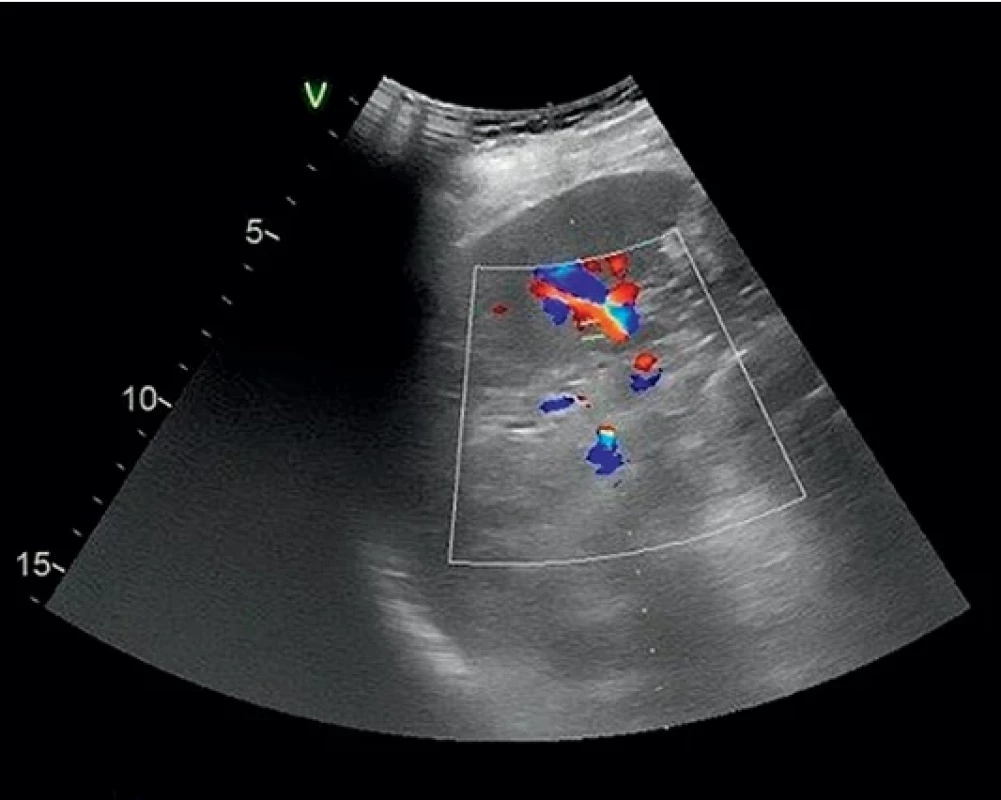
Obr. 3. Úrazové CT druhého pacienta. Injury CT scan of the second patient. 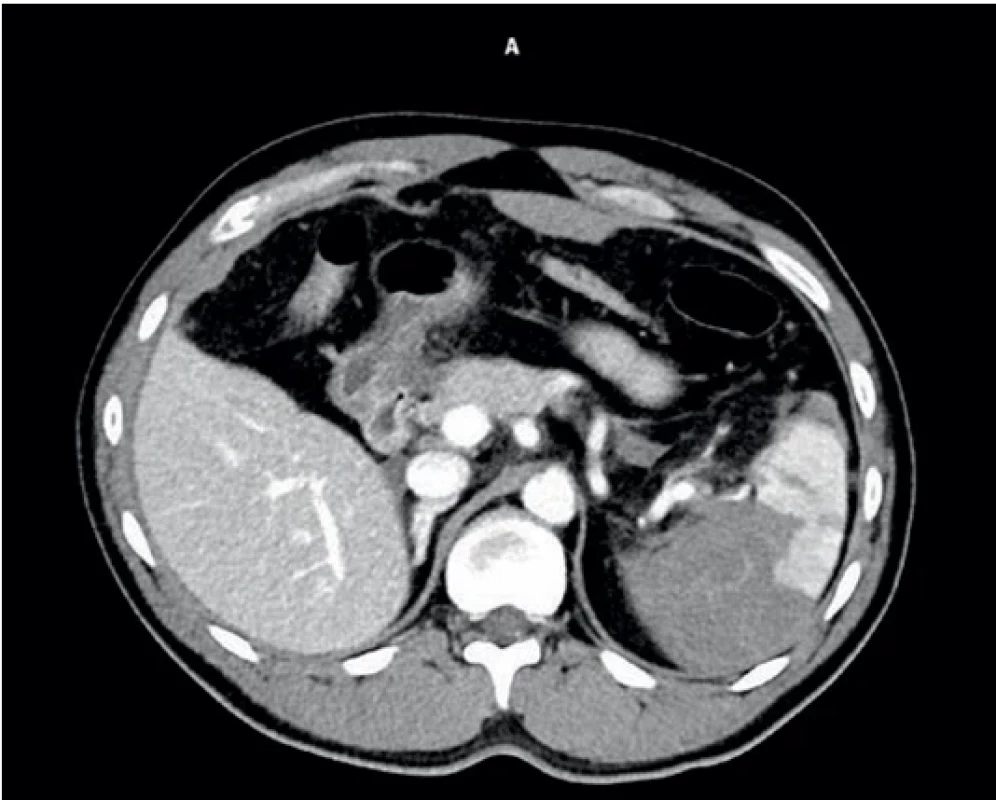
Obr. 4. Kontrolní ultrazvukové vyšetření druhého pacienta. Control ultrasound examination of the second patient. 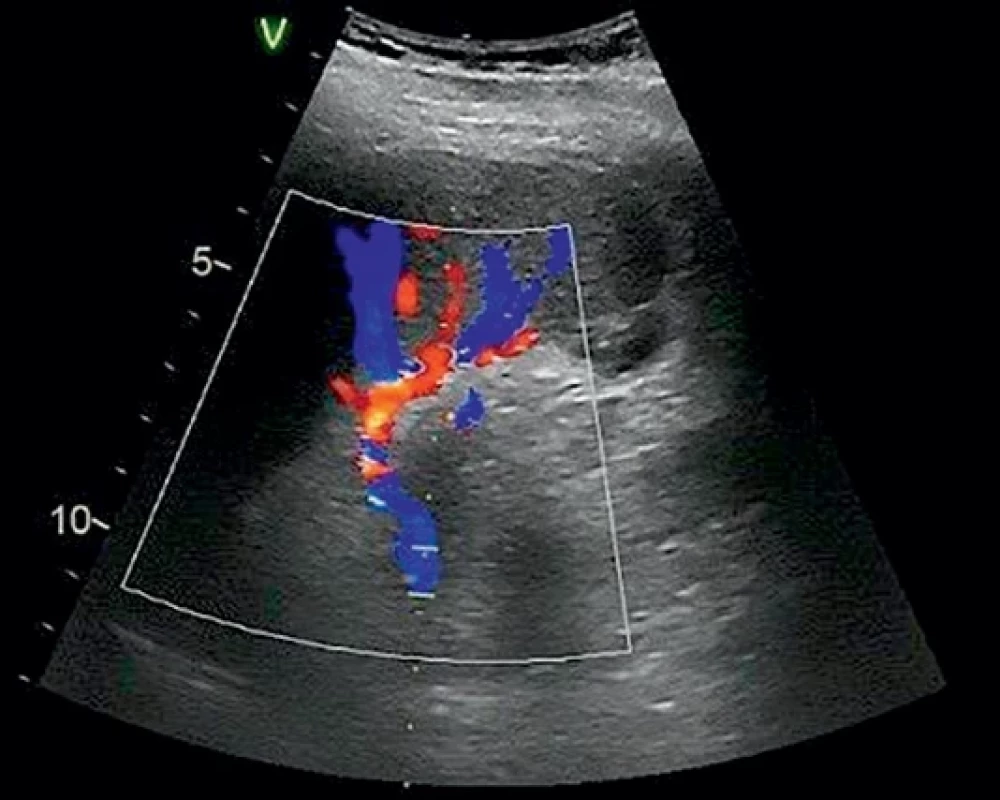
Kazuistika 1
Muž, 38 let, havaroval na motocyklu, utrpěl zlomeninu 7.–10. žebra vlevo s poraněním sleziny 3. stupně dle AAST (the American Association for the Surgery of Trauma), bez známek aktivního krvácení na CT (obr. 1). Jiná poranění nebyla přítomna, byl oběhově stabilní, bez interních komorbidit. V den příjmu byla provedena proximální embolizace arteria lienalis. Po 2 dnech od příjmu byla provedena laparoskopická revize s odsátím perisplenického hematomu. Následně se objevily septické teploty, CRP vystoupalo až na 245 mg/l. Byla nasazena léčba antibiotiky (amoxicilin + klavulanát 1 g/8 hod 8 dní, poté cefotaxim 1 g/8 hod 6 dní a následně amoxycilin + sulbactam 3 g/8 hod 8 dní). Nakonec se stav pacienta upravil, po 3 týdnech byl propuštěn z nemocnice. Při ultrazvukové kontrole za 2 měsíce od úrazu byla slezina hodnocena jako zhojená, s normální arteriální perfuzí kolaterálním řečištěm 60 cm/s, normálním žilním návratem ve vena lienalis 20 cm/s (obr. 2).
Tab. 1. AAST (the American association for the Surgery of Trauma) klasifikace poranění sleziny. Tab. 1. AAST (the American association for the Surgery of Trauma) classification of spleen injury. 
Kazuistika 2
Muž, 43 let, spadl ze stromu, utrpěl zlomeninu 8. a 9. žebra vlevo s poraněním sleziny 3. stupně dle AAST, bez známek aktivního krvácení na CT (obr. 3). Bez dalších poranění, bez interních komorbidit. Při příjmu byla provedena proximální embolizace arteria lienalis. Po embolizaci byl opět vysoce febrilní, s nárůstem CRP na 236 mg/l, podobně jako 1. pacient. Opět léčen antibiotiky (amoxicilin + klavulanát 1 g/8 hod 8 dní). Následně byl již průběh bezproblémový, teploty odezněly, pacient byl propuštěn po 8 dnech. Při ultrazvukové kontrole po měsíci od poranění byla slezina hodnocena jako zhojená, s dobrým kolaterálním průtokem přes splenorenální spojky, v hilu arteriální tok 60 cm/s, venózní návrat 20 cm/s (obr. 4).
Diskuze
Angioembolizace byla k léčbě krvácení ze sleziny poprvé užita v roce 1981. Od této doby se postupně stala důležitou součástí léčebného managementu. Je obecně indikována k léčbě oběhově stabilních pacientů s cílem vyhnout se operaci a slezinu zachovat pro její důležité funkce v rámci imunitního systému, protože její odstranění vede k vyšší citlivosti k některým bakteriálním infekcím a některým dalším potenciálním komplikacím. Základním vyšetřením u oběhově stabilních pacientů je CT s intravenózně podaným kontrastem. Pro klasifikaci poranění sleziny na základě CT obrazu se celosvětově používá AAST klasifikace (tab. 1). Každé poranění s únikem kontrastu je vždy od roku 2018 klasifikováno jako min. 4. stupeň. V zásadě lze říci, že u pacientů s viditelnou paravazací kontrastu během CT vyšetření o indikaci angioembiolizace nejsou spory a všichni autoři studií ji doporučují. Nicméně kontroverze existují v tom, zda a kdy angioembolizaci použít u pacientů, kteří v daný moment na CT paravazaci kontrastu nemají, ale poranění je hodnoceno jako natolik závažné, že riziko pozdního rozkrvácení je vysoké. Zde se různí autoři neshodují. Jde o to, že angioembolizace na jedné straně riziko krvácení sníží, ale za cenu jiných potenciálních komplikací, jako je např. ischemická nekróza nebo absces sleziny. Jinými slovy pacientům pomáhá, zároveň jim ale také může škodit. Někteří autoři studií doporučují angioembolizaci provádět již při poranění 3. stupně [2]. Jiní naopak doporučují embolizovat pouze pacienty s aktivní paravazací kontrastu na CT vzhledem k jejich výrazně vyšší morbiditě oproti pouze observovaným pacientům [3]. Pokud je na CT patrná paravazace kontrastu, bez angioembolizace dochází k selhání neoperační léčby u dospělých cca v 70 % [4]. Pokud paravazace kontrastu na CT není přítomna, tak k selhání neoperační strategie (bez angioembolizace) u poranění sleziny 4. a 5. stupně dochází stále ještě u cca 43 % pacientů, pokud je však angioembolizace využita, toto číslo klesá na 17 % [5]. Naproti tomu u 3. stupně poranění již riziko pozdního rozkrvácení významně klesá a selhání observační strategie se udává jen u 3 % pacientů [6]. Bylo zjištěno, že vynechání tohoto stupně poranění z rutinních angioembolizačních protokolů nezhoršilo výsledky léčby [7]. Jak už bylo uvedeno výše, pacienti po angioembolizaci mají významně vyšší morbiditu ve srovnání s pacienty pouze observovanými – Chastang et al. udávají morbiditu po angioembolizaci 47 %, při prosté observaci jen 10 % [3]. Různé traumatologické společnosti publikují své guidelines, které jsou v souladu s výše uvedeným. The World Society of Emergency Surgery (2017) doporučuje provádět angioembolizaci u poranění sleziny 4. a 5. stupně, je také možno ji zvážit i u nižších stupňů poranění u pacientů s rizikovými faktory pro selhání neoperačního postupu (zejména přidružená kraniocerebrální poranění, věk nad 55 let, vysoké injury severity score) [8]. The Western Trauma Association (2020) doporučuje provést angioembolizaci v případě paravazace kontrastní látky na CT, u 4. a 5. stupně poranění doporučuje její provedení silně zvážit [9]. The Eastern Association for Surgery of Trauma (2012) doporučuje provádět angioembolizaci u pacientů s vyšším než 3. stupněm poranění a při přítomné paravazaci kontrastní látky na CT [10]. The Society of Interventional Radiology doporučuje rovněž provádět angioembolizaci u pacientů s poraněním 4. a 5. stupně [11]. Všechny tyto doporučení se týkají dospělých pacientů (míněno od 15 let výše). U dětí naopak v případě chybění paravazace kontrastu na CT angioembolizace indikována není a nepotřebuje ji ani většina dětí, které paravazaci kontrastu na CT přítomnu mají. Jasná kritéria, kdy angioembolizaci provádět, v tomto případě nejsou zatím stanovena [8].
U obou našich pacientů došlo po embolizaci k rozvoji tzv. postembolizačního syndromu, který je nejčastější komplikací angioembolizace. Tento syndrom zahrnuje symptomy, jako je horečka, bolest embolizované lokality, nauzea a zvracení. Potíže se obvykle objevují během 72 hod od výkonu a spontánně ustupují během 2–7 dnů. Etiologicky se uplatňují rozpadové produkty, zánětlivé mediátory a vazoaktivní látky uvolněné z ischemické tkáně. Laboratorně je tento syndrom doprovázen leukocytózou a elevací CRP. Léčí se symptomaticky podáváním analgetik/antipyretik a antiemetik, použití antibiotik se diskutuje. Dle současných doporučení the Society of International Radiology je indikováno min. 5denní profylaktické podávání antibiotik při angioembolizaci více než 70 % sleziny, toto doporučení není ale nikterak silně podloženo důkazy, není konsenzus stran preferovaného antibiotického režimu [12]. Z principu je použití antibiotik v této indikaci kontroverzní a často jsou hlavním důvodem jejich podávání diagnostické rozpaky při nemožnosti odlišit tento syndrom od infekčních komplikací.
Závěr
Angioembolizace je v současnosti metodou první volby u hemodynamicky stabilních pacientů s aktivním krvácením z poraněné sleziny, má však také svoje úskalí a nezanedbatelnou morbiditu. Neměla by být alibisticky nadužívána u pacientů, kteří indikační kritéria k jejímu použití nesplňují.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise, s výjimkou kongresových abstrakt a doporučených postupů.
Zdroje
1. Smith J, Armen S, Cook CH et al. Blunt splenic injuries: have we watched long enough? J Trauma 2008; 64(3): 656–663. doi: 10.1097/TA.0b013e3181650fb4.
2. Miller PR, Chang MC, Hoth JJ et al. Prospective trial of angiography and embolization for all grade III to V blunt splenic injuries: nonoperative management success rate is significantly improved. J Am Coll Surg 2014; 218(4): 644–648. doi: 10.1016/j.jamcollsurg.2014.01.040.
3. Chastang L, Bège T, Prudhomme M et al. Is non-operative management of severe blunt splenic injury safer than embolization or surgery? Results from a French prospective multicenter study. J Visc Surg 2015; 152(2): 85–91. doi: 10.1016/j.jviscsurg.2015.01.003.
4. Schurr MJ, Fabian TC, Gavant M et al. Management of blunt splenic trauma: computed tomographic contrast blush predicts failure of nonoperative management. J Trauma 1995; 39(3): 507–512. discussion 512-3. doi: 10.1097/00005373-199509000-00018.
5. Requarth JA, D‘Agostino RB Jr, Miller PR. Nonoperative management of adult blunt splenic injury with and without splenic artery embolotherapy: a meta-analysis. J Trauma 2011; 71(4): 898–903. discussion 903. doi: 10.1097/TA.0b013e318227ea50.
6. Bhullar IS, Frykberg ER, Tepas JJ et al. At first blush: absence of computed tomography contrast extravasation in grade IV or V adult blunt splenic trauma should not preclude angioembolization. J Trauma Acute Care Surg 2013; 74(1): 105–111. doi: 10.1097/TA.0b013e3182788cd2.
7. Skattum J, Naess PA, Eken T et al. Refining the role of splenic angiographic embolization in high-grade splenic injuries. J Trauma Acute Care Surg 2013; 74(1): 100–103. doi: 10.1097/TA.0b013e31827890b2.
8. Coccolini F, Montori G, Catena F et al. Splenic trauma: WSES classification and guidelines for adult and pediatric patients. World J Emerg Surg 2017; 12 : 40. doi: 10.1186/s13017-017-0151-4.
9. Shatz DV, de Moya M, Brasel KJ et al. Blunt splenic injury, emergency Department to discharge: a western trauma association critical decisions algorithm. J Trauma Acute Care Surg 2023; 94(3): 448–454. doi: 10.1097/TA.0000000000003829.
10. Stassen NA, Bhullar I, Cheng JD et al. Selective nonoperative management of blunt splenic injury: an eastern association for the surgery of trauma practice management guideline. J Trauma Acute Care Surg 2012; 73(5 Suppl 4): S294–S300. doi: 10.1097/TA.0b013e3182702afc.
11. Padia SA, Ingraham CR, Moriarty JM et al. Society of interventional radiology position statement on endovascular intervention for trauma. J Vasc Interv Radiol 2020; 31(3): 363–369. doi: 10.1016/j.jvir.2019.11.012.
12. Chehab MA, Thakor AS, Tulin-Silver S et al. Adult and pediatric antibiotic prophylaxis during vascular and IR procedures: a Society of Interventional Radiology Practice Parameter Update Endorsed by the Cardiovascular and Interventional Radiological Society of Europe and the Canadian Association for Interventional. J Vasc Interv Radiol 2028; 29(11): 1483–1501. doi: 10.1016/j.jvir.2018.06.007.
MUDr. Aleš Zatloukal
Chirurgická klinika
LF OU a FN Ostrava
17. listopadu 1790/5
708 52 Ostrava-Poruba
Štítky
Chirurgia všeobecná Ortopédia Urgentná medicína
Článok vyšiel v časopiseRozhledy v chirurgii
Najčítanejšie tento týždeň
2025 Číslo 9- Když se ve střevech děje něco nepatřičného...
- Nová unikátní biomotorická protéza ovládaná vůlí dokáže přenášet smyslové vjemy
- Fixní kombinace tramadol/paracetamol je doporučenou volbou v léčbě chronické bolesti v ordinaci praktického lékaře
- Kombinace kodein/paracetamol prokázala stejný analgetický účinek jako hydrokodon/paracetamol
- Nová metoda kombinované analgetické léčby vychází z multimechanistické povahy bolesti
-
Všetky články tohto čísla
- Jednodenní rakovina?
- Akutní stavy v proktologii
- Konzervativní léčba periapendikulárního infiltrátu – retrospektivní analýza dat a přehled literatury
- Robotická resekce tračníku – zkušenosti po 3 letech
- Total pancreatectomy with Langerhans islets autotransplantation for pancreatico-pleural fistula 2 years after pancreatoduodenectomy for chronic pancreatitis
- Gastric inflammatory myofibroblastic tumour in a young adult
- Současné postavení angioembolizace v managementu léčby poraněné sleziny – dvě kazuistiky
- Rozhledy v chirurgii
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Akutní stavy v proktologii
- Konzervativní léčba periapendikulárního infiltrátu – retrospektivní analýza dat a přehled literatury
- Robotická resekce tračníku – zkušenosti po 3 letech
- Total pancreatectomy with Langerhans islets autotransplantation for pancreatico-pleural fistula 2 years after pancreatoduodenectomy for chronic pancreatitis
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



