-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
- Kariéra
Mechanická diagnostika a terapie – výhody léčby dle McKenzieho
Mechanical Diagnostics and Therapy – Advantage of the Treatment According to McKenzie
The objective of the article is to refer to the concept and advantage of the treatment according to McKenzie. It is based on examination of the patient by repeated movements in different panes with the aim to find a suitable therapy, which consists in specific exercise. In this way it is possible to examine and treat the patients with difficulties in the cervical, thoracic and lumbar spine from acute to chronic stage of the disease.
Key words:
mechanical diagnostics and therapy, centralization, peripherization, derangement, dysfunction, postural syndrome, irreversible derangement
Autori: M. Tinková; J. Kasík
Pôsobisko autorov: Neurologické oddělení, Ústřední vojenská nemocnice Praha, primář plk. MUDr. J. Kasík, Ph. D.
Vyšlo v časopise: Rehabil. fyz. Lék., 19, 2012, No. 2, pp. 65-70.
Kategória: Původní práce
Súhrn
Cílem článku je poukázat na koncepci a výhody vyšetření a léčby metodou dle McKenzieho. Principem je vyšetření pacienta opakovanými pohyby v různých rovinách s cílem najít vhodnou terapii, která spočívá ve specifickém cvičení. Tímto způsobem lze vyšetřovat a léčit nemocné s obtížemi v krční, hrudní a bederní páteři od akutního až po chronické stadium onemocnění.
Klíčová slova:
mechanická diagnostika a terapie, centralizace, periferizace, derangement, dysfunkce, posturální syndrom, ireverzibilní derangementÚVOD
Léčba dle McKenzieho, neboli mechanická diagnostika a terapie (dále MDT), je metodický postup používaný v rozpoznávání a léčení vertebrogenních poruch.
Systém byl vypracován Robinem McKenziem, který od roku 1956 vyšetřoval pacienty na Novém Zélandu opakovanými pohyby a své poznatky si systematicky ověřoval. V roce 1981 vyšla první kniha, ve které McKenzie popisuje své zkušenosti, systém vyšetření a terapii pro bederní páteř. Později byl klasifikační systém aplikován na krční a hrudní páteř a nakonec i na vyšetření periferních kloubů.
Principem metody je vyšetření pacienta opakovanými pohyby:
- v sagitální rovině do flexe a extenze u hrudní a bederní páteře, do protrakce, flexe, retrakce a extenze u krční páteře,
- ve frontální rovině do lateroflexe u bederní páteře, rotace u hrudní páteře, rotace a inklinace u krční páteře.
Pohyby testujeme:
- a) v zátěži, tj. ve stoje u bederní páteře, vsedě u krční a hrudní páteře,
- b) v odlehčení, tj. vleže u bederní, krční a hrudní páteře.
Mechanická bolest zad se mění v závislosti na pohybových aktivitách, polohách a v čase. Zásadním pojmem v terminologii MDT je centralizace. Fenomén centralizace je charakterizován ústupem příznaků z periferie končetin směrem proximálním. Opakovaným pohybem se bolest stěhuje z nohy do lýtka, z lýtka do stehna, ze stehna do zad, podobně i na horní končetině. Po ukončení pohybu musí tato změna (ústup bolesti) přetrvávat. Fyzioterapeut se snaží zjistit, které opakované pohyby vedou k centralizaci, najít směrovou preferenci a určit pro pacienta správné cviky. Ověřením správnosti zvoleného postupu je, že pohyb v opačném směru vede ke zhoršení pacientových obtíží. Fenomén centralizace je dobrým prognostickým znamením (1, 2, 15, 19) u akutních i chronických pacientů. Pacienti, u nichž nalezneme směrovou preferenci již při prvním vyšetření, se obvykle uzdravují velmi rychle. Až 70 % akutních pacientů s bolestmi dolní části zad vykazuje centralizaci (2).
Základem MDT je klasifikace bolestivých stavů do čtyř skupin: (11)
- Derangement – poruchový syndrom – vzniká v důsledku strukturální léze v úrovni spinálního pohybového segmentu, kdy dochází k odlišnému klidovému postavení kloubních ploch (12). Syndrom je dále rozdělen pro krční a bederní páteř do sedmi podskupin podle toho, zda jsou obtíže lokalizované pouze v bederní (krční) páteři, nebo se šíří nad koleno (loket), pod koleno (loket), do nohy (ruky) a zda je zároveň přítomné vybočení páteře. U hrudní páteře je syndrom rozdělen do tří podskupin (11). U každé podskupiny je doporučen specifický terapeutický postup. Pro derangement je typické, že jeden směr pohybu (poloha) zhoršuje neboli periferizuje symptomy, zatímco opačný směr zlepšuje, centralizuje a odstraňuje obtíže. Poruchový syndrom zahrnuje pacienty s protruzí nebo výhřezem meziobratlové ploténky. McKenzieho klinická pozorování byla potvrzena pozdějšími studiemi dynamického modelu disku (7), které sledovaly anteriorní posun nucleus pulposus při extenzi a posteriorní posun během flexe. Tento pohyb je modifikován stupněm degenerativního onemocnění disku, intaktností anulus fibrosus. Syndrom derangementu nalézáme cca u 70-80 % pacientů se spinálními problémy (9).
- Dysfunkce – bolest je způsobená strukturálním poškozením měkkých tkání (kloubních pouzder, přilehlých ligament a svalů). Etiologicky jde o stavy po předešlých úrazech nebo po operacích meziobratlové ploténky, u kterých dochází k fibrotickému zjizvení a adaptibilnímu zkrácení tkáně. Další možnou příčinou vzniku dysfunkčního syndromu jsou probíhající degenerativní změny, nebo prostě jen letité ochablé držení, vedoucí ke svalovému zkrácení. Pro pacienty s dysfunkcí je charakteristické, že bolest je produkována vždy na konci rozsahu pohybu, který je omezený. To znamená, že tentýž určitý pohyb produkuje tutéž bolest, která je vždy intermitentní a je provokována jen při zatížení strukturálně změněné tkáně.
- Posturální syndrom – posturální bolest vychází hlavně z kloubních pouzder a přilehlých ligament, vztahuje se k prolongované závěsné konečné poloze (např. ochablému sedu, kdy krční, hrudní i bederní páteř je výrazně ve flexi). U posturálního syndromu nenajdeme při vyšetření v jednotlivých rovinách žádná omezení rozsahu pohybu. Pacienti s derangementem, dysfunkcí nebo posturálním syndromem tvoří cca 85 % nemocných přicházejících s bolestmi páteře.
- Jiné – tuto skupinu tvoří cca 15 % pacientů s vertebrogenními obtížemi. Příčinou bolestí může být např. postižení kyčelního nebo ramenního kloubu, sakroiliakálního skloubení, spondylolistéza, stenóza páteřního kanálu, postižení orgánů malé pánve. U těchto pacientů při vyšetření „opakovanými pohyby“ nenacházíme charakteristickou mechanickou odpověď. Zvláštní skupinu představují nemocní se závažnou spinální patologií (zánětlivá a nádorová onemocnění, fraktury), u kterých je samozřejmě mechanická terapie kontraindikována.
VÝHODY LÉČBY DLE MCKENZIEHO METODY
- Základem léčby každého onemocnění je přesná diagnóza s kvalitní anamnézou. V případě McKenzieho metody se vychází z vyšetřovacího protokolu, který je velmi podrobný. Otázky se týkají předchozích atak vertebrogenních bolestí, nynějšího onemocnění (začátek obtíží, délka trvání, vyvolávající příčina, zda se postupně zhoršují, zlepšují nebo jsou beze změny). Zjišťujeme, ve které části těla začaly první obtíže, kam se projikují, zda jsou konstantní (tj. 24 hodin denně) nebo intermitentní, zda se objevují v klidu, při změně polohy nebo pohybu, zda jsou v noci, v důsledku jakých aktivit (flekčních, extenčních) dochází ke zhoršení nebo zlepšení. Dále se sleduje charakter pracovní náplně, sportovní a rekreační činnosti. Hodnotí se VAS (vizuální analgetická škála) bolesti od jedné do deseti. Cílené dotazy jsou kladeny na závratě, tinnitus, zvracení, polykání, poruchy chůze, obtíže při močení, užívání léků, noční bolesti, hubnutí. Již z takto podrobné anamnézy lze pacienta předběžně klasifikovat. Pacienti, u který je bolest nezávislá na pohybu (je nemechanická), stálá a progresivní (18), jsou odesílání k vyšetření zobrazovacími metodami.
Fyzikální vyšetření hodnotí držení těla, vliv korekce držení těla na intenzitu obtíží, omezení pohybu v sagitální a frontální rovině. Zejména je důležité testování opakovaných pohybů v uvedených rovinách a vliv opakovaných pohybů na intenzitu symptomů (lepší, horší, stejné). - Léčba je individuální, vychází z odpovědi pacienta na vyšetřování opakovanými pohyby během zátěže a v odlehčení. Cílem je najít směrovou preferenci a dosáhnout centralizace. Stanoví se předběžná klasifikace, pacient dostane za úkol cvičit konkrétní cvik v určité frekvenci, cca 5-6x denně. Je upozorněn, že při cvičení nesmí docházet k periferizaci (projekci obtíží do distálních partií končetiny) a že se může zvýšit intenzita obtíží centrálně v páteři. Za 2-3 dny přichází pacient ke kontrole a cviky jsou dále upravovány dle individuální odpovědi. Při opakovaných kontrolách se většinou vyselektují pacienti, u nichž již při prvním vyšetření máme podezření na psychosomatickou etiologii nebo účelové tendence.
- Metoda umožňuje dobrou diferenciální diagnostiku muskuloskeletálních onemocnění. Např. je-li zdrojem obtíží sakroiliakální skloubení, je mechanické vyšetření na páteři normální. Opakované pohyby nevedou k centralizaci ani periferizaci, není směrová preference. Stejně tak lze mechanickým vyšetřením odlišit afekci kyčelního a ramenního kloubu od diskopatie, diagnostikovat viscerovertebrální onemocnění atp.
- MDT umožňuje cíleně indikovat a správně interpretovat zobrazovací metody. V praxi dochází často k přeceňování nálezů při zobrazovacích vyšetřeních. Je tedy na místě „odmytizovat“ tyto nálezy, které mnohdy nejsou relevantní k obtížím pacienta a zdrojem bolestí jsou jiné struktury (2, 13, 17). Zejména při kombinovaných rtg obrazech (centrální a periferní stenóza, herniace disku, listéza) s postižením několika pohybových segmentů je MDT diagnostika velmi přínosná. Např. pro centrální spinální stenózu je charakteristický neměnný pohybový vzorec: opakované pohyby do extenze symptomy zhoršují a produkují (dochází k zúžení páteřního kanálu), celkově ale pacient není zhoršen. Cviky do flexe přinášejí úlevu, celkově pacient není zlepšen, tj. mechanický nález je beze změny. Tím se liší obraz spinální stenózy od tzv. anteriorního derangementu diskogenní etiologie, kdy opakované flexe vedou k centralizaci a dochází ke zvětšení rozsahu pohybu. Je známou zkušeností, že v praxi dochází často k nadbytečné indikaci zobrazovacích vyšetření.
- Součástí léčby je edukace pacienta o preventivních opatřeních jak zabránit recidivám a jak v případě recidivy postupovat. Poučení se týkají zejména správného sezení, pohybového režimu při běžných denních aktivitách a sportovních činnostech. Pacient, jenž pochopil podstatu problému, bude vědět jaké cviky má v případě recidivy obtíží zahájit, jaké polohy má zaujmout a není bezprostředně nucen vyhledávat odborné ošetření.
- MDT umožňuje diagnostikovat pacienty s nespecifickými chronickými bolestmi ve spojení s anxietou a depresí. Téměř u 50 % těchto nemocných dochází k centralizaci. Fenomén centralizace byl popsán ve studii 325 pacientů, kteří měli obtíže déle než sedm týdnů (1). U těchto pacientů se s ústupem bolesti vyřeší i jejich psychosociální problémy. U mnohých je totiž anxieta a deprese důsledkem jejich dlouhodobě nevyřešených vertebrogenních obtíží. Psychologický profil pacienta by neměl nikdy ovlivnit terapeuta při hledání směrové preference (9).
- MDT může významně ovlivnit indikaci k operačnímu řešení. Dosud zaužívanou praxí je, že pacient, u kterého se projeví konzervativní léčba neúčinná a má klinicky vyjádřený lumboischiadický syndrom s odpovídajícím grafickým nálezem, je indikován k neurochirurgickému zákroku (8). Dle našich zkušeností vyčerpání možností konzervativní léčby by mělo zahrnovat i vyšetření a léčbu dle McKenzieho. Mnoho pacientů, o nichž se domníváme, že jsou výlučně kandidáty operačního řešení, je stále schopno úzdravy konzervativní cestou, dáme-li jim možnost léčby dle MDT (2, 13). Pacienti by měli být informování, že taková možnost existuje. Efekt chirurgické léčby je obvykle zřejmý a přináší úlevu od bolestí a benefit pro pacienta v horizontu 6-12 týdnů po výkonu (3, 5, 10). Po jednom roce jsou výsledky již srovnatelné s výsledky konzervativní léčby. Navíc jsou známé mechanismy vedoucí ke spontánní regresi a resorpci vyhřezlých hmot disku (4, 7, 16).
Studie finských autorů (14) sledovala výsledky lumbální microdiscectomie u podskupiny pacientů, kteří splňovali tato vstupní kritéria: 1. radikulární bolest pod koleno trvající 6-12 týdnů, 2. CT nález extruze nebo sekvestrace disku, 3. alespoň jeden z příznaků: napínací manévr pod 70 stupňů, svalová slabost, alterace reflexů (L2-L4, L5-S2), porucha čití. Výsledkem bylo, že chirurgická léčba přinesla lepší výsledky (Oswestry Low Back Disability Score, Leg pain intensity) bezprostředně po operaci (hodnoceno šest týdnů po operaci), nicméně v horizontu dvou let byly výsledky srovnatelné s konzervativním postupem.
Zajímavým nálezem autorů byly i lepší pooperační výsledky ve skupině pacientů s výhřezem ploténky v segmentu L4/5 než L5/S1, nicméně jak autoři zdůrazňují, tato hypotéza vyžaduje další verifikaci. - Vyšetřením dle McKenzieho lze stanovit tzv. ireverzibilní derangement, u kterého je nepravděpodobný efekt mechanické léčby, a proto se doporučuje neurochirurgické řešení. Z mechanického pohledu žádná poloha ani pohyb neredukuje a neodstraňuje symptomy, naopak dochází k periferizaci. Příčinou může být rozsáhlá herniace disku nebo tzv. entrapment, kdy je nervový kořen pevně fixován srůsty. Tito pacienti mají většinou konstantní bolesti do akra končetiny, poruchy citlivosti a motorický deficit.
- Principy vyšetření dle McKenzieho jsou dobře aplikovatelné i na periferní klouby. I zde nacházíme pacienty s derangementem (kloubní blokádou), u kterých rychle nalézáme směrovou preferenci a po cvičení v dané směrové preferenci dochází k brzkému uzdravení. Do skupiny dysfunkcí řadíme pacienty klasifikované v běžné terminologie jako tendinopatie a poúrazové stavy.
- Jednotný postup dle vyšetřovacího spisu umožňuje návaznost jednotlivých terapeutů při léčení určitého pacienta, stejně tak je dobře možná vzájemná konzultace složitějších případů.
Metoda dle McKenzieho je známá především jako léčba bolestivých vertebrogenních stavů. Její předností je však i velmi dobrá diagnostika. Jako příklad uvádíme následující kazuistiku.
KAZUISTIKA
63letý pacient, doposud nebyl vážněji nemocen, chronický kuřák (20 cigaret denně), léčen pro hypertenzi. V roce 1994 měl tříštivou frakturu pravé patní kosti, od té doby je přítomná atrofie pravého lýtka. V polovině dubna 2010 vznikly bez zřejmého vyvolávajícího momentu bolesti v bederní páteři. Po 10 dnech došlo k projekci do levé dolní končetiny (dále LDK) po laterální straně stehna a lýtka. Po ambulantní infuzní léčbě nedošlo ke zlepšení. Dne 26. 5. byl přijatý k hospitalizaci. V objektivním nálezu: porucha statiky a dynamiky bederní páteře s vybočením doprava, Thomayer do půli lýtek, omezeny inklinace trupu, více doleva, lehce blokovaná extenze trupu. Na dolních končetinách: hypotrofie pravého lýtka (reziduum po úrazu), areflexie L5-S2 bil., oslabená dorzální flexe nohy vlevo (2/5), manévry na kyčelní klouby negativní, Lasegue negativní, nemocný nesvedl stoj na levé patě. Diagnosticky uzavřeno jako radikulární iritačně zánikový syndrom L5 vlevo. CT vyšetření: v etáži L4/5 paramediálně foraminální levostranný výhřez ploténky s tlakem na kořen L4 a L5, kde ve foraminu není dobře diferencovatelná struktura kořene, doporučeno zvážit MRI. Léčebně bylo započato s infuzní terapií s kortikoidy a pacient byl vyšetřen podle McKenzieho protokolu: bolesti v kříži, levé hýždi, projekce do LDK v dermatomu L5, tendence k mírnému lepšení. Počátek obtíží v zádech, postupně vystřelování do LDK, bolesti intermitentního charakteru. Ke zhoršení dochází po předklonu, při vstávání, při delší chůzi, většinou dopoledne. Zlepšení v klidu a při ležení na pravé straně. Kašel, kýchání nepůsobí zhoršení obtíží, močení normální. Noční bolesti nepřítomny, váhový úbytek nepřítomen, celkový zdravotní stav dobrý. V objektivním nálezu špatné držení těla vsedě, lordóza normální, vybočení doprava, po korekci těla zlepšení. Flexe středně omezena, extenze výrazně omezena. Opakované extenze vleže produkují bolesti zad, po testování pacient lepší, rozsah extenze zvýšen. Předběžná klasifikace byla tato: asymetrický posterolaterální derangement pod koleno. Pacient byl edukován v režimových opatřeních, sedu, indikována mechanická terapie: extenze vleže 10x po dvou hodinách. Již při druhém vyšetření následující den pacient udává subjektivní zlepšení intenzity obtíží, rovněž rozsah pohybů je zlepšen, trvá paréza dorzální flexe nohy. Plynulé zlepšení pokračovalo i v dalších dnech, docházelo k centralizaci a zlepšování svalové síly na akru LDK. Překvapením byl nález na magnetické rezonanci (MRI), kde byla popsána benigní extradurální expanze 27x 13x13 mm v úrovni L4 vlevo (obr. 1, obr. 2), diferenciálně diagnosticky zvažován meningeom nebo neurinom. Dne 1. 6. bylo provedeno kontrastní MRI vyšetření s nálezem: dobře ohraničená extradurální expanze velikosti 31x12 mm v dorzální části páteřního kanálu v úrovni L4/5 s tlakem na durální vak. Postkontrastně se sytí stěny expanze (obr. 3). Následně realizováno neurochirurgické konzilium se závěrem: dle MRI suspektní cystický schwannom, objednáváme k neurochirurgickému řešení. Dne 18. 6. byl pacient operován, v páteřním kanálu patrna extra-intradurální expanze charakteru hmot disku, která byla postupně separována a exstirpována. Komplikací výkonu byla následující den likvorea s nutností operační revize. Další průběh byl již bez komplikací, pacient propuštěn do domácí péče. Histologické vyšetření: mikroskopicky jde o částky regresi vně změněné vazivové chrupavky a pulpózního jádra. Nádorové struktury nenalezeny.
Obr. 1. Sagitální řez T2W MR: extradurální útvar komprimující durální vak v segmentu L4/5 (šipka). 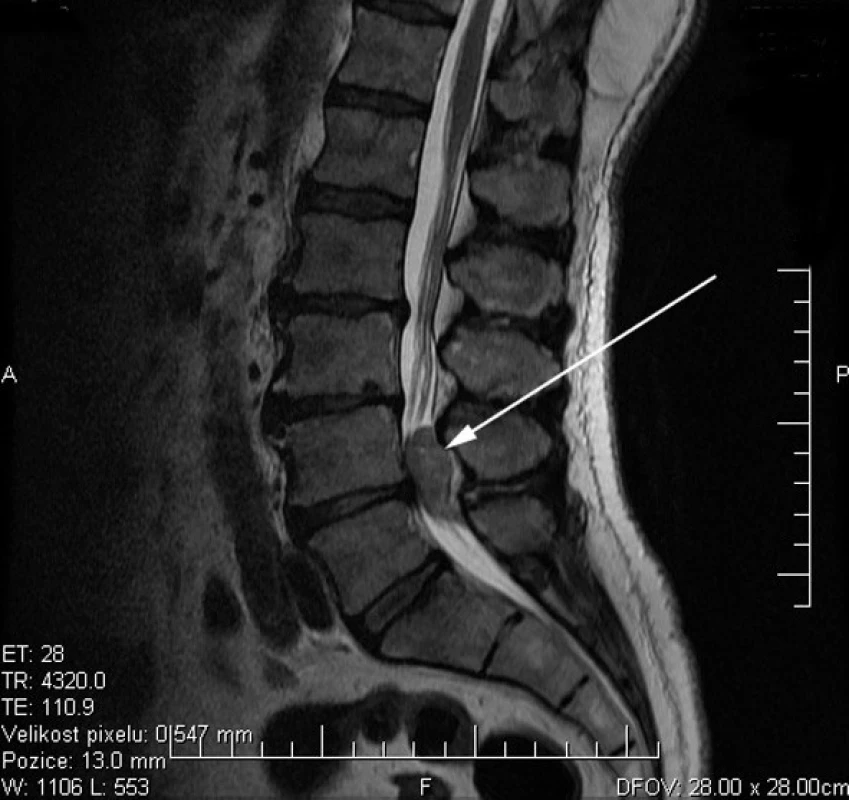
Obr. 2. Axiální řez T2W MR: extradurální expanze velikosti 27x13x13 mm v úrovni L4/5 vlevo (šipka). 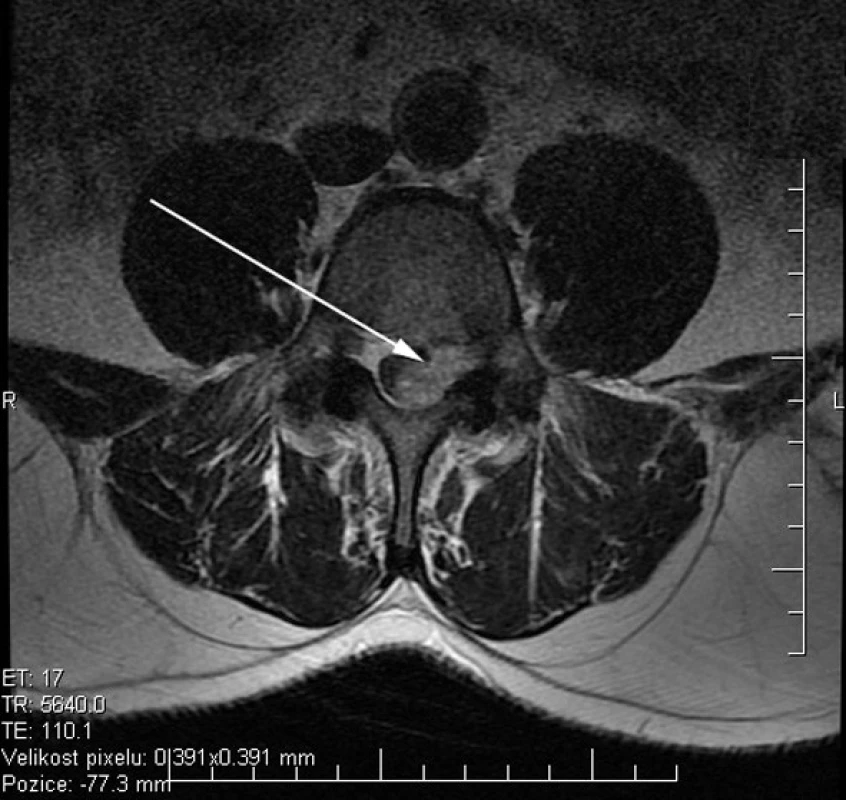
Obr. 3. Sagitální řez T1W MR s kontrastní látkou: dobře ohraničená extradurální expanze dorzální části páteřního kanálu velikosti 31x12 mm v úrovni L4/5 s tlakem na durální vak. Postkontrastně se sytí stěny expanze (šipka). 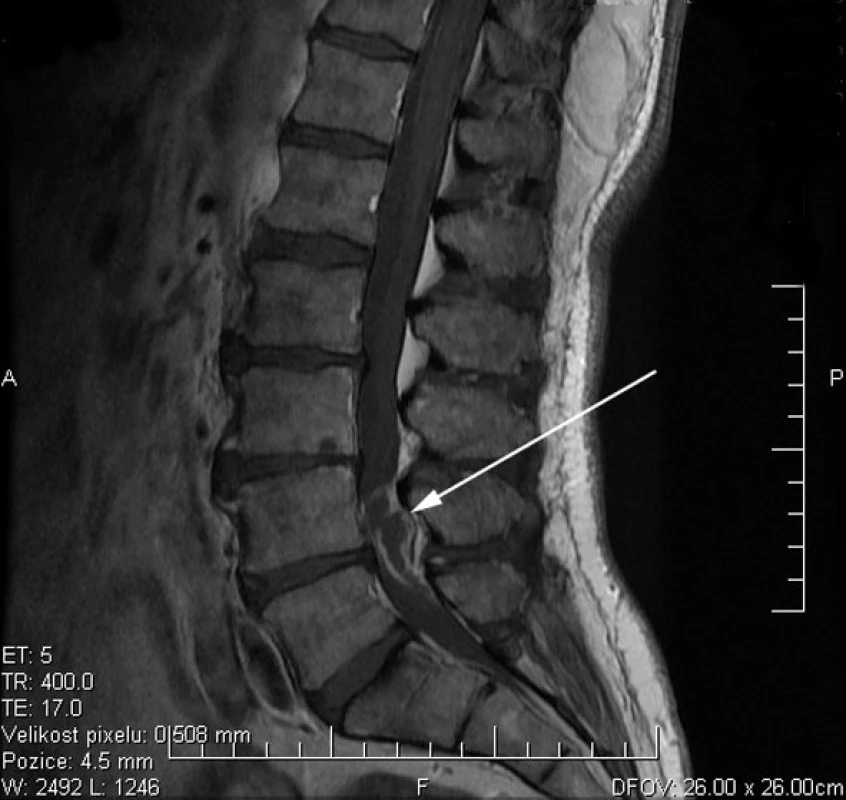
DISKUSE
Nález na zobrazovacích metodách byl z pohledu MDT překvapením. Pacient měl klasickou anamnézu výhřezu meziobratlové ploténky – náhle vzniklé bolesti v bedrech, po 10 dnech projevy radikulární iritačně-zánikové symptomatologie. Objektivní nález s akroparézou podporoval podezření na levostranný výhřez meziobratlové ploténky L4/5. Klasická byla i odpověď na léčbu, po předchozí ambulantní léčbě stav nezlepšen, během hospitalizace po kombinaci infuzí a léčby dle McKenzieho nastalo rychlé lepšení, cca o 50 %. Nicméně MR nález byl velice přesvědčivý z nálezu expanze. V tomto se shodovali neurolog, radiolog i neurochirurg a pacient byl indikován k operačnímu řešení. Samotný pacient byl tímto sdělením zaskočen, neboť do té doby byl se zlepšováním svého stavu spokojen. Z hlediska McKenzie klasifikace se takto pacient posunul ze skupiny 1. (derangement) do skupiny 4. (jiné). Nicméně peroperační i histologický nález byl potvrzením správného diagnostického postupu dle vyšetřovacího protokolu dle McKenzieho.
Na našem oddělení je praktikována léčba dle McKenzieho od roku 1995 s velmi dobrými klinickými výsledky. Přesto se setkáváme s kritickými názory i ze strany mnohých renomovaných lékařů. Příčinou je jejich nedostatečná znalost nebo nepochopení principů metody. Rovněž tak fyzioterapeuti praktikující MTD se mohou dopustit chyb. Fyzioterapeut by měl pracovat s pacientem od prvního dne akutních obtíží (což není v našich podmínkách obvyklé), snažit se najít centralizaci a ukázat nemocnému, které cviky má vykonávat, v případě potřeby provést mobilizaci a sledovat vývoj obtíží, třeba i telefonickým sdělením. Některé pacienty je třeba vyšetřovat opakovaně a hledat určitý směr pohybu, který vede k odstranění jejich obtíží, vyšetřovat plný rozsah pohybů, nezapomínat na laterální složku pohybů a vyzkoušet udržované polohy. V případě, že se jedná o chemickou bolest (konstantní bolest 24 hodin, kdy mechanické vyšetření nevede k redukci obtíží, ale všechny pohyby bolest provokují), je indikován krátkodobý klid a kontrola lékařem. Pokud fyzioterapeut zjistí známky závažné spinální patologie (2 % pacientů přicházejících s LBP), nebo při opakovaných vyšetřeních nedochází k centralizaci, odešle nemocného ke specialistovi. MDT metoda je někdy mylně chápána jako „cvičení do extenze“. V případě tzv. anteriorního derangementu (11) je naopak indikováno cvičení do flexe. U pacientů s velkým vybočením ve frontální rovině je léčba zahajována korekcí vybočení technikou laterálního posunu a pak teprve nastupují cviky v sagitální rovině. Z toho vyplývá, že nelze určovat cviky bez určení mechanické diagnózy, bez zařazení pacienta do jednotlivých podskupin. Toto neporozumění („McKenzie je cvičení do extenze“) vyplývá ze skutečnosti, že většina pacientů s derangementem (až 80 %) reaguje pozitivně na cvičení do extenze, tj. centralizuje, a proto jsou extenční cviky nejvíce používané v léčbě i v prevenci recidiv.
ZÁVĚR
Metoda dle McKenzieho, pokud je prováděna erudovaným fyzioterapeutem, umožňuje kvalitní diagnostiku a léčbu problémů celého muskuloskeletálního systému. Základem je klasifikace nemocných do podskupin a z toho vyplývající následná léčba. Systém vyšetření je jednotný, umožňuje střídání jednotlivých terapeutů v péči o pacienta. Léčba je směřována individuálně, dle odpovědi pacienta na vyšetření opakovanými pohyby a dle vývoje onemocnění je dále modifikována. Nalezení centralizace je dobrým prognostickým znamením a speciálně u těchto pacientů s výhřezem meziobratlové ploténky by měla být preferována konzervativní léčba před chirurgickou.
MUDr. Marie Tinková
Neurologické oddělení ÚVN
U Vojenské nemocnice 1200
169 02 Praha 6
e-mail.: marie.tinkova@uvn.cz
Zdroje
1. AINA, A., MAY, S., CLARE, H.: The centralisation phenomen of spinal syndroms and systematic review. Manual Therapy, 2004, 9, s. 134-143.
2. DONELSON, R.: Rapidly reversible low back pain. Self care first, LLC, Hanover, New Hampshire, 2007.
3. EINSTEIN, J. N., LURIE, J. D., TOSTESON, A. N. A., BLOOD, E. A., ABDU, W. A., HERKOWITZ, H., HILIBRAND, A., ALBERT, T., FISCHGRUND, J.: Surgical versus nonoperative treatment for lumbar disc herniation. Four-year results for the spine patient outcomes research trial (SPORT). Spine, 33, 2008, s. 2789-2800.
4. FAGER, CH.: Observations on spontaneous recovery from intervertebral disc herniation. Surg. Neurol., 42, 1994, s. 282-286.
5. CHOU, R., LOESE, J. D., OWENS, D. K., ROSENQUIST, R. W., ATLAS, S. J.: Interventional therapies, summery and interdisciplinary rehabilitation for low back pain. Spine, 2009, 10, s. 1066-1077.
6. KOBAYASHI, S., METR, A., KOKUBO, Y., UCHIDA, K., TAKENO, K.: Ultratrusctural analysis on lumbar disc herniation using surgical specimen. Spine, 34, 2009, s. 655-662.
7. Kolber, M. J., Hanney, W. J.: The dynamic disc model: a systematic review of the literature. Phys. Ther. Reviews, 14, 2009, s. 181-188.
8. KOZLER, P.: Můj názor na operování bederních plotének. Čes. a slov. Neurol. Neurochir., 63/96, 2000, 4, s. 244-245.
9. LONG, A., DONELSON, R., FUNG, T.: Does it matter which exercises? A randomized control trial of exerecises for low back pain. Spine, 29, 2004, s. 2593-2602.
10. MAY, S., DIONNE, C., DOSEDÁTE, R.: Surgery versus conservative care for patiens with sciatica – which is better? IJMDT, 2009, 4, s. 24-29.
11. MCKENZIE, R. A.: The lumbar spine: mechanical diagnosis and therapy. Waikanae, New Zealand, Spinal Publications, 1981.
12. McKenzie, R., May, S.: Mechanical diagnosis and therapy. Second. Ed 2003, Waikanae, New Zealand, Spinal Publications New Zealand Ltd.
13. NOVÁKOVÁ, E.: Je možné změnit postupy péče u bolestí páteře. Rehabil. fyz. Lék., 16, 2009, 4, s. 189-196.
14. OSTERMAN, H, SEITSALO, S., KARPPINEN, J., MALMIVAARA, A.: Effectiveness of mikrodiscectomy for lumbar disc herniation. Spine, 31, 2006, s. 2409-2414.
15. SKYTTE, L., MAY, S., PETERSON, P.: Centralisation – its prognostic value in patiens with referred symptoms and sciatica. Spine, 30, 2005, s. 293-299.
16. SLAVIN, K. V., RAJA, A., THORNTON, J., WAGNER, F.: Spontaneous regression of a large lumbar disc herniation: Report of an illustrative case. Surg. Neurol., 56, 2001, s. 333-337.
17. TAKATALO, J., KARPPINNEN, J., NIINIMAKI. J.: Prevalence of degenerative imaging findings in lumbar magnetic resonance imaging among young adults. Spine, 34, 2009, s. 1716-1721
18. VRBA, I.: Některé příčiny bolestí dolních zad a jejich léčba. Neurologie pro praxi, 11, 2010, 3, s. 183-185.
19. WERNERE, M., HART, D. L.: Centralisation phenomen as a prognostic factor for chronic pain or disability. Spine, 26, 2001, s. 758-765.
Štítky
Fyzioterapia Rehabilitácia Telovýchovné lekárstvo
Článok vyšiel v časopiseRehabilitace a fyzikální lékařství
Najčítanejšie tento týždeň
2012 Číslo 2- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Hluboká stimulace globus pallidus zlepšila klinické příznaky u pacientky s refrakterním parkinsonismem a genetickou mutací
- V ČR chybí specializovaná péče o pacienty s nervosvalovým onemocněním
-
Všetky články tohto čísla
- Jízda na kole a patelofemorální kompartment syndrom
- Mechanická diagnostika a terapie – výhody léčby dle McKenzieho
- Test dle Véleho, neboli Véle-test
- Hipoterapie jako doplňková metoda fyzioterapie: rešerše dostupné literatury
- Včasné výsledky po rehabilitácii konzervatívne liečených zlomenín dolného konca vretennej kosti
- Elektromyografická analýza tradičního a alternativního způsobu držení bílé orientační slepecké hole
- Aktivace hlubokého stabilizačního systému a trénink stabilizace kloubů končetin s využitím tyče Flexi-bar®
- Vzpomínka na as. MUDr. Miladu Barešovou, CSc.
- Ohlédnutí
- Jindrichovský M.: Neuro-muskulo-skeletálny koncept diagnostiky pre fyzioterapeutov I
- Hagovská M.: Prehľad neurológie pre fyzioterapeutov
- Rehabilitace a fyzikální lékařství
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Test dle Véleho, neboli Véle-test
- Jízda na kole a patelofemorální kompartment syndrom
- Mechanická diagnostika a terapie – výhody léčby dle McKenzieho
- Včasné výsledky po rehabilitácii konzervatívne liečených zlomenín dolného konca vretennej kosti
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



