-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
- Kariéra
Heterotopia žalúdočnej sliznice – literárny prehľad a naše skúsenosti
Heterotopy of Stomach Mucosa – Review of Literature and Our Experience
The authors outline present knowledge of epidemiology, prevalence, pathomorphology, clinical manifestations, diagnostics and therapy of stomach mucosa heterotopy. Moreover, they present their group of patients, having been operated on at the Clinic of Children Surgery of Comenius University, JLF in Martin, where the disease was diagnosed by histology. The group includes 13 patients.
Key words:
stomach mucosa heterotopy, gastrointestinal tract, Meckel diverticula
Autoři: M. Molnár 1; M. Hanula 1; I. Homola 2; R. Szépeová 3; K. Machálková 4
Působiště autorů: Klinika detskej chirurgie JLF UK a MFN, Martin prednosta doc. MUDr. M. Dragula, PhD., mim. prof. 1; Oddelenie plastickej chirurgie, Martinská fakultná nemocnica, Martin primárka MUDr. V. Strmeňová, PhD. 2; Klinika detí a dorastu JLF UK a MFN, Martin prednosta prof. MUDr. P. Bánovčin, CSc. 3; Ústav patologickej anatómie JLF UK a MFN, Martin prednosta prof. MUDr. L. Plank, CSc. 4
Vyšlo v časopise: Čes-slov Pediat 2008; 63 (10): 574-579.
Kategorie: Přehledový článek
Souhrn
Autori v práci prezentujú súčasné poznatky o epidemiológii, prevalencii, patomorfológii, klinických prejavoch, diagnostike a liečbe heterotopie žalúdočnej sliznice. Na záver prezentujú svoj súbor pacientov, ktorí boli operovaní na Klinike detskej chirurgie UK JLF v Martine a u ktorých sa toto ochorenie histologicky diagnostikovalo. Do súboru bolo zaradených 13 pacientov.
Kľúčové slová:
heterotopia žalúdočnej sliznice, gastrointestinálny trakt, Meckelov divertikulÚvod
Heterotopia žalúdočnej sliznice patrí k známym pojmom v súčasnej medicíne. Charakterizuje prítomnosť žalúdočnej sliznice v inej lokalizácii tráviaceho traktu ako je žalúdok. Jej výskyt je ojedinelý a prvýkrát bola popísaná v roku 1805 Schmidtom [1] v oblasti pažeráka. Heterotopické tkanivo sa môže vyskytovať v tráviacom trakte od ústnej dutiny až po rektum na ktoromkoľvek mieste [2]. Makroskopicky sa javí ako poklesnutý ostrovček na sliznici, zhrubnutie steny, nodulárna lézia alebo polyp.
Heterotopia žalúdočnej sliznice (heterotopic gastric mucosa, HGM) je najčastejšie asymptomatická. Ak sú prítomné symptómy, klinický obraz varíruje v závislosti na lokalizácii HGM. Väčšinou sú nešpecifické a závisia od veľkosti heterotopického tkaniva a množstva sekrécie kyseliny chlorovodíkovej (HCl), ktorá je hlavným faktorom v patomechanizme symptomatickej HGM a indukuje chronický zápal a ulcerácie [1]. Najčastejšími prejavmi HGM sú bolesť, krvácanie, prejavy obštrukcie lúmenu a perforácia. Neskorou komplikáciou býva malígny zvrat.
Definícia
Pojmom heterotopia žalúdočnej sliznice označujeme prítomnosť dobre diferencovaného tkaniva žalúdočnej sliznice na inom mieste ako je žalúdok. Môže obsahovať parietálne, hlavné a zriedka aj endokrinné bunky fundického, telového alebo antrálneho typu.
Najčastejším nálezom sú parietálne bunky fundického typu, ale vyskytuje sa aj mozaika buniek. V závislosti od typu prítomných buniek môže byť pozorovaná sekrécia HCl a žalúdočných tráviacich enzýmov [1, 3, 4].
Etiológia
Etiológia heterotopie žalúdočnej sliznice nie je známa. Vznik HGM vysvetľujú viaceré hypotézy. Väčšina autorov sa prikláňa k hypotéze o embryonálnom pôvode heterotopie. Mnohé orgány gastrointestinálneho traktu vznikajú z endodermy, svalovina a spojivové tkanivá sú mezodermového pôvodu. Pluripotentné bunky počas vývoja dávajú základ rozličným tkanivám a tento proces je citlivý na okolité faktory [5]. Chybnou diferenciáciou potom vznikajú ostrovčeky heterotopického tkaniva žalúdočnej sliznice na iných miestach tráviacej rúry [6]. Od pravej heterotopie treba odlíšiť metaplastické zmeny, ktoré tiež vedú k nálezom buniek žalúdočnej sliznice na iných miestach tráviacej rúry ako je žalúdok. Vznikajú následkom hojenia sliznice tráviaceho traktu najčastejšie po chronickom dráždení sliznice zápalom (napr. zápalové ochorenia čreva) [2, 6].
Heterotopia žalúdočnej sliznice v oblasti pažeráka vzniká pravdepodobne následkom nekompletnej náhrady cylindrického epitelu, ktorý pokrýva embryonálny pažerák do 7. mesiaca, a ktorý je nahrádzaný dlaždicovým epitelom od stredu distálne a proximálne epitelom dlaždicovým. Posledným miestom stratifikácie je práve cervikálny pažerák [1, 3, 7, 8]. Táto hypotéza má aj svojich kritikov a existujú teórie vzniku HGM súvisiace s metapláziou pri Barrettovom pažeráku [1, 3].
Pri heterotopii žalúdočnej sliznice v oblasti tenkého a hrubého čreva sa predpokladá, že heterotopické lézie pochádzajú z primitívneho čreva dislokáciou embryonálnych štruktúr počas vývoja žalúdka alebo abnormálnou diferenciáciou lokálnej sliznice z pluripotentných buniek [9].
Prevalencia
V pažeráku sa heterotopická žalúdočná sliznica vyskytuje relatívne často. Presný výskyt nie je známy a odhaduje sa na 2–3,8 %. Niektoré prospektívne štúdie u dospelých uvádzajú výskyt až do 10 % [3, 4, 7, 10, 11]. Nekroptická štúdia detí po atrézii ezofágu popisuje výskyt 34 % na rozdiel od porovnávacej skupiny, kde bol výskyt 2,5 %. U detí bez malformácie pažeráka autori udávajú 21% výskyt HGM v subkrikoidnej oblasti. V najväčšej štúdii 1000 detí bol 4,5% výskyt HGM v hornej časti pažeráka [1, 8]. Typickým predominantným miestom HGM je horná tretina pažeráka na úrovni alebo hneď pod horným ezofágovým sfinkterom častejšie vpravo laterálne [7]. Rozdiel vo výskyte medzi mužmi a ženami pozorovaný nebol [10].
Výskyt HGM je v duodene relatívne častý a odhaduje sa na 2 % [2]. Jedna štúdia uvádza, že až 15 % polypov z oblasti bulbu duodena, ktoré boli vyšetrené biopticky, obsahovalo HGM [4]. Predominantným miestom výskytu HGM je predná stena bulbu duodena. Môže sa však nachádzať aj na iných miestach.
Heterotopická žalúdočná sliznica sa vyskytuje aj v žlčníku a žlčových cestách. Incidencia nie je známa. Prvý nález heterotopie v žlčových cestách u dospelého pacienta je datovaný do roku 1934 a u detského pacienta do roku 1977. Do roku 1991 bolo publikovaných 7 prípadov HGM u detí [12]. Následne boli publikované len ojedinelé kazuistiky výskytu HGM v žlčových cestách [13, 14]. HGM sa môže nachádzať v celom priebehu žlčových ciest bez predominantného miesta s rovnakým výskytom u mužov a žien.
V tenkom čreve je výskyt HGM veľmi zriedkavý. Incidencia nie je udávaná. Do roku 2005 bolo popísaných približne 30 prípadov HGM distálne od ligamentum Treitzi, ktoré nesúviseli s Meckelovým divertikulom [15]. Meckelov divertikul sa vyskytuje u 1–2 % populácie a je vôbec najčastejšou anomáliou gastrointestinálneho traktu. Prvýkrát bol popísaný v roku 1598 Hildamusom a nesie názov anatóma, ktorý prvý v roku 1809 objasnil jeho pôvod. V 60–85 % sa v ňom nachádza HGM, menej časté sú iné heterotopie. Symptomatický Meckelov divertikul je dvakrát častejší u mužov ako u žien, zatiaľ čo incidencia asymptomatického je vyrovnaná [16].
Výskyt HGM v hrubom čreve a rekte je raritný. Prvýkrát bola popísaná v roku 1939 v rekte [17, 18]. Do roku 2002 bolo publikovaných 29 prípadov HGM v oblasti hrubého čreva v anglicky písanej literatúre. Najčastejším miestom výskytu HGM v hrubom čreve je rektum [9, 18].
Morfológia
V oblasti pažeráka sa HGM nachádza vo forme drobných mikroskopických ložísk až po makroskopicky viditeľné ostrovčeky veľkosti 2–3 mm až 25–40 mm. Asi v 45 % sú viacpočetné a môžu tiež vytvárať prstence [1, 3, 7, 19]. Povrch HGM môže byť plochý, jemne vystupovať nad okolitú sliznicu, alebo naopak byť pod úrovňou okolia, prípadne s vystúpenou hranicou [1]. Ostrovčeky cylindrického epitelu HGM sú zamatovo hladké ružovo zafarbené v kontraste s bledosivou farbou dlaždicového epitelu pažeráka.
V duodene sa HGM vyskytuje vo forme malých nodulárnych lézií alebo polypov, ktoré sú často viacpočetné a majú veľkosť do 10 mm [2]. Histologicky je pre HGM charakteristické, že prestupuje celou hrúbkou duodenálnej sliznice (obr. 1) , kde sú prítomné normálne telové alebo fundické hlavné a parietálne bunky, ktoré produkujú HCl. Po prekonaní zápalu duodena a peptického vredu býva povrch sliznice zmenený na žalúdočný typ, neobsahuje však spomínané žliazky, ktoré sú pre HGM charakteristické. Jedná sa o metapláziu a nie o pravú HGM [4].
Obr. 1. 1. Makroskopický obraz heterotopie žalúdočnej sliznice v stene duodena. Fig. 1. Macroscopic picture of stomach mucosa heterotopy of duodenal wall. 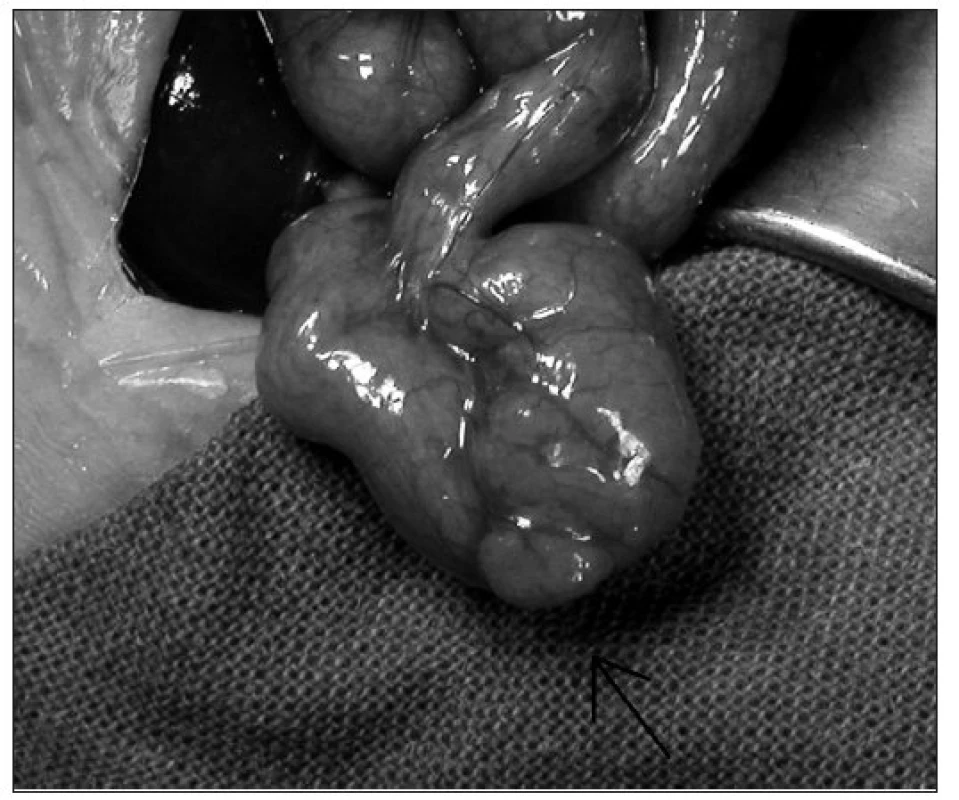
Heterotopia žalúdočnej sliznice v žlčových cestách obsahuje fundický typ sliznice s parietálnymi a hlavnými bunkami. Makroskopicky je HGM vo forme polypových, nodulárnych alebo plochých lézií [13]. Väčšinou sú ojedinelé, ale môžu byť aj viacpočetné. Zvyčajne majú menej ako 10 mm, ale boli popísané aj polypy veľkosti 17 mm [20].
V oblasti tenkého čreva a Meckelovho divertikula sa nachádzajú telové alebo fundické hlavné a parietálne bunky vo forme polypových, nodulárnych alebo plochých lézií (obr. 2, obr. 3). Meckelov divertikul sa nachádza na antimezenteriálnej strane čreva v oblasti jejuno-ileálnej junkcie, zvyčajne má veľkosť do 5 cm a asi v štvrtine prípadov býva fixovaný ku brušnej stene.
Obr. 2. Sliznica Meckelovho divertikula, kde v strede obrázku je zachytená sliznica žalúdočného typu s parietálnymi bunkami, ktorá na oboch stranách prechádza do sliznice tenkého čreva (farbenie hematoxylín-eozín, zväčšenie 200x). Fig. 2. Mucosa of Meckel diverticula, showing stomach-type mucosa in the middle of the picture with parietal cells, with transition, on both sides, into the mucosa of small intestine (staining with hematoxylin and eosin, 200-fold magnification). 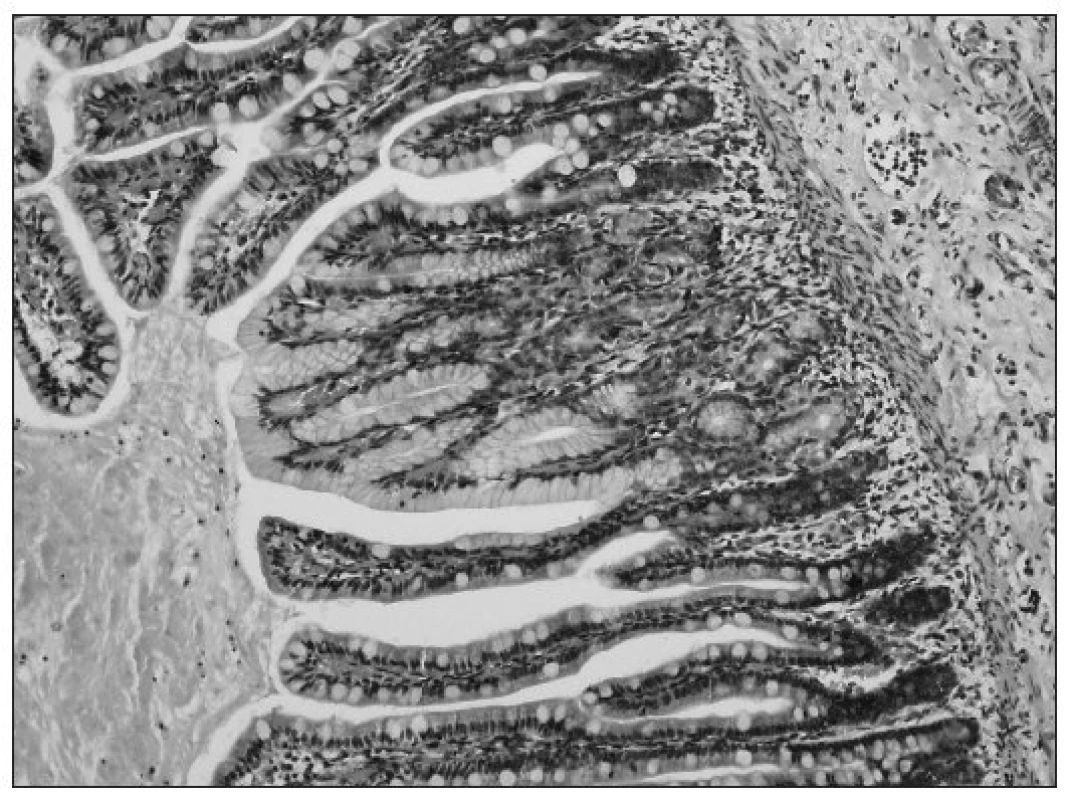
Obr. 3. Detailný obrázok na heterotopickú žalúdočnú sliznicu, ktorá je na povrchu krytá charakteristickým foveolárnym epitelom a s nálezom parietálnych buniek v žliazkach (farbenie hematoxylín-eozín, zväčšenie 400x). Fig. 3. Detailed picture of heterotopy in stomach mucosa, covered on the surface with a characteristic foveolar epithelium and a finding of parietal cells in the glands (staining with hematoxylin and eosin, 400-fold magnification). 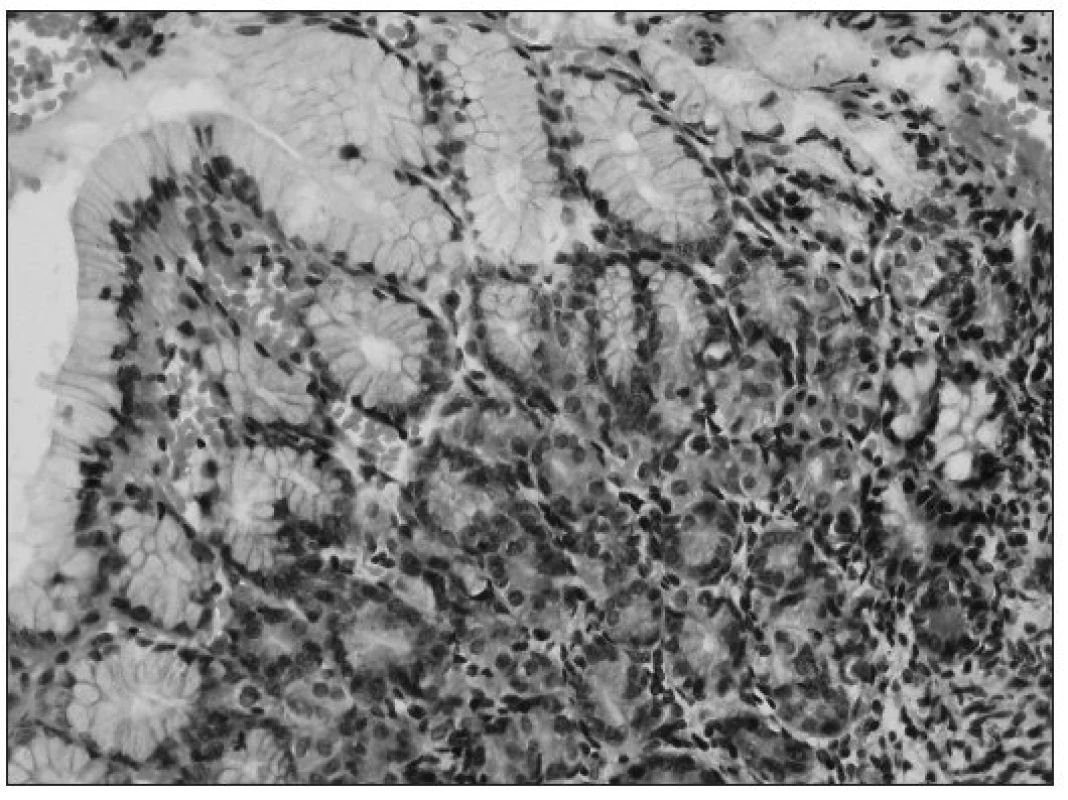
V hrubom čreve sa HGM nachádza vo forme ostrovčekov alebo polypov. V postihnutej sliznici okrem parietálnych buniek produkujúcich HCl možno nájsť aj neuroendokrinné bunky produkujúce somatostatin, respektíve iné bioaktívne neuropeptidy.
Klinický obraz
Klinické príznaky HGM sú nešpecifické a prejavujú sa najčastejšie bolesťou. Symptómy vznikajú následkom pôsobenia secernovanej HCl na okolitú sliznicu, kde indukuje zápal. Tento proces vedie k tvorbe spazmov a obštrukcii lúmenu, ku krvácaniu, ulceráciám, tvorbe striktúr, prstencov, fistúl a perforácii. Neskorou komplikáciou býva vznik adenokarcinómu. Vzhľadom na kľúčovú úlohu HCl v patomechanizme zápalu, symptómy vznikajú v závislosti na veľkosti lézie HGM a produkcii HCl [1, 3, 8, 11].
Až v 80 % prípadov sú pacienti s HGM v pažeráku asymptomatickí [13]. Klinické príznaky sú nešpecifické a prejavujú sa bolesťami krku, hrdla, dysfóniou, dysfágiou a kašľom. Sú následkom spazmov, krvácania, ulcerácií, tvorby striktúr, fistúl a perforácie [3, 7, 8]. Pri súčasnej gastritíde a kolonizácii žalúdka Helicobacterom pylori, tento môže byť prítomný aj v HGM pažeráka, ale neexistujú dôkazy o tom, že by sa podieľal na patomechanizme ulcerácií pažeráka [1, 19].
Nález HGM v duodene býva náhodný, pretože sú väčšinou asymptomatické. Prejavuje sa bolesťou a poruchou pasáže. Predpokladá sa, že prejavy sú mierne vzhľadom na malé množstvo secernovanej HCl, ktorá je v duodene neutralizovaná. Napriek tomu boli popísané prípady, kedy produkcia HCl iniciovala zápal a vznik peptického vredu 25 mm distálne od HGM [2]. Rovnako môže vyvolať krvácanie zo sliznice duodena. Pri obštrukcii lúmenu polypom dochádza k poruche pasáže. Prítomnosť polypu v blízkosti Vaterovej papily v D2 môže brániť v odtoku žlče a pankreatických enzýmov, čím môže spôsobiť rekurentné pankreatitídy, biliárne koliky a dilatáciu žlčových ciest [21].
Prítomnosť HGM v žlčových cestách sa môže prejaviť chronickými bolesťami brucha v pravom hypochondriu alebo v inej lokalizácii. Ďalšími symptómami sú ikterus a febrility nejasnej etiológie [22, 23]. Cholecystolitiáza v spojení s HGM popísaná v literatúre nebola. Klinické prejavy sú spôsobené obštrukciou lúmenu žlčových ciest a ich dilatáciou, zápalom alebo perforáciou. Ulcerácie mukózy sú relatívne zriedkavé, pretože pH žlče je zásadité. Pankreatitída popísaná nebola [12, 13, 20].
Pri HGM v tenkom čreve sa pacient môže sťažovať na bolesti brucha, pretrvávajúcu nauzeu a dyspeptické ťažkosti. Môžeme pozorovať príznaky malabsorpcie, hmatať rezistenciu v dutine brušnej a pozorovať rektálne krvácanie. Obštrukcia lúmenu zhrubnutou stenou a polypmi môže viesť k poruchám pasáže a rekurentným invagináciám, kde je HGM vedúcim bodom invaginátu.
V oblasti hrubého čreva sa najčastejšie HGM prejavuje recidivujúcim krvácaním s bolesťou v oblasti rekta a ulceráciami sliznice. Zriedkavými príznakmi sú hnačka, apendicitída alebo invaginácia [9, 17, 18].
Diagnóza
V diagnostike HGM sa používajú viaceré metódy v závislosti od lokalizácie lézie v priebehu GIT a na jej detekciu sa využívajú vlastnosti žalúdočnej sliznice.
Najčastejšie je HGM diagnostikovaná náhodne pri endoskopickom vyšetrení na základe makroskopických zmien pozorovaných na sliznici. Potvrdená je histologickým vyšetrením odobratej vzorky. Dnes patrí ezofagoskopia, duodenoskopia a kolonoskopia k štandardným metódam diagnostiky HGM. Pri tomto vyšetrení je možné na detekciu použiť farbenie Kongo červeňou bez stimulácie alebo so stimuláciou sekrécie HCl. Pri tomto postupe sa heterotopická žalúdočná sliznica farbí do čierna [24]. Na lokalizáciu a detekciu množstva produkovanej HCl sa v rámci endoskopie môže použiť pH-metrická elektróda. Secernácia HCl v heterotopickej lézii je závislá na regulačných hormónoch ako secernácia v žalúdku a jej hladiny v priebehu dňa kolíšu [1, 7, 25].
Scintigrafia s použitím izotopu technécia sa v diagnostike HGM u detí používa pri známkach krvácania z oblasti tenkého čreva (obr. 4). Môže byť použitá aj pri podozrení na inú lokalizáciu. Gamakamerou sa zobrazuje oblasť, kde je tubulárnymi žliazkami žalúdočnej sliznice vychytávaný a secernovaný značený izotop. Môže zachytiť veľkosť HGM od 1,8 cm2 [26].
Obr. 4. Výsledok scintigrafického vyšetrenia pacienta s heterotopiou žalúdočnej sliznice difúzne v oblasti tenkého čreva – nález vysokej aktivity vo viacerých lokalizáciách brušnej dutiny. Fig. 4. Results of scintigraphic imaging of the patient with diffuse heterotopy of stomach mucosa in the small intestine region – a finding of high activity with multiple localizations of abdominal cavity. 
Pomocné rádiodiagnostické zobrazovacie metódy ako ultrasonografia, RTG, CT a NMR vyšetrenie s možným použitím kontrastnej látky sa používajú pri diagnostike komplikácií spôsobených HGM. V oblasti pažeráka sú to stenóza, fistula alebo perforácia. V oblasti duodena je zhrubnutie steny detekovateľné sonograficky, pri CT vyšetrení je možné odhaliť nodulárne lézie a polypy a pri kontrastnom rtg vyšetrení možno zobraziť polypy. Na detekciu polypov v žlčových cestách je ultrasonografia signifikantne lepšia metóda ako CT alebo cholecystografia [7, 22, 27].
Ambulantná pH-metria sa môže použiť na detekciu HGM v pažeráku a rekte. V mieste secernácie HCl je pH nižšie ako 4, distálnejšie je v pažeráku neutralizované slinami.
Liečba
Indikácia a spôsob liečby závisí od klinickej manifestácie a lokalizácie. Asymptomatické lézie pri náhodnom náleze sa odstraňujú len na tenkom a hrubom čreve. V iných lokalizáciách asymptomatické lézie liečbu nevyžadujú.
V oblasti pažeráka sa k liečbe pristupuje len pri klinických prejavoch, a to v prvom rade inhibíciou sekrécie HCl H2-blokátormi a inhibítormi protónovej pumpy (IPP). Endoskopická dilatácia je metódou voľby pri výskyte komplikácií ako sú striktúry a prstence v mieste pôsobenia HCl na okolitú sliznicu. Operačná liečba je v oblasti pažeráka veľmi zriedkavá a rieši sa ňou uzáver fistúl a perforácií [1, 3, 7].
Pri výskyte HGM v oblasti duodena je indikovaná endoskopická exstirpácia, operačná liečba je indikovaná len zriedkavo pri komplikáciách a neúspešnom endoskopickom ošetrení.
Indikáciou na chirurgické riešenie v oblasti žlčových ciest je nález veľkých lézií alebo symptomatický priebeh. Spočíva v chirurgickom odstránení postihnutého úseku žlčových ciest laparoskopicky pri cholecystektómii alebo otvorenou metódou [13, 22].
V oblasti tenkého a hrubého čreva je metódou voľby kompletná resekcia postihnutého úseku čreva. Pri difúznom postihnutí sa používajú H2-blokátory a IPP na inhibíciu secernácie HCl [9]. Z dlhodobého hľadiska je nutné u takýchto pacientov sledovať hladinu hemoglobínu a stolicu na okultné krvácanie [15]. V rektálnej oblasti je možné použiť endoanálnu excíziu postihnutého úseku.
Vlastný súbor
Na našom pracovisku sme vyhodnotili súbor operovaných pacientov, u ktorých bola nájdená a histologicky verifikovaná heterotopia žalúdočnej sliznice. Do súboru boli zaradení pacienti, ktorí boli hospitalizovaní na Klinike detskej chirurgie UK JLF a Neonatologickej klinike UK JLF v Martine od roku 1995. Súbor tvorilo 13 pacientov, z ktorých bolo 5 chlapcov a 8 dievčat. Operáciu podstúpili vo veku od jedného dňa, do veku 10 rokov a priemerný vek v čase operácie bol 43 mesiacov.
Z celkového počtu 13 pacientov sa v 10 prípadoch nachádzala HGM v oblasti Meckelovho divertikula. V jednom prípade bola HGM lokalizovaná v oblasti duodena v mieste anulárneho pankreasu, u ďalšieho pacienta bola v mieste duplikatúry ilea a jedenkrát postihovala difúzne tenké črevo (tab. 1). Dvaja pacienti v našom súbore boli súrodenci, obaja mali Meckelov divertikul, ale u oboch bola HGM lokalizovaná mimo neho.
Tab. 1. Vzťah medzi primárnou indikáciou operácie a nálezu HGM. 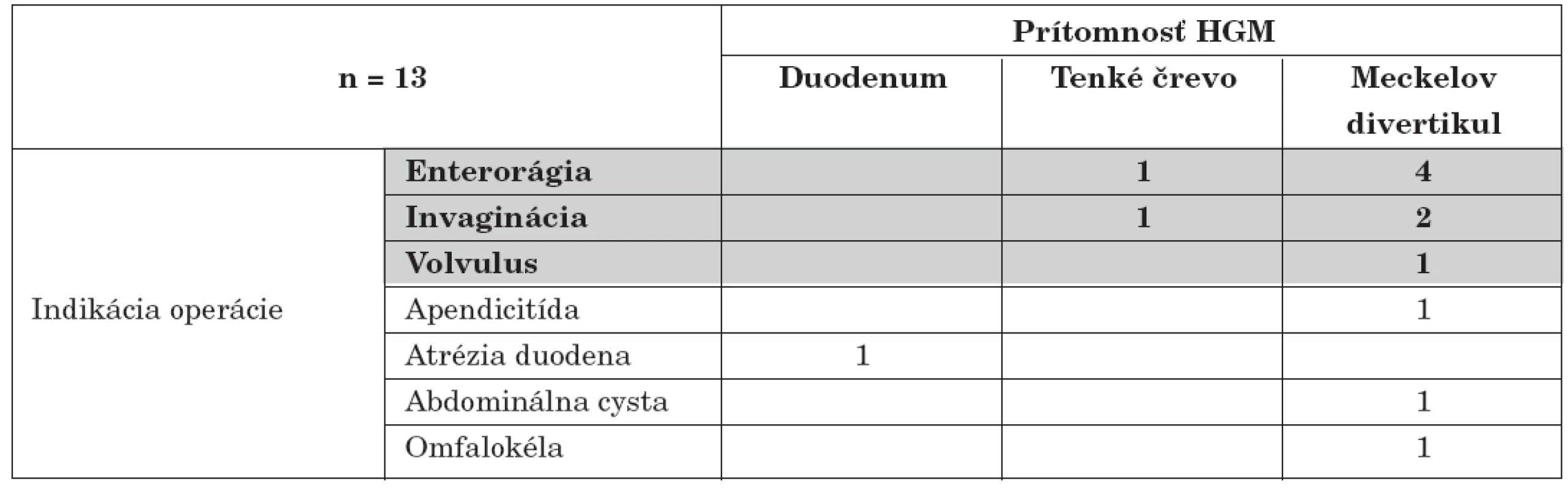
HGM – heterotopia žalúdočnej sliznice (heterotopic gastric mucosa, HGM) tučné písmo v tabulke – indikácia k operácii súvisela s prítomnosťou HGM obyčejné písmo v tabulke – náhodný nález pri operácii indikovanej z dôvodu nezávislého od HGM Komplikácie HGM boli indikáciou operácie v deviatich prípadoch. Najčastejšou príčinou (5 pacientov) operácie v súvislosti s prítomnosťou HGM bola enterorágia, kde v štyroch prípadoch bola HGM prítomná v oblasti Meckelovho divertikula a v jednom prípade šlo o difúzne postihnutie tenkého čreva. V troch prípadoch bola príčinou operácie invaginácia, kde vedúci bod bol tvorený dvakrát Meckelovým divertikulom s HGM a jedenkrát duplikatúrou ilea, ktorá obsahovala HGM. V jednom prípade bol indikáciou operácie volvulus pri fixovanom Meckelovom divertikule s HGM.
V štyroch prípadoch išlo o náhodný nález HGM počas laparotómie indikovanej z príčin nesúvisiacich priamo s HGM (1-krát apendicitída, 1-krát atrézia duodena, 1-krát abdominálna cysta, 1-krát omfalokéla).
Chirurgická resekcia úseku GIT s prítomnou HGM predstavovala definitívne riešenie u 12 pacientov. V jednom prípade difúzneho postihnutia tenkého čreva bola realizovaná parciálna resekcia čreva s ponechaním pacienta na konzervatívnej liečbe a dispenzarizácii u gastroenterológa.
MUDr. Marián Molnár
Klinika detskej chirurgie JLF UK a MFN
Kollárova 2
036 59 Martin
Slovenská republika
e-mail: marianmolnar@yahoo.co.uk
Zdroje
1. Von Rahden BHA, Stein HJ, Becker K, et al. Heterotopic gastric mucosa of the esophagus: Literature-review and proposal of a clinicopathologic classification. Am. J. Gastroenterol. 2004; 99(3): 543–550.
2. Lessells AM, Martin DF. Heterotopic gastric mucosa in the duodenum. J. Clin. Pathol. 1982;35 : 591–595.
3. Sánchez-Pernaute A, Hernando F, Díez-Valladares L, et al. Heterotopic gastric mucosa in the upper esophagus (Inlet patch) A rare cause of esophageal perforation. Am. J. Gastroenterol. 1999;94(10): 3047–3050.
4. Cooper JE, Roberts-Thomson IC. Images of interest, gastrointestinal: Heterotopic gastric mucosa. J. Gastroenterol. Hepatol. 2001;16 : 475.
5. Murgaš D, Dragula M, Hamžík J, et al. Sekvestrácia pľúc. Čes.-slov. Pediat. 2005;60(5): 298–300.
6. Yigit T, Yigitler C, Gulec B, et al. Abdominal heterotopic tissues: Review of 24 cases diagnosed on postoperative histological evaluation. Turk. J. Gastroenterol. 2006;17(1): 20–24.
7. Garcia AO, Mazzadi SA, Raffo L, et al. Heterotopic gastric mucosa in the upper esophagus: report of case with fistula. Dis. Esophagus 2002;15(3): 262–265.
8. Hunt MN, Jackson CR, Wright C. Heterotopic gastric mucosa in the upper esophagus after repair of atresia. J. Pediatr. Surg. 2002;37(5): E14.
9. Murray FE, Lombard M. Dervan P, et al. Bleeding from multifocal heterotopic gastric mucosa in the colon controlled by an H2 antagonist. Gut 1988;29(6): 848–851.
10. Jacobs E, Dehou MF. Heterotopic gastric mucosa in the upper oesophagus: a prospective study of 33 cases and review of literature. Endoscopy 1997;29(8): 710–715.
11. Azar C, Jamali F, Tamim H, et al. Prevalence of endoscopically identified heterotopic gastric mucosa in the proximal esophagus: endoscopist dependent? J. Clin. Gastroenterol. 2007;41(5): 468–471.
12. Lamont N, Winthrop AL, Cole FM, et al. Heterotopic gastric mucosa in the gallblader: A cause of chronic abdominal pain in a child. J. Pediatr. Surg. 1991;26(11): 1293–1295.
13. Bailie AG, Wyatt JI, Sheridan MB, et al. Heterotopic gastric mucosa in a duplicate gallblader. J. Pediatr. Surg. 2003;38(9): 1401–1403.
14. Madrid C, Berrocal T, Gorospe L, et al. Heterotopic gastric mucosa involving the gallbladder and biliary tree. Pediatr. Radiol. 2003;33(2): 129–132.
15. Jimenez J, Emil S, Steinmetz B, et al. Recurrent gastrointestinal tract bleeding secondary to jejunal gastric heterotopia. J. Pediatr. Surg. 2005;40(10): 1654–1657.
16. Snyder CL. Meckel´s Diverticulum. In Grosfeld JL, O´Neill JA Jr, et al. Pediatric Surgery II. Philadelphia: Mosby Elsevier, 2006 : 1304–1312.
17. Tan LC, Golding PL, Thompson MR, et al. Rectal peptic ulceration. Colorec. Dis. 1999;1(5): 299–301.
18. Wiersma R, Hadley GP, Govender D, et al. Rectal gastric heterotopia in infancy. J. Pediatr. Surg. 2002;37(10): 1481–1482.
19. Maconi G, Pace F, Vago L, et al. Prevalence and clinical features of heterotopic gastric mucosa in the upper oesophagus (inlet patch). Eur. J. Gastroenterol. Hepatol. 2000;12(7): 745–749.
20. Hamazaki K, Fujiwara T. Heterotopic gastric mucosa in the gallblader. J. Gastroenterol. 2000;35(5): 376–381.
21. Attard TM, Kalloo A, Abraham SC, et al. Heterotopic gastric mucosal polyps in the duodenum causing reccurent pancreatitis. Am. J. Gastroenterol. 2000;95(9): 2561–2562.
22. Pejic MA, Milic DJ. Surgical treatment of polypoid lesions of gallbladder. Srp. Arh. Celok. Lek. 2003;131(7–8): 319–324.
23. Maťašová K, Zibolen M, Čiljak M, et al. Spoľahlivosť neinvazívneho merania koncentrácie bilirubínu u zdravých novorodencov. Čes.-slov. Pediat. 2005;60(11): 599–605.
24. Tóth E, Sjolund K, Thorlacius H. Modified endoscopic congo red test: a rapid method to visualize gastric acid secretion. Dig. End. 2003;15(1): 7–13.
25. Zibolen M, Zbojan J, Dluholucký S, et al. Praktická neonatológia. 1. vyd. Martin: Neografia, 2001 : 534.
26. Heinrichs VM, Kemper MJ, Burdelski M, et al. Disseminated islands of gastric mucosa in jejunum and ileum detected by Technetium-99m-Pertechnetate scintigraphy. J. Nucl. Med. 1997;38(5): 818–820.
27. Maťašová K, Zibolen M, Kolarovszká H, et al. Early postnatal changes in superior mesenteric artery blood flow velocity in healthy term infants. Neuro Endocrinol. Lett. 2007;28(6): 822–825.
Štítky
Neonatológia Pediatria Praktické lekárstvo pre deti a dorast
Článok vyšiel v časopiseČesko-slovenská pediatrie
Najčítanejšie tento týždeň
2008 Číslo 10- Léčba bolesti a horečky u dětí
- Rizikové období v léčbě růstovým hormonem: přechod mladých pacientů k lékařům pro dospělé
- Gastroezofageální reflux a gastroezofageální refluxní onemocnění u kojenců a batolat
- Očkování nejvíc potřebuje ten, kdo sám být očkován nemůže − kazuistika
- Pokrok v boji s malárií − první vakcína poskytující přijatelnou ochranu proti nemoci
-
Všetky články tohto čísla
- Životné jubileum doc. MUDr. Kataríny Furkovej, CSc., mim. prof.
- Hodnotenie klinických príznakov intrakraniálnej hypertenzie vo vzťahu k indikácii drenážneho výkonu u novorodencov a dojčiat s hydrocefalom
- Komplexná mutačná analýza génu PAH u slovenských pacientov postihnutých fenylketonúriou
- Niektoré aspekty úmrtností detí na východnom Slovensku
- Akútna fokálna bakteriálna nefritída u 4,5-ročného dievčaťa
- Iatrogénna hypoproteinémia novorodenca vyvolávajúca subdurálnu kolekciu tekutiny
- Prader-Williho syndróm u novorodenca – dve kazuistiky
- Henochova-Schönleinova purpura z pohľadu preventívneho podávania kortikoidov
- Význam produktov Maillardovej reakcie v strave dojčiat
- Heterotopia žalúdočnej sliznice – literárny prehľad a naše skúsenosti
- Pediatrická prevencia pri chronických chorobách obličiek
- Primární hypertenze dětského věku
- Je potrebná spolupráca detského endokrinológa a detského nefrológa?
- Očkování proti rotavirovým infekcím
- Česko-slovenská pediatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Henochova-Schönleinova purpura z pohľadu preventívneho podávania kortikoidov
- Hodnotenie klinických príznakov intrakraniálnej hypertenzie vo vzťahu k indikácii drenážneho výkonu u novorodencov a dojčiat s hydrocefalom
- Heterotopia žalúdočnej sliznice – literárny prehľad a naše skúsenosti
- Prader-Williho syndróm u novorodenca – dve kazuistiky
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



