-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Lokalizované edémy bérců
Pretibial Myxedema. Minireview
The authors describe a case of a 60-year-old female patient with Graves-Basedow disease, with localized soft nodules on the lower legs with an „orange peel“ like appearance of the skin texture lasting for 2 years. A biopsy confirmed the diagnosis of pretibial myxedema. The article provides a brief overview of current knowledge of this disease.
Keywords:
pretibial myxedema – Graves-Basedow disease
Autori: K. Císařová 1; M. Důra 2; A. Havlínová 2; M. Petráčková 2; J. Štork 2
Pôsobisko autorov: Dermatovenerologické oddělení ÚVN Praha, vedoucí pracoviště MUDr. Jaroslav Hoffmann 1; Dermatovenerologická klinika 1. LF UK a VFN, přednosta prof. MUDr. Jiří Štork, CSc. 2
Vyšlo v časopise: Čes-slov Derm, 95, 2020, No. 3, p. 116-118
Kategória:
Súhrn
Autoři popisují případ 60leté nemocné s Gravesovou-Basedowovou chorobou s asi 2 roky trvajícími lokalizovanými měkkými noduly bérců s povrchem vzhledu pomerančové kůry. Biopsie potvrdila diagnózu pretibiálního myxedému. Práce poskytuje stručný přehled současných poznatků o tomto postižení.
Klíčová slova:
pretibiální myxedém – Gravesova-Basedowova choroba
KLINICKÝ PŘÍPAD
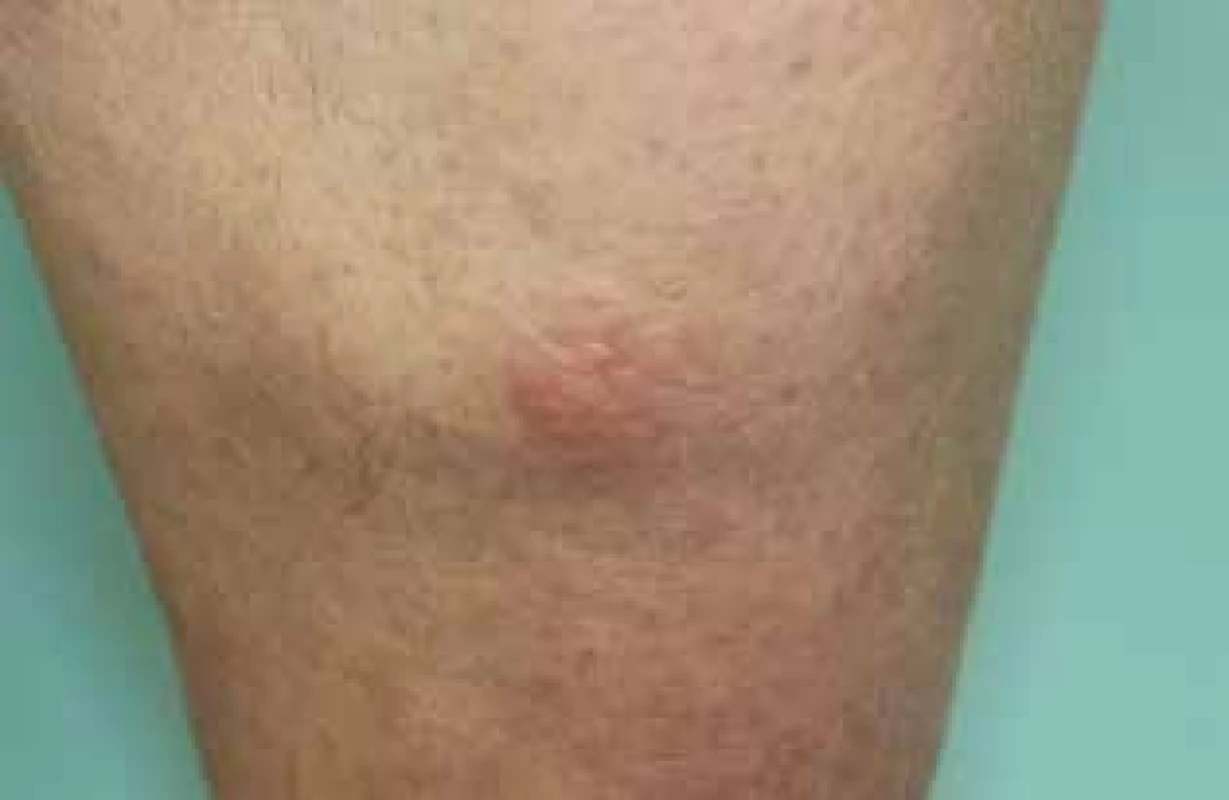
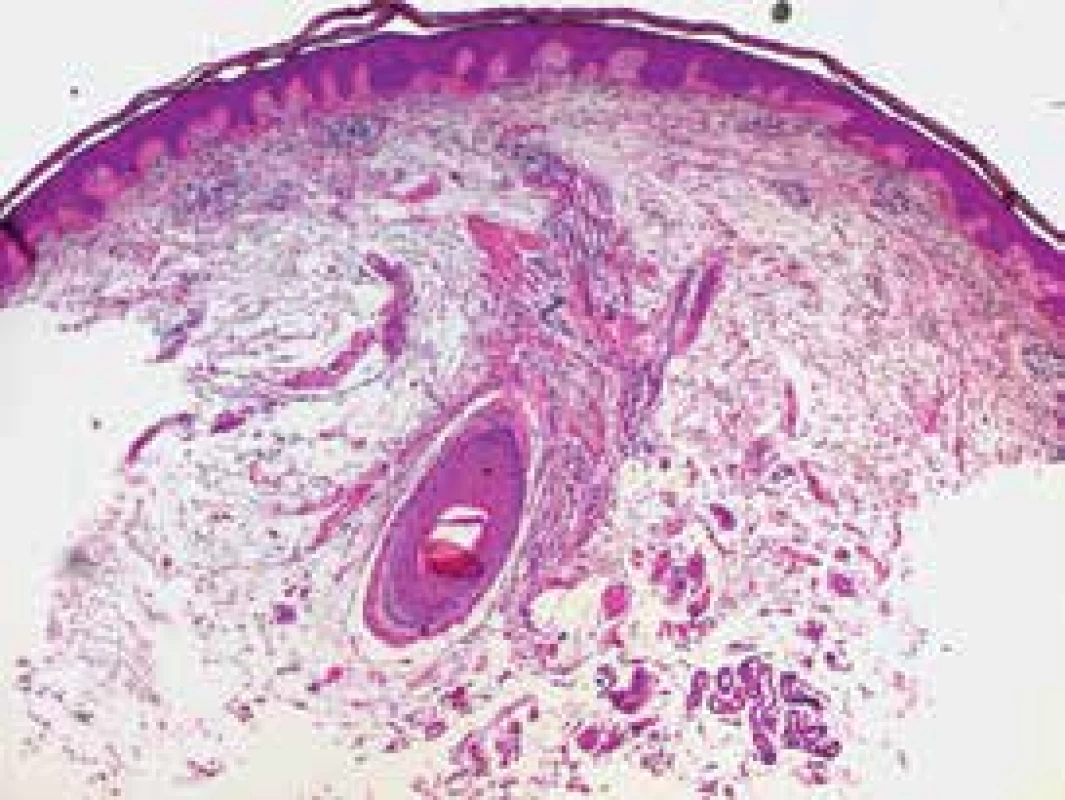
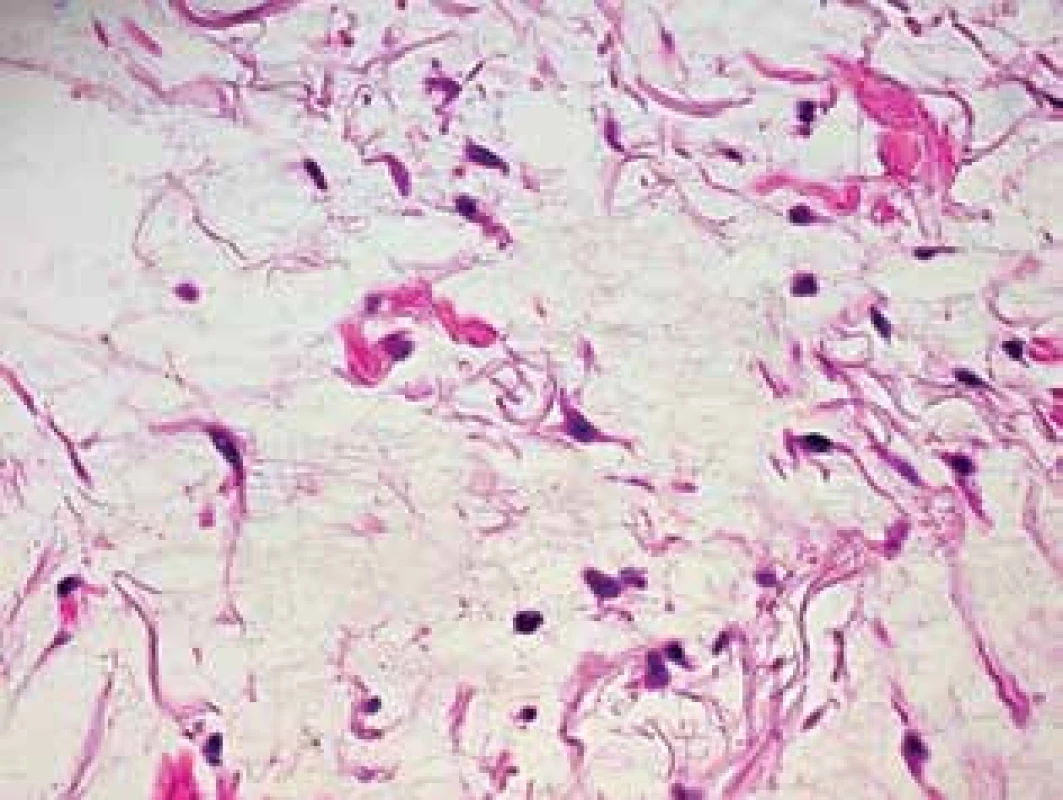
Pacientkou byla 60letá žena, která byla odeslána k vyšetření pro lokalizované edémy bérců. Matka nemocné se léčí pro 4. stadium žilní insuficience, dcera s thyreopatií. V osobní anamnéze nemocná udala prodělanou operaci benigního tumoru vaječníku, dále dispenzarizaci pro koxartrózu. Pro Gravesovu-Basedowovu thyreotoxikózu před třemi lety byla provedena thyreoidektomie, onemocnění předcházel hmotnostní úbytek, třes a palpitace. Dále udávala alergii na ampicilin, po kterém došlo k výsevu exantému. Po dopravní nehodě je v invalidním důchodu, dříve pracovala jako sanitářka. Celkově užívala levothyroxin a kalcium. Pacientka měla asi dva roky měkké ohraničené infiltráty na bércích bez progrese, až na mírný intermitentní pruritus bez subjektivních obtíží, kortikoidní externa byla bez efektu. Při vyšetření na ventrální straně bérců bylo přítomné edematózní prosáknutí, laterálně erytém (obr. 1). Oční víčka vykazovala bilaterálně mírné prosáknutí, halluxy obou nohou byly mírně zbytnělé. Byla provedena biopsie měkkého nodulu na povrchu s kůží vzhledu „pomerančové kůry“ (obr. 2–4).
HISTOPATOLOGICKÝ NÁLEZ
Epidermis beze změn. V horním koriu jsou patrné nevýrazné perivaskulární mononukleární infiltráty s erytrocytárními extravazáty (obr. 2a, 2b). Celý zbytek koria je prostoupený mucinem pozitivním v alciánové i toluidinové modři (obr. 3).
Závěr
Nález odpovídá diagnóze pretibiálního myxedému.
Průběh
Pacientka byla odeslána na endokrinologické vyšetření, na další kontroly se nedostavila.
DISKUSE A STRUČNÝ PŘEHLED
Pretibiální myxedém
Pretibiální myxedém, známý také pod názvy lokalizovaný myxedém, thyroidní dermatopatie a infiltrující dermatopatie, je poměrně vzácně se vyskytující onemocnění, postihující častěji ženy než muže v poměru 7 : 1 [1]. Obtíže obvykle začínají mezi 30.–40. rokem [1]. Nejvyšší procento výskytu pretibiálního myxedému je u Gravesovy-Basedowovy choroby, postiženo je 1–5 % pacientů, v menším procentu také u Hashimotovy thyreoiditidy, primárního hypothyreoidismu, ale i u normální funkce štítné žlázy [1].
Patofyziologie pretibiálního myxedému v oblasti bérců dolních končetin je nejasná, jako nejpravděpodobnější teorie se uvádí imunologický proces, kdy protilátky proti TSH receptoru stimulují fibroblasty ke zvýšené produkci glykosaminoglykanů [4]. Jde o buněčný proces, kdy jsou fibroblasty aktivovány nepřímo senzibilizovanými Tlymfocyty. Tyto nepřímo senzibilizované Tlymfocyty pravděpodobně infiltrují dermis a produkují cytokiny, které aktivují fibroblasty k produkci glykosaminoglykanů.
Na pretibiální myxedém je potřeba myslet vždy u onemocnění štítné žlázy, může se vyskytnout před thyreotoxickým stavem, během něj nebo po něm, nesouvisí s aktuální funkcí štítné žlázy.
Typická lokalizace výskytu jsou ventrální strany bérců, často v místech traumatu na bércích. Většinou je nález asymptomatický s možným intermitentním svěděním. Časné léze jsou bilaterálně, poté dochází k formaci lokalizovaného až nodulárního prosáknutí kůže, typicky s povrchem vzhledu pomerančové kůry. Barva projevu bývá barvy kůže, případně kolísá od lehce fialové až po žlutohnědou. Na povrchu projevů může být přítomna hypertrichóza a hyperhidróza.
Pretibiální myxedém může se projevit jako difuzní nedolíčkující edém (nejvíce rozšířená varianta), jako ohraničený edém, může vytvářet noduly, vzácně vzniká obraz elefantiázy [1], výjimečně byly popsány i jiné lokality lokalizovaného myxedému např. preradiální [4].
Diagnostika pretibiálního myxedému spočívá v pečlivé anamnéze, klinickém vyšetření a histologické verifikaci, kdy histologicky nacházíme korium prostoupené mucinem, vizualizované alciánovou modří, kolagenní vlákna jsou rozvolněná, případně může být přítomen perivaskulární mononukleární infiltrát.
Léčba spočívá v normalizaci funkce štítné žlázy, redukci hmotnosti do optimálních hodnot, vyvarování se kouření, nošení kompresních punčoch, lokální aplikaci středně silných či silných kortikosteroidních extern, ideálně i na noc do okluze ke zvýšení efektu. Jako další léčebné metody jsou uváděny intralezionálně či systémově podávané kortikosteroidy, pentoxifylin, octreotid, rituximab, plazmaferéza, intravenózní imunoglobuliny [5].
Prognóza je u mírných forem dobrá, kdy dochází k téměř úplné regresi nálezu. U těžších forem, jako je obraz elefantiázy, je terapie velmi obtížná a výsledky neuspokojivé [6].
Do redakce došlo dne 6. 4. 2020.
Adresa pro korespondenci:
MUDr. Klára Císařová
Dermatovenerologické oddělení
Ústřední vojenská nemocnice Praha
U Vojenské nemocnice 1200, Praha 6
e-mail: klara.cisarova@uvn.cz
Zdroje
1. BOLOGNIA, J., JORIZZO, J. L., SCHAFFER, J. V. Dermatology. 3rd Edition. Philadelphia: Elsevier/Saunders, 2012, 2 vol., p. 693–694. ISBN 978-0723435716.
2. CETKOVSKÁ, P., PIZINGER, K., ŠTORK, J. Kožní změny u interních onemocnění. 1. vydání, 2010, s. 89–90. ISBN 978-80-247-1004-4.
3. FATOURECHI, V. Pretibial myxedema: pathophysiology and treatment options. Am J Clin Dermatol., 2005, 6(5), p. 295–309.
4. CHHANGTE, M. Z., VERMA, S., THAKUR, B. K. et al. Thyroxine-Induced Preradial Myxedema. Indian Dermatol Online J., 2019, 10(2), p. 162–164.
5. KOTWAL, A., TURCU, A. F., SONAWANE, V. et al. Clinical Experience with Rituximab and Intravenous Immunoglobulin for Pretibial Myx-edema: A Case Series. Thyroid., 2019, 29(5), p. 692–699.
6. ŠTORK, J. Dermatovenerologie. Druhé vydání, 2008, s. 271. ISBN978-80-7262-898-8.
Štítky
Dermatológia Detská dermatológia
Článok vyšiel v časopiseČesko-slovenská dermatologie
Najčítanejšie tento týždeň
2020 Číslo 3- Na český trh přichází biosimilar adalimumabu s prokázanou terapeutickou ekvivalencí
- Nehoňte nemocné s mMCC od čerta k ďáblu!
- První a jediná schválená imunoterapie vzácného agresivního karcinomu kůže
- Screening malignit u pacientů s dermatomyozitidou
- Jakým způsobem hydroresponzivní krytí napomáhá hojení rány?
Najčítanejšie v tomto čísle- Darierova choroba: současný pohled. Část II.
- Rituximab v léčbě pemphigus vulgaris – popis případu
- Využití terapeutické aferézy v dermatologii
- Lokalizované edémy bérců
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy