-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
- Kariéra
Cévní mozkové příhody v posudkovém lékařství, význam včasné a správné diagnostiky a léčby pro minimalizaci následků onemocnění
Autoři: A. Šádová
Působiště autorů: Okresní správa sociálního zabezpečení Trutnov
Vyšlo v časopise: Reviz. posud. Lék., 19, 2016, č. 1, s. 23-35
Kategorie: Původní práce, kazuistiky
1. ÚVOD
Cévní mozkové příhody (dále jen CMP) jsou ve vyspělých zemích i v České republice (ČR) po nemocech kardiovaskulární soustavy a novotvarech třetí příčinou úmrtí a jednou z nejčastějších příčin dlouhodobé invalidity u lidí středního a vyššího věku. Česká republika patřila donedávna k zemím s nejvyšší nemocností – s dvoj - až trojnásobně vyšší incidencí oproti ostatním vyspělým státům Evropy a úmrtnost u nás dosahovala ve srovnání s většinou vyspělých států téměř dvojnásobných hodnot.
Ukázalo se, že nejúčinnějším prostředkem ke snižování těchto nepříznivých ukazatelů je léčba na specializovaných pracovištích typu iktových center a dále zkvalitnění primární a sekundární prevence CMP včetně zřizování dostatečné sítě specializovaných rehabilitačních pracovišť, která poskytují intenzivní a kvalifikovanou odbornou rehabilitační i ošetřovatelskou péči.
„Analýza kontrolovaných studií, hodnotících přínos těchto specializovaných pracovišť, tzv. akutních iktových center, dospěla k závěrům, že takto organizovaná péče je schopna snížit úmrtnost na CMP v prvních 4 měsících po onemocnění přibližně o 25 %, dále že zkracuje dobu hospitalizace cca o 26 %, zvyšuje počet pacientů schopných následné domácí péče přibližně o 16 % a plně soběstačných nemocných cca o 17 % oproti hospitalizaci pacientů na standardních lůžkách“[6].
Podle výsledků statistických údajů, které uveřejňují rehabilitační pracoviště pro pacienty s neurologickým postižením v zemích EU, původně těžce postižení pacienti po CMP se z jedné třetiny vracejí do původní kvality života před příhodou, další jedna třetina pacientů se za pomoci sociálních služeb a dlouhodobých podpor vrací do běžného života, jsou schopni žít doma a někteří z nich se vracejí do práce, poslední třetina zůstává těžce postižena a potřebuje dlouhodobou péči.
Na základě celoevropského konsenzu v r. 1995 a doporučení European Stroke Organization (ESO) v r. 2008 se v ČR začala v r. 2010 postupně vytvářet síť tzv. iktových center pro léčbu CMP na trojstupňové úrovni. První a zároveň nejvyšší úrovní jsou Komplexní cerebrovaskulární centra, 2. úrovní jsou Iktová centra a 3. úroveň představuje subakutní lůžková péče v oborech neurologie, geriatrie a vnitřního lékařství. Zahrnuje také včasnou rehabilitaci na specializovaných lůžkách.
Cílem léčby na těchto specializovaných pracovištích je plné uzdravení pacientů, eventuálně minimalizace postižení do takového stupně, aby byla zachovaná soběstačnost pacienta a byla možná jeho resocializace.
2. CÉVNÍ MOZKOVÉ PŘÍHODY (CMP) – DEFINICE, INCIDENCE, PROGNÓZA, RIZIKOVÉ FAKTORY
Cévní mozkové příhody (CMP, mozkový infarkt, mrtvice, iktus) jsou akutní stavy, charakterizované poškozením mozku v důsledku poruchy mozkového krevního oběhu. CMP se nejčastěji dělí podle mechanismu svého vzniku na:
- ischemické CMP – zahrnují mozkový infarkt (MI) a tranzitorní ischemickou ataku (TIA). Představují 80 % všech CMP. Vznikají nejčastěji v důsledku ucpání mozkové cévy trombem nebo embolem.
- hemoragické CMP – zahrnují intracerebrální krvácení (ICH) a subarachnoidální krvácení (SAH). Představují 20 % všech CMP, vznikají nejčastěji v důsledku ruptury stěny mozkové cévy nebo ruptury mozkové tepenné výdutě.
Roční incidence v ČR je průměrně 30 000 případů, roční incidence na 100 000 obyvatel je cca 300 případů. Prognóza závisí především na etiologii onemocnění (hemoragie má obecně horší prognózu), na věku a přidružených onemocněních, při ischémii je velmi důležitá lokalizace a velikost mozkového infarktu. Velice závisí na včasnosti diagnózy a zahájení léčby.
Rizikové faktory CMP
Mezi faktory neovlivnitelné řadíme rasu (především černoši), pohlaví (častěji muži), dědičnost a věk. Mezi faktory ovlivnitelné řadíme především hypertenzi, těžké stenózy přívodných nebo intrakraniálních tepen, kouření, dekompenzovaný diabetes mellitus, hyperlipoproteinémii, obezitu a drogy.
3. ZAJIŠTĚNÍ PÉČE O NEMOCNÉ S AKUTNÍ CMP V ČR
Zdravotnická zařízení, která požádají o zařazení do příslušného stupně cerebrovaskulární péče, jsou podrobena místnímu šetření týmem auditorů jmenovaných ministrem zdravotnictví. Přestane-li zdravotnické zařízení se statutem Komplexního cerebrovaskulárního centra nebo Iktového centra splňovat předepsaná kritéria (personální, materiálně-technická nebo organizační), MZ ČR takovému zdravotnickému zařízení buď dočasně pozastaví statut do odstranění nedostatku, nebo tento statut odejme, jde-li o závažné nedostatky. Tuto skutečnost pak uveřejňuje ve Věstníku MZ ČR a dále ji sděluje zdravotním pojišťovnám.
„Pod pojmem cerebrovaskulární péče se rozumí zdravotní péče zajišťovaná obory neurologie a neurochirurgie ve spolupráci s ostatními klinickými a diagnostickými obory. Péče o akutní CMP má 3 úrovně:
A. Komplexní cerebrovaskulární centrum (dále jen KCC)
Zdravotnická zařízení zajišťují nepřetržitou specializovanou komplexní péči v oborech:
- neurologie,
- neurochirurgie,
- cévní chirurgie,
- radiologie a zobrazovací metody,
- intervenční radiologie a neuroradiologie,
- rehabilitační a fyzikální medicína (7 dnů v týdnu, denní provoz),
- vnitřní lékařství,
- kardiologie.
Péče o pacienta v KCC je koordinována oborem neurologie s neurologickou jednotkou intenzivní péče (dále jen neurologická JIP). Pracoviště zajišťuje komplexní diagnostickou, léčebnou a včasnou rehabilitační péči o pacienty s cerebrovaskulárními onemocněními. Spolupracuje s neurologickými pracovišti nižšího typu v regionu.
Výkony, které jsou povinnou součástí tohoto typu péče:
- intraarteriální a intravenózní trombolýza;
- mechanická trombektomie;
- chirurgické a endovaskulární výkony pro aneurysmata, arteriovenózní zkraty a stenózy magistrálních tepen;
- dekompresní kraniektomie;
- operace pro intracerebrální hematomy;
- systémová trombolýza.
Nezbytnou součástí jsou i další výkony související s rehabilitační, ošetřovatelskou, případně další péčí.
Organizační kritéria KCC
KCC jsou vytvořena organizačním spojením příslušných profilovaných pracovišť a týmů. Jádro tvoří oddělení neurologie s odpovídajícím lůžkovým fondem. KCC zajišťuje péči o 0,7–1 mil. obyvatel (rozhodující je geografické hledisko), včetně dispenzární péče a ultrasonografického vyšetření.
Komplexní léčebná rehabilitace je v KCC poskytována přímo na lůžkách neurologické JIP a po stabilizaci stavu je pacient ihned přeložen na specializovaná lůžka včasné rehabilitace nebo na standardní neurologická lůžka. Následná péče je pak poskytována na lůžkových odděleních následné či dlouhodobé péče (ošetřovatelská lůžka, LDN, rehabilitační odborné léčebné ústavy, odborné lázeňsko-léčebné ústavy) podle indikace.
Veškerá vyšetření s použitím ionizujícího záření musí probíhat v souladu se Směrnicí Rady 97/43 Euratom (o ochraně zdraví osob před riziky vyplývajícími z ionizujícího záření v souvislosti s lékařským ozářením).
B. Iktové centrum (dále IC)
Zdravotnické zařízení zajišťující nepřetržitou komplexní péči v oborech:
- neurologie,
- radiologie a zobrazovací metody,
- rehabilitační a fyzikální medicína (7 dnů v týdnu, denní provoz),
- vnitřní lékařství,
- kardiologie.
Činnost centra je koordinována oborem neurologie s neurologickou jednotkou intenzivní péče, a to samostatnou nebo v rámci multioborové JIP. Pracoviště zajišťuje komplexní diagnostickou, léčebnou a včasnou rehabilitační péči o pacienty s cévními mozkovými příhodami, vyjma neurochirurgie a intervenční radiologie. Spolupracuje s neurologickými pracovišti v regionu.
Výkony, které jsou povinnou součástí tohoto typu péče:
- intravenózní trombolýza.
Nedílnou součástí jsou i další výkony související s rehabilitační, ošetřovatelskou, případně další péčí.
Organizační kritéria IC
IC jsou vytvořena organizačním spojením příslušných profilovaných pracovišť a týmů. Jádro tvoří oddělení neurologie s odpovídajícím lůžkovým fondem. IC zajišťuje péči o minimálně 400 tisíc obyvatel (rozhodující je geografické hledisko), zajišťuje také dispenzární péči, včetně ultrasonografického vyšetření. Komplexní léčebná rehabilitace je v IC poskytována přímo na lůžkách JIP a po stabilizaci stavu je pacient ihned překládán na specializovaná lůžka včasné rehabilitace. Zde jsou pacienti s cerebrovaskulárními onemocněními rehabilitováni, je-li předpoklad obnovy funkčních schopností. Následná péče je pak realizována na lůžkových odděleních následné či dlouhodobé péče (rehabilitační odborné léčebné ústavy, ošetřovatelská lůžka, LDN, odborné lázeňské ústavy) podle indikace.
Veškerá vyšetření s použitím ionizujícího záření musí probíhat v souladu se Směrnicí Rady 97/43 Euratom (o ochraně zdraví osob před riziky vyplývajícími z ionizujícího záření v souvislosti s lékařským ozářením).
C. Ostatní cerebrovaskulární péče
Základní stupeň cerebrovaskulární péče poskytují akutní a následná lůžková a ambulantní zdravotnická zařízení v oborech neurologie, vnitřní lékařství, geriatrie, rehabilitační a fyzikální medicína. Tato péče je určena zejména pro dispenzarizaci, komplexní rehabilitaci a doléčení pacientů akutně ošetřených na pracovištích vyššího typu[5].
4. PŘEDNEMOCNIČNÍ PÉČE
Při podezření na akutní CMP má být vždy přivolána zdravotnická záchranná služba (tel. č. 155). Každý pacient je od té chvíle považován za kriticky nemocného, ohroženého na životě. Nejčastějšími projevy CMP je pokles koutku úst, omezení nebo ztráta hybnosti končetin jedné poloviny těla a porucha řeči. Může se objevit také závrať, porucha zraku, čití, polykání, bezvědomí a další.
„Skutečnosti pro praxi:
Vedoucí výjezdové skupiny zdravotnické záchranné služby:
- a) identifikuje závažnost onemocnění a rozhoduje o tom, je-li pacient v přímém ohrožení života (§3 písm. b) zákona č. 374/2011 Sb.), nebo se závažným postižením zdraví (§3 písm. a) zákona č. 374/2011 Sb.);
- b) rozhoduje o směrování pacienta s akutní CMP po konzultaci prostřednictvím „Iktového telefonu“ s lékařem KCC nebo IC)“ [7].
4. 1. Triáž pacientů s akutní CMP (tj. výběr pacientů vhodných pro léčbu v IC) v přednemocniční neodkladné péči
Podle Věstníku MZ ČR částka 10/2012 Sb. zahrnuje triáž pacientů identifikaci pacientů s akutní CMP na místě vzniku onemocnění podle klinického stavu pacienta, časového hlediska (doby vzniku příznaků) a přídatných onemocnění a dále směrování pacienta z místa vzniku akutní CMP do Komplexního cerebrovaskulárního centra, Iktového centra nebo jiného nejblíže dostupného zdravotnického zařízení poskytovatele akutní lůžkové péče, který je způsobilý odborně zajistit poskytování zdravotní péče pacientovi s akutní CMP.
4. 2. Identifikace Triáž pozitivního pacienta
„Triáž pozitivní pacient je takový pacient, u kterého došlo k náhlému vzniku alespoň jednoho hlavního klinického příznaku nebo minimálně 2 vedlejších klinických příznaků (klinické hledisko) akutní CMP během posledních 24 hodin, včetně již odeznělých příznaků u pacientů s TIA (časové hledisko).
- a) Hlavní klinické příznaky:
- náhle vzniklá hemiparéza, eventuálně monoparéza;
- náhle vzniklá centrální léze VII. hlavového nervu (n. facialis);
- náhle vzniklá porucha řeči (afázie).
- b) Vedlejší klinické příznaky:
- náhle vzniklá kvantitativní nebo kvalitativní porucha vědomí;
- náhle vzniklá porucha čití na polovině těla (hemihypestezie, hemiparestezie);
- náhle vzniklá setřelá řeč (dysartrie);
- náhle vzniklý výpadek poloviny zorného pole;
- náhle vzniklé dvojité vidění (diplopie);
- náhle vzniklá prudká, atypická, dosud nepoznaná bolest hlavy;
- ztuhlost (opozice) šíje;
- závratě s nauzeou či zvracením.
Poznámka: Triáž pozitivní pacient je také pacient s náhlou ztrátou zraku na jednom oku.
Triáž pozitivního pacienta je nutné považovat za pacienta v přímém ohrožení života podle § 3 písm. b) zákona č. 374/2011 Sb., o zdravotnické záchranné službě.
Cílový poskytovatel akutní lůžkové péče je povinen na výzvu zdravotnického operačního střediska nebo pomocného operačního střediska převzít pacienta do své péče vždy, je-li pacient v přímém ohrožení života; tato povinnost je stanovena v § 6 odst. 2 zákona č. 374/2011 Sb., o zdravotnické záchranné službě“ [7].
4. 3. Směrování Triáž pozitivního pacienta
„Triáž pozitivní pacient musí být transportován s dostatečnou prioritou, protože tito pacienti výrazně profitují z včasné léčby v KCC nebo IC. Podmínky k plynulé návaznosti přednemocniční a multidisciplinární lůžkové péče jsou systémově vytvářeny v KCC a IC, kam je nutné tyto pacienty primárně směrovat. Za směrování konkrétního pacienta zodpovídá vedoucí výjezdové skupiny.
a) Směrování Triáž pozitivního pacienta, jestliže klinické příznaky (MI, ICH, SAH) přetrvávají i v době příjezdu výjezdové skupiny poskytovatele zdravotnické záchranné služby (dále jen „výjezdová skupina“):
- Pokud doba od začátku klinických příznaků (dobou vzniku klinických příznaků se rozumí doba, kdy byl pacient naposledy zdravý, tzn. že sám uvedl, že byl zdravý nebo to uvedli svědci) prokazatelně nepřesahuje 8 hodin, potom je telefonicky kontaktováno nejbližší KCC nebo IC na linku speciálně vyčleněného tzv. Iktového telefonu. Po telefonické konzultaci s lékařem centra, který potvrdí Triáž pozitivitu pacienta a stanoví priority jeho péče, rozhodne vedoucí výjezdové skupiny, zda je pacient indikován k přepravě do KCC, nebo zda pacienta převezme jiný nejbližší dostupný cílový poskytovatel akutní lůžkové péče, tj. nejbližší dostupné IC (případně KCC ve svém primárním spádu).
- Pokud doba od začátku příznaků prokazatelně přesahuje 8 hodin, ale nepřesahuje 24 hodin, potom je telefonicky kontaktováno nejbližší IC nebo KCC. Na základě konzultace s lékařem centra, který potvrdí Triáž pozitivitu pacienta a stanoví priority jeho péče, rozhodne vedoucí výjezdové skupiny, zda je pacient indikován k přepravě do KCC, nebo zda pacienta převezme jiný nejbližší dostupný cílový poskytovatel akutní lůžkové péče.
- Pokud příznaky svědčí pro SAH, je telefonicky kontaktováno nejbližší KCC, které pacienta převezme.
b) Směrování Triáž pozitivního pacienta, jestliže klinické příznaky v době příjezdu výjezdové skupiny již odezněly (TIA):
Pokud doba od začátku klinických příznaků nepřesahuje 24 hodin, je telefonicky kontaktováno nejbližší IC nebo KCC. Na základě konzultace s lékařem centra je stanoven nejbližší dostupný cílový poskytovatel akutní lůžkové péče, který pacienta převezme.
Informace, které vedoucí výjezdové skupiny uvede při předávání pacienta do KCC či IC (doporučeno vyplnění Iktové karty):
- a) Přesná doba začátku klinických příznaků (dobou vzniku příznaků se rozumí doba, kdy byl pacient naposledy zdravý, tzn. že sám uvedl, že byl zdravý nebo to uvedli svědci), dále doba, kdy byl pacient nalezen svědky.
- b) Telefonický kontakt na osobu nebo osoby, schopné doplnit dobu vzniku příznaků, anamnestická data pacienta a okolnosti vzniku CMP (rodinných příslušníků, svědka vzniku CMP).
- c) Klinický obraz (stav vědomí zhodnocený škálou GCS, orientačně zhodnocená závažnost CMP – porucha hybnosti, řeči apod.).
- d) Další závažná onemocnění.
- e) Trvalá medikace a její dávkování“ [7].
4. 4. Přednemocniční terapie v rámci převozu RZP
Tato terapie spočívá v zajištění vitálních funkcí, zajištění žilního vstupu, v péči o dýchací cesty, podání O2 v případě hypoxie, podání antihypertenziv při TK nad 220/120 mm Hg nebo při známkách kardiálního či renálního selhání. TK se snižuje do hodnot 180/110 mm Hg. Symptomatická terapie je prováděna podle stavu pacienta (antiemetika, anxiolytika, antikonvulziva ...).
5. DIAGNOSTIKA CMP
V diagnostice CMP je dominantní klinický obraz. Pouze z klinického obrazu však nelze spolehlivě rozlišit hemoragii od ischémie. O jaký typ CMP se jedná, je nutno zjistit co nejrychleji proto, že se zcela zásadně odlišuje způsob léčby u obou skupin.
Každý pacient s akutními klinickými příznaky rychle se rozvíjejícího ložiskového postižení mozku je kandidátem léčby intravenózní trombolýzou (IVT) až do okamžiku, kdy je tato léčba na základě anamnestických, klinických, zobrazovacích a laboratorních dat potvrzena nebo vyloučena. Z toho důvodu je nejdůležitějším akutním diagnostickým testem CT nebo MR mozku. Mozková hemoragie se na CT projeví hyperdenzním ložiskem již v době svého vzniku. Pokud se CT provede v prvních hodinách ischemického iktu, bývá většinou normální a hypodenzní ložisko se zobrazí až v pozdější době.
Následuje zpravidla cévní vyšetření přívodných magistrálních a mozkových tepen pomocí UZ, CT angiografie nebo MR angiografie. Jde o přínosná doplňující vyšetření, protože mohou potvrdit místo uzávěru mozkové tepny, eventuálně rozlišit okluzi tepny od pseudookluze. Provedení CTA nebo MRA je z hlediska intravenózní trombolýzy (IVT) fakultativní a nesmí vést ke zpoždění zahájení IVT. CTA (nebo MRA) je ovšem nezbytným vyšetřením u pacientů potenciálně indikovaných k mechanické rekanalizaci.
Systematické přehledy a analýza dat individuálních pacientů ukazují, že kontrastní MRA je nejsenzitivnější a nejspecifičtější neinvazivní modalita pro zobrazení stenózy karotidy, těsně následovanou dopplerovským ultrazvukem a CTA, zatímco bezkontrastní MRA je nejméně spolehlivá.
Zároveň by se měla odebrat krev na biochemii, koagulaci a krevní obraz, změřit TK a provést 12svodové EKG. Vyšetření by mělo být doplněno osobní anamnézou, která zahrnuje rizikové faktory pro iktus a onemocnění srdce, stavy predisponující ke krvácení, zjistit medikaci a známky onemocnění napodobujících iktus. Důležitá je anamnéza abúzu drog, užití perorální antikoncepce, infekce, trauma nebo migréna, která mohou podat důležitá vodítka, zvláště u mladých pacientů.
Po celou dobu vstupního vyšetření je nutno monitorovat neurologický stav a stanovit tíži neurologického deficitu podle škály NIHSS (National Institute of Health Stroke Scale). Dále je nutno monitorovat vitální funkce, korigovat glykémii, poruchy elektrolytů, zajistit dýchací cesty a přísun kyslíku.
Urgentnost vstupních vyšetření je dána latencí, s jakou se pacient dostaví do nemocnice. U pacientů s možnou indikací k intravenózní trombolýze musí být vyšetření provedena do 60 minut od příjezdu do nemocnice.
6. ISCHEMICKÉ CMP (ICMP)
Skupinu ischemických CMP tvoří mozkový infarkt (MI) a tranzitorní ischemická ataka (TIA). Mozkový infarkt je podle kritérií Světové zdravotnické organice definován jako rychle se rozvíjející klinické známky ložiskového mozkového postižení trvající déle než 24 hodin nebo vedoucí ke smrti, bez přítomnosti jiných zřejmých příčin než cerebrovaskulární onemocnění. Pokud dojde ke kompletnímu odeznění neurologického postižení v prvních 24 hodinách, jedná se o TIA, jež je v současnosti z diagnostického hlediska považována za součást skupiny ischemických CMP se shodnými požadavky na akutní management i sekundární prevenci. MI je nejčastěji způsoben uzávěrem nebo zúžením mozkové tepny trombem či embolem. V nepříznivém případě je konečným stavem nekróza a apoptóza mozkových buněk v oblasti ischémie (těžké hypoperfuze).
Nejčastější příčiny iCMP:
- a) ateroskleróza s postižením krčních a méně často intrakraniálních tepen – často stenóza karotidy nad 50 %;
- b) embolizace z kardiálního nebo jiného centrálního zdroje, např. fibrilace síní, chlopenní náhrady, infekční endokarditida, dilatační kardiomyopatie, stav po IM (do 4 týdnů);
- c) mikroangiopatie postihující perforující arterioly s následnými lakunárními infarkty – ischémie v bazálních gangliích, thalamu či mozkovém kmeni do velikosti 1,5 cm.
6. 1. Klinický obraz iCMP
Ischemická CMP (MI) se zpravidla projevuje náhlým rozvojem ložiskové neurologické symptomatologie centrálního původu podle teritoria postižené mozkové tepny. Jedná se o následující příznaky:
- a) slabost až ochrnutí a /nebo porucha citlivosti poloviny těla (hemiparéza až hemiplegie, hemihypestezie i hemidysestezie);
- b) porucha symbolických funkcí (zejména fatická porucha);
- c) deviace hlavy a očních bulbů, pohledová paréza, výpady zorného pole, diplopie;
- d) náhle vzniklá nevysvětlitelná závrať nebo náhlý pád ve spojení s předchozími centrálními neurologickými příznaky;
- e) amauróza (zpravidla jednostranná);
- f) další symptomy podle lokalizace léze.
Bolest hlavy bývá přítomna vzácněji než u mozkového krvácení. K vzácnějším symptomům patří úvodní zvracení, porucha vědomí nebo epileptické paroxysmy.
6. 2. Intravenózní trombolýza – specifická léčba iCMP
Podle Doporučeného postupu cerebrovaskulární sekce České neurologické společnosti pro intravenózní trombolýzu v léčbě akutního mozkového infarktu - verze 2014 je „každý pacient s akutními klinickými příznaky rychle se rozvíjejícího ložiskového postižení mozku kandidátem léčby intravenózní trombolýzou (IVT) až do okamžiku, kdy je tato léčba na základě anamnestických, klinických, zobrazovacích a laboratorních dat potvrzena nebo vyloučena.
Jedná se o intravenózní trombolytickou léčbu rekombinantním tkáňovým aktivátorem plazminogenu (rt-PA). Dávka léku se řídí tělesnou hmotností, je doporučeno podat rt-PA v dávce 0,9 mg/kg tělesné hmotnosti; maximální dávka je 90 mg. Při zahájení léčby rt-PA se 10 % dávky podá intravenózně jako bolus během 1 minuty a zbývajících 90 % v následující infuzi po dobu 60 minut. K léčbě IVT je indikován pacient, který splňuje vstupní a vylučující kritéria.
Vstupní a vylučující kriteria pro IVT
1. Indikace
- a) klinická diagnóza iCMP s náhle vzniklým a jasným neurologickým deficitem;
- b) začátek příznaků iCMP v posledních 4,5 hodinách, s výjimkou akutního uzávěru arteria basilaris, kdy je akceptováno podání IVT i po 4,5 hodinách od začátku příznaků;
- c) věk roven nebo větší než 18 let.
2. Absolutní kontraindikace
- a) známá přecitlivělost na léčebnou nebo na některou z pomocných látek;
- b) nálezy při zobrazovacím vyšetření
- průkaz intrakraniálního krvácení na CT nebo MR,
- průkaz jiného onemocnění mozku než ischémie jako příčiny akutního neurologického deficitu,
- přítomnost jasných hypodenzních změn, které odpovídají akutní mozkové ischémii ve více než 1/3 povodí arteria cerebri media (ACM) na CT mozku;
- c) klinické nálezy
- podezření na subarachnoidální krvácení nebo klinické příznaky naznačující subarachnoidální krvácení, a to i v případě negativního nálezu na CT mozku;
- akutní vnitřní krvácení;
- nekontrolovatelný systolický TK nad 185 mm Hg nebo diastolický TK nad 110 mm Hg. Za nekontrolovatelný TK se považuje takový stav, kdy i přes adekvátní antihypertenzní léčbu není možné udržet hodnoty TK < 185/110 mm Hg před zahájením IVT. Jednorázové bolusové podání antihypertenziv i následná kontinuální aplikace není kontraindikací IVT, pokud je TK < 185/110 mm Hg v době zahájení IVT;
- d) Anamnestické údaje
- ischemická CMP nebo kraniocerebrální či spinální poranění v posledních 3 měsících u pacientů se závažným reziduálním klinickým nebo radiologickým nálezem;
- intrakraniální krvácení v posledních 6 měsících,
- manifestní nebo silné či nebezpečné krvácení v posledních 21 dnech, včetně krvácení do gastrointestinálního nebo urogenitálního traktu;
- známá hemoragická diatéza;
- známá arteriovenózní malformace nebo známé tepenné aneurysma;
- intrakraniální nebo intraspinální operace v posledních 4 týdnech;
- porod v posledních 10 dnech nebo třetí trimestr s iminentním porodem;
- ostatní známé závažné stavy s vysokým rizikem vážného nebo život ohrožujícího krvácení;
- e) Laboratorní nálezy
- glykémie méně než 2,7 mmol/l;
- INR > 1,7. Platí i pro pacienty, kteří užívají kumarinová antikoagulancia. Pacienti, kteří užívají warfarin, nemají zvýšené riziko symptomatického intrakraniálního krvácení, pokud INR je pod 1,7. Užívání warfarinu je absolutní kontraindikací IVT, pokud INR je nad 1,7;
- počet trombocytů pod 100 000/μl; u pacientů bez známé trombocytopénie je možné zahájit IVT i bez znalosti počtu trombocytů, pokud by jejich stanovení a vyhodnocení vedlo k prodlevě zahájení IVT. Při zjištění počtu trombocytů pod 100 000/μl musí být IVT okamžitě ukončena;
- terapie heparinem nebo nízkomolekulárním heparinem (LMWH) v posledních 48 hodinách a se zvýšenou hodnotou aPTT nad horní limit laboratoře;
- abnormní koagulační testy při léčbě novými perorálními antikoagulačními léky (NOAK):
- Dabigatran: hodnota aPTT nad horní limit laboratoře nebo Hemoclot >50ng/l.
- Apixaban, rivaroxaban, edoxaban: prodloužený trombinový čas (TT) nebo zvýšená hodnota specifického antiXa testu podle normy laboratoře.
3. Relativní kontraindikace
Recentní publikovaná data ukazují, že při pečlivém zvážení individuálních rizik a prospěchu pro výsledný klinický stav je IVT bezpečná a prospěšná i u pacientů s mozkovým infarktem s jednou či více relativními kontraindikacemi:
- Neurologický deficit menšího rozsahu s hodnotou NIHSS 1 – 4 body nebo rychle se zlepšující klinické příznaky s hodnotou NIHSS < 4 body. IVT je akceptována u pacientů, u kterých lze očekávat prospěch z jejího užití (neurologický deficit je funkčně významný a může být příčinou trvalé invalidity nebo snížené soběstačnosti), nebo u kterých je prokázána akutní okluze intrakraniální tepny. Pacienty, u kterých není IVT provedena z důvodu rychle se zlepšujícího neurologického deficitu, je žádoucí pravidelně monitorovat s možností podání rt-PA při zhoršení neurologického deficitu v době časového okna pro IVT.
- Těžký neurologický deficit s hodnotou NIHSS > 25 bodů u pacientů v časovém okně mezi 3–4,5 hodinami od začátku rozvoje příznaků. Závažná iCMP s hodnotou NIHSS > 25 bodů je prediktorem horšího výsledného klinického stavu a je spojena s vyšším rizikem intrakraniálního krvácení. Metaanalýza studií NINDS, ECASS a Atlantis prokázala benefit IVT i u těchto pacientů:
- glykémie nad 22,2 mmol/l;
- epileptický záchvat na počátku rozvoje příznaků a s přetrvávajícím ložiskovým neurologickým deficitem, pokud má tento deficit vztah k akutní mozkové ischémii (především při průkazu okluze intrakraniální tepny nebo při nálezu ischémie mozku na sekvencích MR DWI či při vyšetření perfúzní CT);
- předchozí CMP nebo jiné neurologické onemocnění s přetrvávajícím těžkým neurologickým deficitem (hodnota modifikované Rankinovy škály [mRS] > 4);
- diabetes mellitus (DM) a předchozí ischemický iktus. Publikované studie neprokazují, že pacienti s DM a předchozím iktem mají signifikantně horší prognózu a vyšší riziko krvácení než pacienti s DM a bez předchozího iktu;
- infarkt myokardu v posledních 3 měsících. Nedávný infarkt myokardu může být spojen s vyšším rizikem ruptury srdeční stěny se srdeční tamponádou u pacientů léčených IVT;
- velký chirurgický výkon nebo závažný úraz v posledních 14 dnech;
- nedávná biopsie, punkce větších cév nebo nepřímá srdeční masáž při resuscitaci nejsou kontraindikací IVT, pokud u daného pacienta převažuje léčebný prospěch ve srovnání s možným rizikem závažných komplikací;
- těhotenství. Podle publikovaných případů těhotných žen není IVT spojena s vyšším rizikem intrakraniálního krvácení a úmrtí oproti ženám, které nebyly těhotné a neměly kontraindikace IVT. Při zohlednění míry závažných krvácivých komplikací a vzhledem k faktu, že rt-PA neprochází placentou, není těhotenství absolutní kontraindikací léčby IVT, těhotné ženy schopné dát souhlas s podáním IVT mají právo léčbu odmítnout na základě informací, že v publikovaných případech byla zřídka zaznamenána uterinní krvácení a úmrtí plodu;
- intrakraniální tumor; v současné době je k dispozici jen málo dat o bezpečnosti IVT u pacientů s intrakraniálními nádory – IVT může být podána pacientům s extra-axiálními tumory (např. meningeom), ale nedoporučuje se pacientům s intra-axiálními nebo metastatickými tumory.
4. Specifické klinické situace
- Věk < 18 let – u dětí a dospívajících chybí pro IVT randomizovaná klinická studie, nicméně recentně publikovaná data naznačují, že tato léčba může být i v této věkové kategorii prospěšná i přes vyšší riziko systémových krvácivých komplikací.
- Pokud doba začátku příznaků není známá nebo je nejasná, protože příznaky byly přítomny při probuzení nebo tento údaj nelze získat (např. při afázii nebo při poruše vědomí), může být IVT provedena na základě nálezu zobrazovacího vyšetření, který svědčí pro trvání ischémie méně než 4,5 hodiny; CT mozku s normálním nálezem nebo s nálezem časných ischemických změn v méně než 1/3 povodí ACM, nebo MR mozku s nálezem ischemických změn na sekvenci DWI bez korelátu na sekvenci FLAIR, nebo na základě vyšetření multimodální CT nebo MR.
- Předchozí antiagregační léčba včetně duální antiagregace (fixní kombinace kyseliny acetylsalicylové + dipyridamolu nebo kombinace kyseliny acetylsalicylové + klopidogrelu) není absolutní ani relativní kontraindikací IVT.
- Mozková aneurysmata – několik recentně publikovaných prací se věnovalo bezpečnosti a účinnosti léčby IVT u pacientů s mozkovým infarktem a s incidentálními mozkovými aneurysmaty. Výsledky těchto menších studií naznačují, že IVT je u těchto pacientů stejně účinná a bezpečná jako u pacientů bez této kontraindikace. Léčba IVT nebyla v hodnocených souborech pacientů spojena s vyšším rizikem intrakraniálního krvácení.
- Menstruace není absolutní ani relativní kontraindikací IVT. Podle dostupných publikovaných dat je u menstruujících žen bezpečná.
- Léčba IVT se nedoporučuje u pacientů, kteří užívají přímé inhibitory trombinu nebo inhibitory faktoru Xa (NOAK), pokud panuje nejistota ohledně antikoagulačního stavu. Jedná se o situace, kdy není známá nebo je zvýšená hodnota příslušných laboratorních testů pro daný lék nad horní limit laboratoře (dabigatran: aPTT a/nebo Hemoclot; rivaroxaban, apixaban a edoxaban: TT a/nebo antiXa) nebo pokud pacient nepřerušil užívání léku na > 48 hodin.
Další opatření při léčbě intravenózní trombolýzou
Obecná opatření:
- Při zhoršení neurologického deficitu (o > 4 body ve škále NIHSS), při farmakologicky nezvladatelném zvýšení TK, v případě těžkých bolestí hlavy nereagujících na farmakologickou léčbu nebo v případě opakovaného zvracení je doporučeno urgentní vyšetření mozku CT nebo MR a okamžité ukončení IVT, je-li ještě prováděna.
- Intramuskulární injekce nesmí být podána po dobu léčby IVT a následně 60 minut od ukončení IVT, eventuálně déle podle koagulačních parametrů.
- Močový měchýř nesmí být katetrizován po dobu IVT a katetrizace močového měchýře není doporučena ani do 60 minut od ukončení IVT.
- Nazogastrická sonda, centrální žilní katétr, arteriální katétr a jiné invazivní vstupy nesmí být zaváděny po dobu IVT. Po ukončení léčby IVT je možné tyto úkony provést v době, kdy jsou podle příslušných laboratorních vyšetření (aPTT, INR) normalizovány koagulační parametry.
- Po provedení IVT je doporučeno pravidelné sledování koagulace (aPTT, INR, fibrinogenu), a to v čase ukončení IVT a následně každých 6 hodin v prvních 24 hodinách.
- Časné podání plné dávky heparinu, nízkomolekulárního heparinu či heparinoidů není po dobu IVT ani po jejím ukončení doporučeno.
- V indikovaných případech (především u vysokého rizika tromboembolické nemoci) lze zahájit antikoagulační terapii podanou subkutánně ihned po ukončení IVT, v maximální dávce 10 000 IU nefrakcionovaného heparinu/den nebo ekvivalentu LMWH.
Ostatní terapeutické výkony jsou určené pro vybrané pacienty podle klinického stavu a dalších okolností. Zahrnují např. mechanické postupy rekanalizace, intraarteriální trombolýzu (možno provést do 6 hodin od počátku klinických příznaků), karotickou endarterektomii či neurochirurgické výkony, jako např. dekompresní kraniektomii. U expanzivních infarktů mozečku, které utlačují mozkový kmen, je doporučena dekompresní kraniektomie v prvních 72 hodinách.
Dekompresní kraniektomii pro maligní hemisferální infarkt lze považovat za život zachraňující výkon, přičemž přežívající pacienti mohou vykazovat reziduální neurologický deficit, který jim umožňuje samostatný život bez závislosti. Indikační kritéria pro dekompresní kraniektomii jsou následující:
- věk 18–60 let;
- těžký neurologický deficit (hodnota NIHSS > 15 bodů);
- kvantitativní porucha vědomí;
- ischémie přesahující polovinu povodí ACM podle CT (se současným infarktem nebo bez současného infarktu v povodí arteria cerebri anterior nebo arteria cerebri posterior na stejné straně), nebo objem infarktu > 145 cm3 podle sekvencí MR-DWI;
- čas do 45 hodin (operace do 48 hodin) od vzniku příznaků.
Součástí léčby je okamžité zahájení potřebné fyzioterapie u pacientů s funkčním deficitem (hybným, kognitivním, fatickým, psychickým) již na akutním lůžku JIP a dále její pokračování na specializačních rehabilitačních lůžkách a na lůžkách následné péče až do stabilizace zdravotního stavu. Cílem je plné uzdravení, eventuálně minimalizace postižení do takového stupně, aby byla zachována soběstačnost pacientů a byla možná jejich resocializace. U všech pacientů léčených IVT musí být sledovány, vyhodnocovány a dokumentovány především tyto parametry:
- účinnost (hodnocená tíží neurologického deficitu a funkčního stavu pomocí škál NIHSS a mRS),
- bezpečnost (hodnocená výskytem krvácivých komplikací a úmrtností),
- časový interval od převzetí pacienta zdravotnickým zařízením do zahájení IVT [8].
6. 3. Prevence iCMP
V závislosti na závažnosti postižení a poskytnuté léčbě lze po 3 měsících od MI očekávat asi 30% mortalitu, 30% invaliditu a 40% pravděpodobnost částečného nebo úplného vyléčení. Primární prevence, tj. prevence vzniku CMP, je jednou z priorit zdravotní politiky státu. Sekundární prevence může významně snížit pravděpodobnost opakování iCMP.
- Primární prevence – opatření k eliminaci vaskulárních rizikových faktorů:
- a) pravidelná kontrola a snižování TK;
- b) pravidelná kontrola glykémie, u DM úprava životního stylu a individualizovaná farmakoterapie;
- c) je doporučeno podávat statiny u hyperlipoproteinémie;
- d) je doporučen zákaz kouření cigaret;
- e) je doporučen zákaz nadměrné konzumace alkoholu;
- f) je doporučena pravidelná fyzická aktivita;
- g) je doporučena dieta s omezením soli a nasycených tuků, bohatá na ovoce, zeleninu, vlákninu;
- h) u vyšších hodnot BMI je doporučena redukční dieta;
- i) je doporučeno léčit poruchy dýchání ve spánku.
- Sekundární prevence:
- a) specifické medikamentózní postupy (antiagregační či antikoagulační terapie)
- je doporučeno, aby byla pacientům po iCMP podávána antitrombotická terapie;
- je doporučeno, aby pacientům nevyžadujícím antikoagulaci byla podávána antiagregační terapie (kombinace ASA a dipyridamolu);
- je doporučeno podávat antikoagulancia (INR 2,0–3,0) po iktu ve spojitosti s fibrilací síní a s kardioembolickým iktem;
- b) karotická endarterektomie (CEA) nebo angioplastika (CAS)
- CEA je doporučena u pacientů se stenózou ACI 70–99%, a to co nejdříve po poslední ischemické příhodě, po TIA a lehké CMP nejlépe během 2 týdnů;
- CEA může být indikována i u některých pacientů se stenózou 50–69%;
- CEA není doporučena u pacientů se stenózou méně než 50%;
- karotická angioplastika je doporučena u pacientů s vysokým rizikem anestezie a operačního výkonu, u pacientů s lokalizací stenózy v chirurgicky nepřístupné oblasti, u restenózy po CEA a po radiační stenóze.
7. HEMORAGICKÉ CMP
Vznikají nejčastěji v důsledku ruptury stěny mozkové cévy nebo ruptury mozkové tepenné výdutě (aneurysmatu). Představují přibližně 20 % všech CMP a jsou mnohem závažnější z hlediska přežití pacienta či další prognózy. Zásady primární a sekundární prevence jsou shodné se zásadami u ischemické CMP, pouze se na ně klade ještě větší důraz.
Hemoragické CMP zahrnují intracerebrální krvácení (ICH) a subarachnoidální krvácení (SAH).
Pacienti s prokázaným intracerebrálním i subarachnoidálním krvácením (podle CT mozku) jsou směrováni do Komplexních cerebrovaskulárních center z důvodu co nejrychlejšího poskytnutí neurochirurgické nebo neurointervenční terapie.
1. Intracerebrální krvácení
Krvácení do mozku při tzv. hemoragické cévní mozkové příhodě vzniká protržením malých tepen nejčastěji vlivem vysokého krevního tlaku. Projevy mozkových krvácení závisí na rozsahu a charakteru krvácení. Pokud je krvácení do mozku většího rozsahu, dochází ve většině případů k destrukci mozkové tkáně, což se projeví silnými bolestmi hlavy, zvracením, poruchou vědomí a pacient je ohrožen na životě. Při menším krvácení je mozková tkáň utlačována a projevuje se to příznaky podle toho, v jaké oblasti mozku ke krvácení dochází. Diagnostika krvácení do mozku spočívá v provedení CT vyšetření a některých laboratorních testů se zaměřením na krevní obraz, hematokrit, hladinu cukru v krvi a mineralogram. Nezbytnou součástí diagnostiky je i provedení EKG. Léčba akutního stadia spočívá v korekci vysokého krevního tlaku a mozkového edému. V těžších případech se přistupuje k chirurgické léčbě. Krvácení do mozku vede v důsledku útlaku mozkové tkáně ke tvorbě řady klinických příznaků, ale i komplikací. Jsou to především neurologické projevy, jako je úplná či částečná ztráta motorické hybnosti, epileptické záchvaty, zmatenost až různě hluboké poruchy vědomí, zvracení, silné bolesti hlavy.
2. Subarachnoidální krvácení
Subarachnoidální krvácení znamená vznik krevního výronu mezi pia mater a arachnoideou, což je prostor, kde se nachází mozkomíšní mok. Příčinou je často ruptura vakovitého aneurysmatu z tepny nejčastěji na bazi mozku. Výdutě se tvoří na základě vrozeného nebo získaného oslabení cévní stěny vlivem vysokého krevního tlaku. Další možnou příčinou jsou tzv. arteriovenózní malformace, krvácivé choroby nebo vaskulopatie. Subarachnoidální krvácení se projevuje náhle vzniklou silnou bolestí hlavy, zvracením a poruchou vědomí. Později, po několika hodinách, se mohou objevit i teploty a meningeální jevy, což jsou neurologické příznaky z dráždění mozkomíšních plen. Stanovení diagnózy subarachnoidálního krvácení vychází z CT vyšetření a z vyšetření mozkomíšního moku, ve kterém se objeví krev. Dalším vyšetřením, které se provádí při podezření na subarachnoidální krvácení, je angiografie, kdy se pomocí katétru a kontrastní látky zobrazí průběh daných tepen. Léčba subarachnoidálního krvácení spočívá v absolutním klidu na lůžku, tlumení zvracení a bolesti hlavy pomocí léků, podle aktuálního stavu je pacient indikován k operativnímu řešení. Provádí se tzv. zaklipování aneurysmatu (naložení svorky na krček výdutě), resekce A-V malformace (chirurgické odstranění celé oblasti mozku s patologickým cévním zásobením).
8. CMP A DOČASNÁ PRACOVNÍ NESCHOPNOST (DPN)
Posuzování pracovní neschopnosti je upraveno zákonem č. 187/2006 Sb., o nemocenském pojištění, ve znění pozdějších předpisů. V práci je uveden počet onemocnění CMP a průměrný počet prostonaných dnů u ekonomicky aktivních obyvatel v okrese Trutnov pomocí programu „NEM“ v letech 2010–2014 pro diagnózy I60–I69 podle MKN-10. Pro srovnání jsou uvedeny ještě údaje za okres Hradec Králové (HK) a ČR – tabulky 1 a 2.
Tab. 1. Dočasná pracovní neschopnost na CMP (dg. I60–I69) celkem a na 100 000 obyvatel 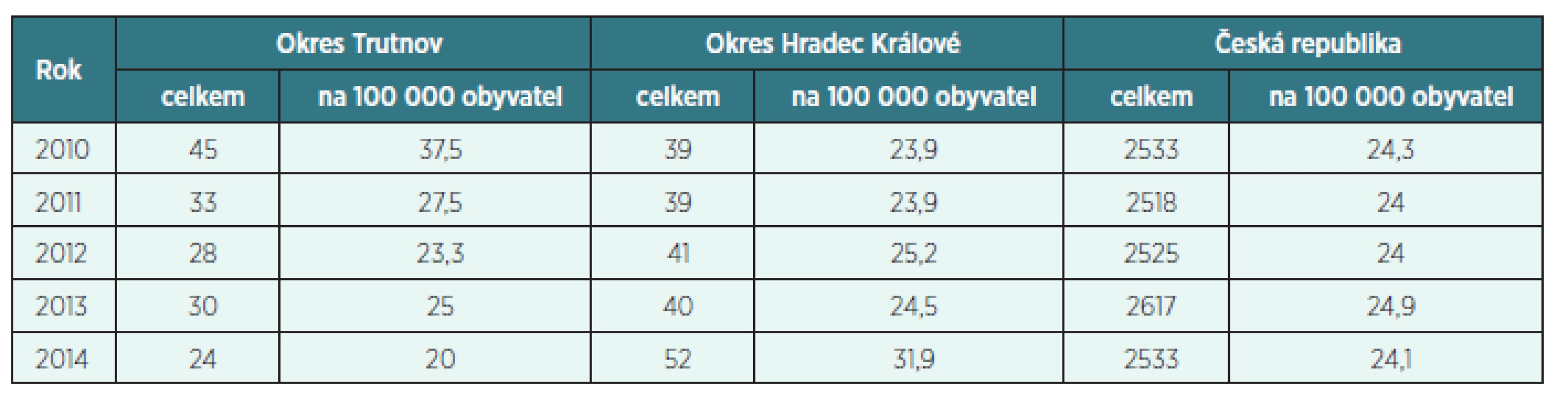
Tab. 2. Průměrná délka ukončené dočasné pracovní neschopnosti na CMP (dg. I60–I69) ve dnech 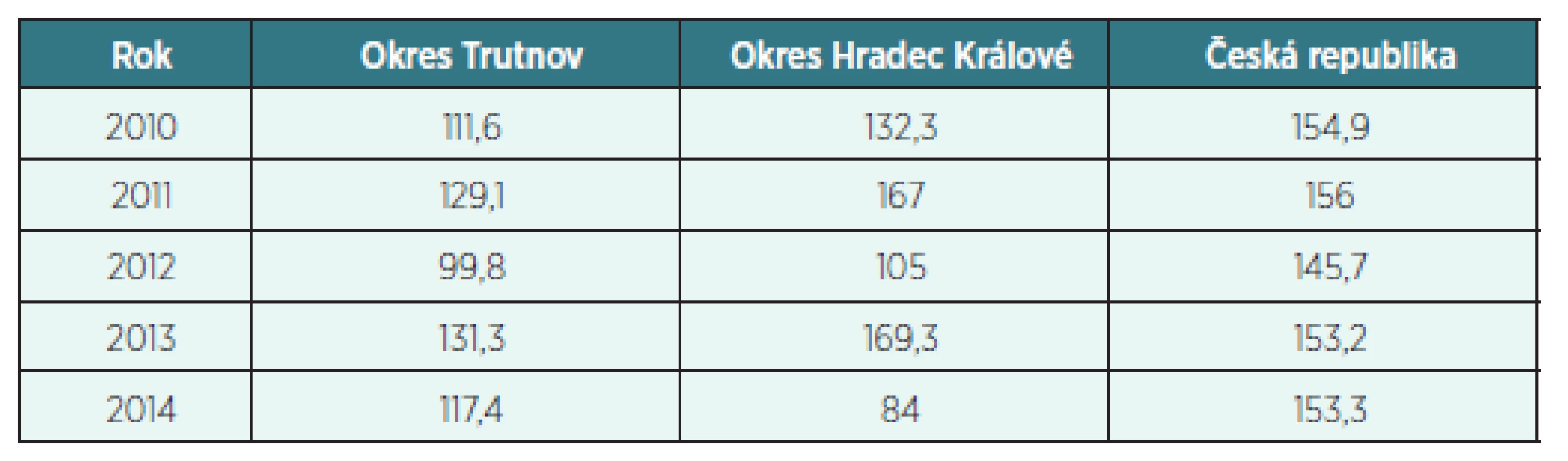
Výsledky
- V letech 2010 a 2011 byl počet nemocných CMP na 100 000 obyvatel v okrese Trutnov významně vyšší než v dalších sledovaných letech i než v okrese HK a celé ČR. Mohlo by to souviset s tím, že nemocnice Trutnov dovybavila iktové centrum na předepsanou standardní evropskou úroveň (a zlepšila tak diagnostiku a kvalitu péče až v průběhu roku 2012 až září 2013). Z toho důvodu pravděpodobně bylo méně pacientů v daných letech 2010 a 2011 předáváno do Komplexního cerebrovaskulárního centra ve FN HK (z důvodu minimalizace následků CMP je naprosto nutné, aby diagnóza byla co nejpřesnější a byla stanovena co nejrychleji).
- V roce 2014 byl počet nemocných CMP na 100 000 obyvatel v okrese Trutnov oproti okresu HK i ČR významně nižší. V ten samý rok 2014 byl oproti tomu významně vyšší počet nemocných v okrese HK. Možným vysvětlením je velmi dobrá organizace práce mezi rychlou záchrannou službou, iktovým centrem v nemocnici Trutnov a KCC ve FN KH a tzv. složité případy byly včas předávány do KCC k provedení specializovaných intervenčních výkonů, které nelze provádět v iktových centrech (dekompresní kraniektomie, arteriální trombolýza, mechanické postupy rekanalizace a další).
- Průměrná délka ukončené DPN na CMP v roce 2014 v okrese HK byla významně nižší než v okrese Trutnov i celé ČR. I to by mohlo souviset se stále se zlepšující úrovní péče o pacienty s CMP v rámci přednemocniční péče a především péče v KCC, které je spádovým pracovištěm pro okres Trutnov a kam jsou předávány nejsložitější případy. Toto se odráží nejen ve zlepšování zdravotního stavu po CMP, ale i v počtu prostonaných dnů.
- Průměrná délka ukončené DPN na CMP nepřekročila ve sledovaných letech 2010–2014 jak v okrese Trunov, tak v okrese HK i celé ČR 180 prostonaných dnů. Lze říci, že u většiny pacientů je po půl roce od vzniku onemocnění (týká se především iCMP) zdravotní stav víceméně stabilizovaný. Na druhé straně je však třeba vědět, že u hemoragických CMP je zdravotní postižení téměř vždy mnohem závažnější a počet prostonaných dnů bývá daleko vyšší. Není výjimkou, že u řady těchto případů je vykázáno 380 prostonaných dnů.
9. CMP A INVALIDITA
Invalidita je posudkově medicínská kategorie důchodového pojištění. Je kategorií vícerozměrnou, obsahuje skutečnosti zdravotní, ekonomické, pracovní a sociální. Od 1. 1. 2010 je invalidita posuzovaná podle zákona č. 306/2008 Sb., o důchodovém pojištění, kterým byl novelizován původní zákon č. 155/1995 Sb., a dále podle prováděcí vyhlášky MPSV č. 359/2009 Sb., kterou se stanoví procentní míra poklesu pracovní schopnosti a náležitosti posudku o invaliditě a upravuje posuzování pracovní schopnosti pro účely invalidity (vyhláška o posuzování invalidity) – tabulky 3–6.
Tab. 3. Uznaná invalidita na CMP (dg. I60–I69) v letech 2010–2014 v okrese Trutnov 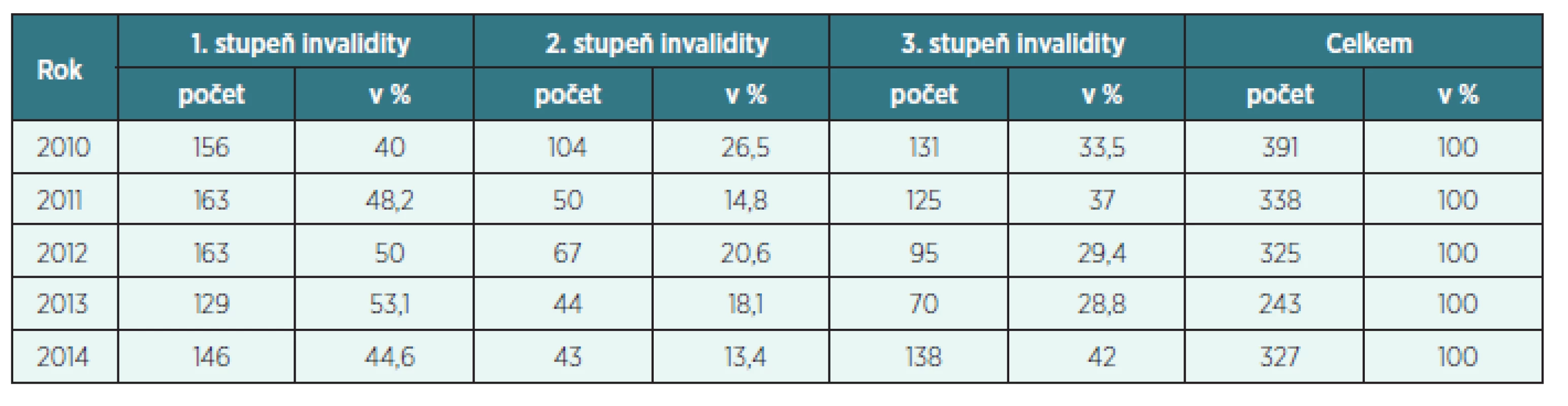
Tab. 4. Uznaná invalidita na CMP (dg. I60–I69) v letech 2010–2014 v ČR 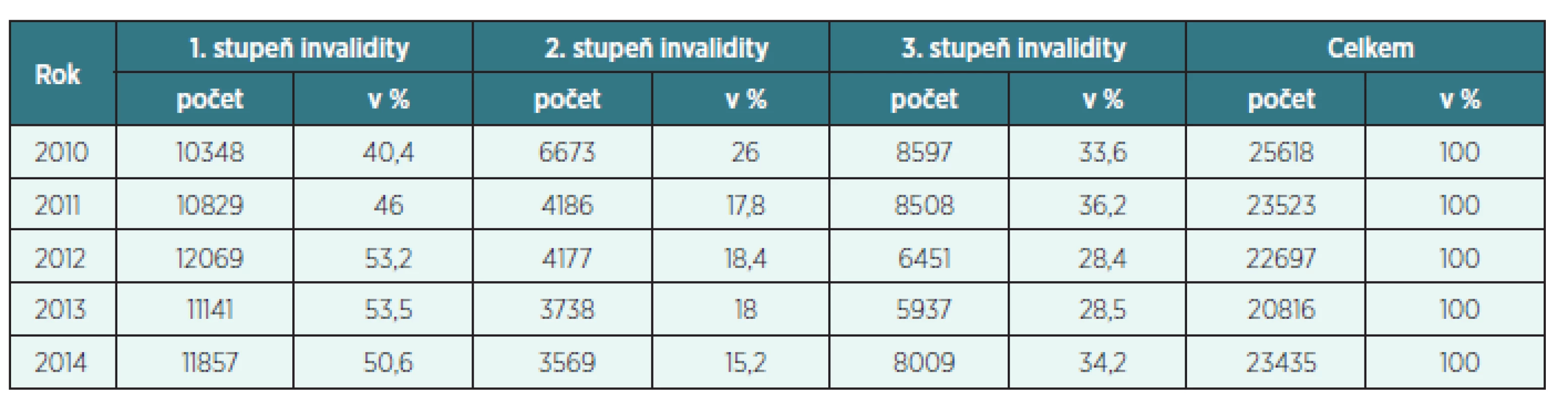
Tab. 5. Neuznaná invalidita na CMP (dg. I60–I69) v letech 2010–2014 v okrese Trutnov 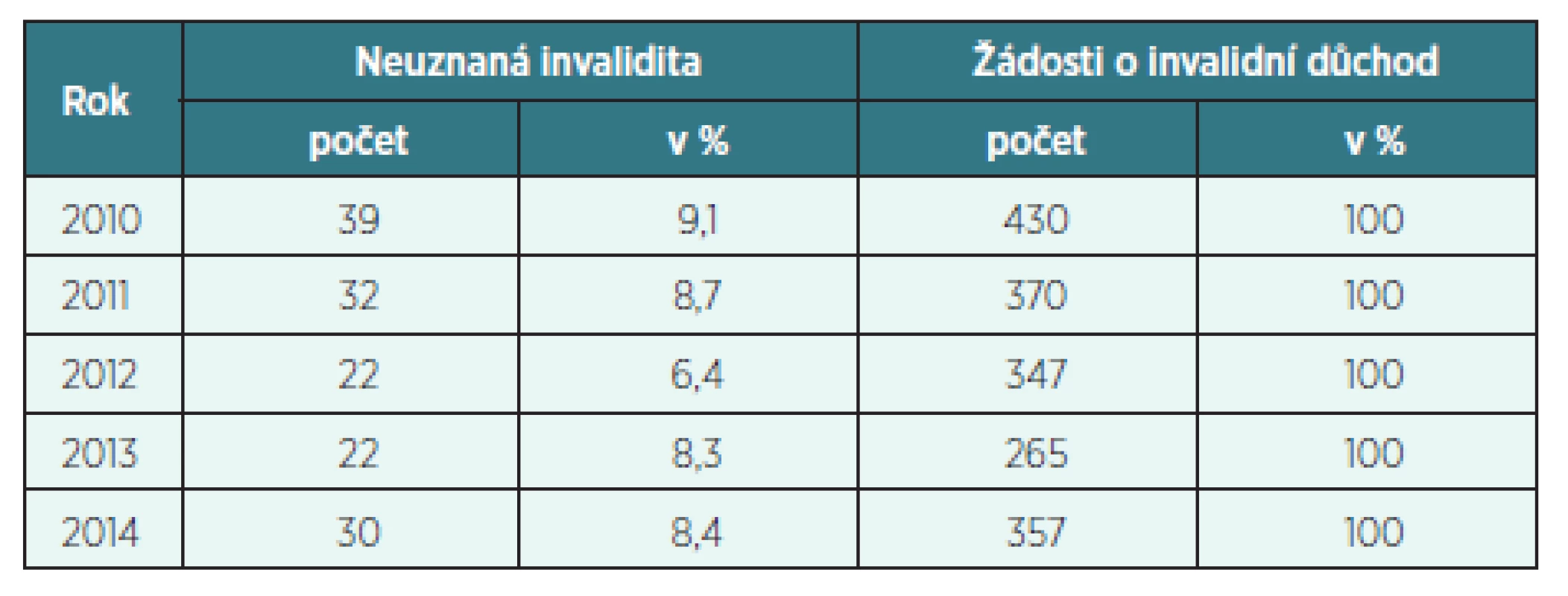
Tab. 6. Neuznaná invalidita na CMP (dg. I60–I69) v letech 2010–2014 v ČR 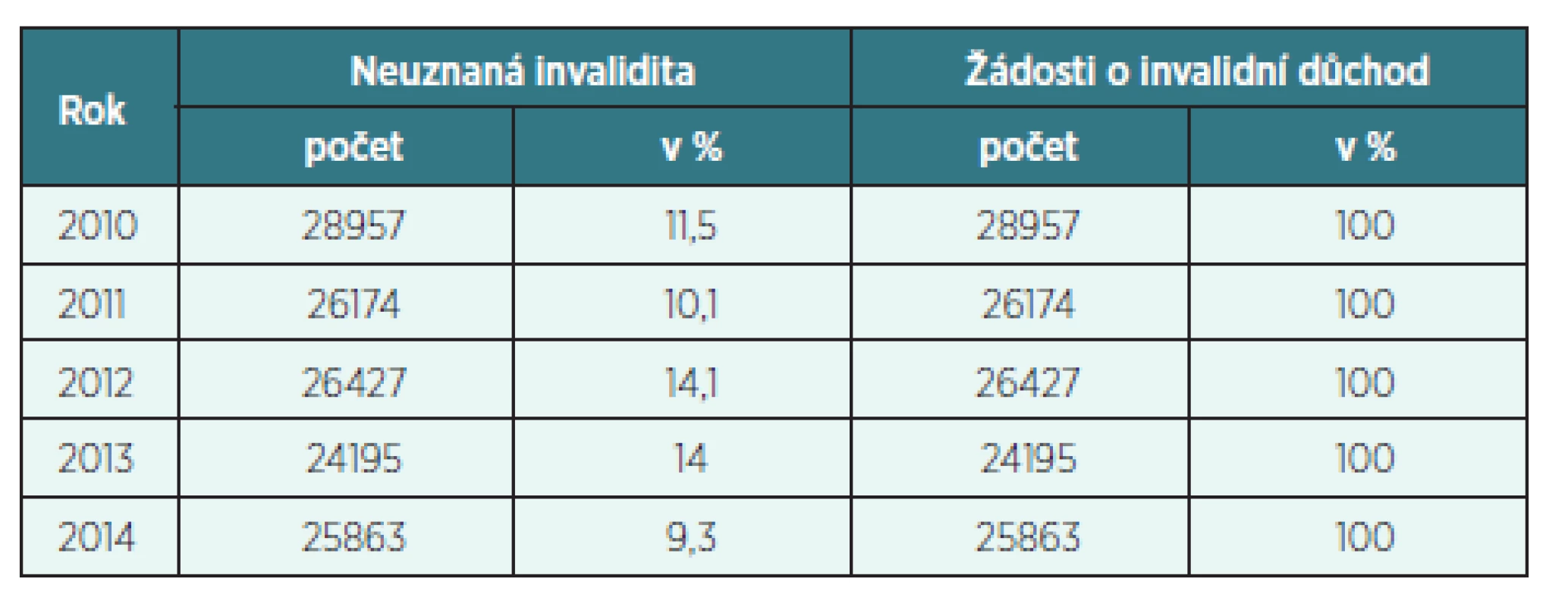
Pro posouzení pracovní schopnosti po prodělané CMP je nutné komplexně hodnotit poruchu motorickou, senzorickou, psychickou, poruchu řeči a kognitivních funkcí. Pokud dochází u pacientů k recidivám CMP, zdravotní stav se postupně zhoršuje. V hodnocení poklesu pracovní schopnosti se opíráme především o nález neurologický, psychiatrický a psychologický.
Výsledky
- Uznaná invalidita 1. stupně
Ve sledovaných letech 2010–2014 postupně narůstalo procento uznaných invalidit 1. stupně na CMP v okr. Trutnov až do roku 2013. V roce 2014 došlo významně k poklesu uznaných invalidit 1. stupně cca o 8 % oproti roku 2013 a cca o 5 % oproti roku 2012. V ČR je situace obdobná, pokles je však daleko nižší, činí cca 3 % (na druhou stranu však došlo v roce 2014 k významnému nárůstu uznaných invalidit 3. stupně v okrese Trutnov).
- Uznaná invalidita 2. stupně
Ve sledovaných letech 2010–2014 v okrese Trutnov počet uznaných invalidit 2. stupně na CMP stále mírně klesal, a to ve prospěch uznaných invalidit 1. stupně. V ČR je situace obdobná, jako v okrese Trutnov. Pokles uznaných invalidit 2. stupně ve prospěch uznaných invalidit 1. stupně zřejmě souvisí s velmi dobrou funkcí iktových center a především KCC, kam jsou bez prodlevy předáváni ti pacienti, u kterých jsou prováděny život zachraňující výkony, které lze provádět pouze v rámci těchto komplexních center (dekompresní kraniektomie, arteriální trombolýza, mechanické postupy rekanalizace a další).
- Uznaná invalidita 3. stupně
Ve sledovaných letech 2010–2014 se v okrese Trutnov počet uznaných invalidit 3. stupně v letech 2010, 2012 a 2013 pohyboval kolem 30 % všech uznaných invalidit na následky CMP. K významnému nárůstu však došlo v roce 2011, kdy počet uznaných invalidit 3. stupně činil 37 % a v roce 2014, kdy počet uznaných invalidit 3. stupně činil dokonce 42 % všech uznaných invalidit na následky CMP. V ČR takto významný nárůst zaznamenán nebyl. Při bližším rozboru tohoto jevu se zjistilo, že v uvedených letech 2011 a 2014 byl vykázán v okrese Trutnov významně vyšší počet subarachnoidálních (dg. I60) a intracerebrálních krvácení (dg. I61) než v letech 2010, 2012 a 2013. Jedná se o hemoragické CMP, které mají obecně daleko závažnější prognózu, než ischemické CMP. Z podkladů, které má posudková služba, nebylo možné tento jev blíže analyzovat.
- Neuznaná invalidita
Ve sledovaných letech 2010–2014 v okrese Trutnov i v celé ČR neměl počet neuznaných invalidit ani vzestupnou, ani sestupnou tendenci. V okrese Trutnov nebyl uznán žádný stupeň invalidity v letech 2010–2014 průměrně u 8 % všech podaných žádostí o přiznání invalidního důchodu na následky CMP. V ČR nebyl v letech 2010–2014 uznán žádný stupeň invalidity průměrně u 13 % všech podaných žádostí o přiznání invalidního důchodu na následky CMP.
10. ZÁVĚR
Cílem sdělení je upozornit na problematiku onemocnění cévní mozkovou příhodou. Česká republika patřila donedávna k zemím s nejvyšší nemocností, s dvoj - až trojnásobně vyšší incidencí oproti ostatním vyspělým státům Evropy, úmrtnost u nás dosahovala ve srovnání s většinou vyspělých států téměř dvojnásobných hodnot.
Zkušenosti vyspělých evropských států ukázaly, že nejúčinnějším prostředkem ke snižování těchto nepříznivých ukazatelů je léčba na specializovaných pracovištích typu iktových center a dále zřizování dostatečné sítě specializovaných rehabilitačních pracovišť, která poskytují intenzivní a kvalifikovanou odbornou rehabilitační péči. Česká republika začala vytvářet síť tzv. iktových center v roce 2010 na základě celoevropského konsenzu v roce 1995 a doporučení European Stroke Organization (ESO) v roce 2008.
Podle výsledků statistických údajů ve vyspělých evropských státech původně těžce postižení pacienti po CMP se z jedné třetiny vracejí do původní kvality života před příhodou, další jedna třetina pacientů se za pomoci sociálních služeb a dlouhodobých podpor vrací do běžného života, jsou schopni žít doma a někteří z nich se vracejí do práce a poslední třetina zůstává těžce postižena a potřebuje dlouhodobou péči.
Soustředěním péče o pacienty s CMP do KCC a iktových center se i v ČR daří zlepšovat prognózu těchto nemocných i quoad laborem, když tato diagnóza již neznamená automaticky invaliditu v nejvyšším stupni. Uvedené výsledky ve sledovaných letech 2010–2014 svědčí o tom, že hospitalizace pacientů s CMP na iktových jednotkách významně zmenšuje následky onemocnění oproti hospitalizaci na standardních lůžkách.
Prohlášení
Autorka prohlašuje, že její práce nebyla ovlivněna firemními zájmy.
Adresa pro korespondenci:
MUDr. Alena Šádová
Okresní správa sociálního zabezpečení Trutnov LPS
Horská 5
54101 Trutnov 1
e-mail: alena.sadova@cssz.cz
Zdroje
1. Ambler, Z. Neurologie pro studenty lékařské fakulty. Praha 2004, s. 147–178.
2. Kalita, Z. et al. Akutní cévní mozkové příhody: Diagnostika, patofyziologie, management. Maxdorf, Praha 2006, s. 623.
3. Škoda, O., Hercig, R., Mikulík, R. et al. Klinický standart pro diagnostiku a léčbu pacientů s ischemickou cévní mozkovou příhodou a s tranzitorní ischemickou atakou. Praha 2011.
4. Čevela, R., Čeledová, L., Zvoníková, A. Posudkové lékařství. Grada Publishing, Praha 2010.
5. Věstník MZ ČR 2/2010 Péče o pacienty s cerebrovaskulárním onemocněním v ČR.
6. Věstník MZ ČR 8/2010 Metodický pokyn – Cerebrovaskulární péče v ČR.
7. Věstník MZ ČR 10/2012 Metodický pokyn – Péče o pacienty s akutní cévní mozkovou příhodou (triáž pacientů, spádové oblasti KCC/IC, indikátory výkonnosti a kvality KCC/IC).
8. Neumann, J., Tomek, A., Školoudík, D., Škoda, O., Mikulík, R., Herzig, R., Václavík, D., Bar, M., Šaňák, D. Doporučený postup pro intravenózní trombolýzu v léčbě akutního mozkového infarktu – verze 2014.
9. Zákon č. 374/2011 Sb., o zdravotnické záchranné službě.
10. Zvoníková, A., Čeledová, L., Čevela, R. Základy posuzování invalidity. Grada Publishing, Praha 2010.
11. Vyhláška MPSV č. 359/2009 Sb., kterou se stanoví procentní míra poklesu pracovní schopnosti a náležitosti posudku o invaliditě a upravuje posuzování pracovní schopnosti pro účely invalidity.
12. Statistické údaje ČSSZ – program POSUDKY a program NEM (statistika DPN podle diagnostických skupin).
13. ÚZIS ČR: Zdravotnická ročenka Královéhradeckého kraje 2012.
14. ÚZIS ČR: Zdravotnická ročenka České republiky 2012.
Štítky
Posudkové lekárstvo Pracovné lekárstvo
Článek Invalidní vozíky
Článok vyšiel v časopiseRevizní a posudkové lékařství
Najčítanejšie tento týždeň
2016 Číslo 1
-
Všetky články tohto čísla
- Centralizované posuzování zdravotnických prostředků ve VZP ČR
- Lékařská zpráva a její význam
- Revize centrové péče pro onemocnění psoriázou
- Cévní mozkové příhody v posudkovém lékařství, význam včasné a správné diagnostiky a léčby pro minimalizaci následků onemocnění
- Milé čtenářky a milí čtenáři, milí a vážení přispěvatelé
- Parafarmaceutika, samoléčba a prevence
- Kompenzační pomůcky pro tělesně postižené
- Invalidní vozíky
- PLÁN ODBORNÝCH AKTIVIT SPOLEČNOSTI REVIZNÍHO LÉKAŘSTVÍ V ROCE 2016
- Nejčastější problematika řešená revizními lékaři v souvislosti s preskripcí zdravotnických prostředků pro tělesně postižené
- Revizní a posudkové lékařství
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Lékařská zpráva a její význam
- Parafarmaceutika, samoléčba a prevence
- Invalidní vozíky
- Cévní mozkové příhody v posudkovém lékařství, význam včasné a správné diagnostiky a léčby pro minimalizaci následků onemocnění
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



