-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
- Kariéra
Vertebrogenní algický syndrom z pohledu pojistných a nepojistných systémů
Vertebrogenic algic/painful syndrome from the standpoint of insurance and non-insurance systems
The pain of vertebrogenic origin is the most frequent complaint bringing the patient to the physician. The overload of the axial system begins as early as around the age of 13 years and culminates about the age of 40 years. It originates in repeated lifting of load, bending, uncoordinated movements and unusual positions. The other risk factors for origin of vertebrogenic pains include overweight, sedentary jobs or, on the contrary, physically requiring occupations and work in imposed positions.
In statistical surveys, vertebrogenic disorders occupy first positions in morbidity as well as in invalidity/disability pension. The communication presents a short out line of evaluating incapacity to work, invalidity, contributions to care and exceptional advantage in the Czech Republic and at the Medical Evaluation Service of Litoměřice.Key words:
vertebrogenic disorders – painful way of behavior – incapacity to work – invalidity – non-insurance systems
Autori: MUDr. Stanislava Sovová
Pôsobisko autorov: Oddělení LPS, OSSZ Litoměřice
Vyšlo v časopise: Reviz. posud. Lék., 15, 2012, č. 2, s. 62-71
Kategória: Přehledové články
Súhrn
Bolest vertebrogenního původu je nejčastější stížností nemocného, která ho přivádí k lékaři. Přetěžování axiálního systému začíná již kolem 13. roku věku s vyvrcholením kolem 40. roku. Má původ v opakovaném zvedání břemen, ohýbání, nekoordinovaných pohybech a nezvyklých polohách. Pro vznik vertebrogenních bolestí existují také jisté rizikové faktory, jako jsou nadměrná tělesná hmotnost, sedavé zaměstnání, či naopak fyzicky náročné profese s výkonem práce ve vynucených polohách.
Ve statistikách zaujímají vertebrogenní poruchy první místa jak v nemocnosti, tak v přiznání invalidního důchodu. Ve sdělení je uveden krátký přehled posuzování pracovní neschopnosti, invalidity, příspěvků na péči i mimořádných výhod v rámci ČR i na oddělení LPS Litoměřice.Klíčová slova:
vertebrogenní poruchy – bolestivý způsob chování – pracovní neschopnost – invalidita – nepojistné systémyÚvod
V odborných článcích a sděleních se často setkáváme s tematikou srdečních onemocnění, s novinkami z oboru onkologie, pneumologie či gastroenterologie. Zdá se, že téma vertebrogenních poruch je tak trochu v pozadí, a to zcela neprávem. V ordinacích praktických lékařů i odborníků jsou nemoci kosterní a svalové soustavy jednou z nejčastějších příčin pracovní neschopnosti, v jednacích místnostech posudkových lékařů jsou bolesti zad nejčastější příčinou invalidizace posuzovaných. Dorzopatie a spondylopatie se tak stávají problémem nejen medicínským, ale i společensko-ekonomickým.
Náročná je nejen diagnostika obtíží s nutností využití veškeré moderní techniky – CT, MR, neméně náročná je i péče o tyto pacienty. Při léčbě vertebrogenních poruch je nutná kvalitní interdisciplinární spolupráce. Léčbou se zabývají praktičtí lékaři, neurologové, neurochirurgové, ortopedi, rehabilitační lékaři, v krajních případech i lékaři ambulancí pro léčbu bolesti. Ani vyhledání pomoci psychologa či psychiatra není výjimkou. U přechodu obtíží do chronicity bývá totiž typická porucha spánku, podrážděnost, nechutenství, zácpa. Objevuje se snížená tolerance bolesti, psychomotorická retardace, obecně snížení motorické aktivity. U mnoha pacientů se vyvíjí deprese a vznik tzv. bolestivého chování. Jeho hlavní znaky jsou strach o zdraví, zasmušilost a trvalý pobyt doma, omezení sociálních kontaktů i předchozích zájmů, rezistence k ujišťování o nezávažnosti stavu, častá návštěva různých lékařů a závislost na lécích, klinické známky verbální (především afektivní) i nonverbální (grimasování, tření, zaujímání protibolestivých pozic, používání opěrných pomůcek atd.).
Ne vždy se tak podaří stav pacienta stabilizovat do té míry, aby byl možný plný návrat do pracovního procesu. Jedná se jak o pacienty, kteří nebyli indikováni k operačnímu řešení, tak o pacienty po jedné či několika operacích páteře. Ti potom končí na odděleních posudkového lékařství k posouzení zdravotního stavu pro stanovení stupně invalidity, stupně závislosti či přiznání mimořádných výhod. I když v poslední době došlo k posunu náhledu na posuzované s onemocněním páteře, tvořili právě tito nemocní plných 20 % všech posuzovaných v rámci invalidity a 5–10 % posuzovaných v rámci nepojistných systémů na oddělení LPS Litoměřice v roce 2011. Celé sdělení se zabývá problematikou bolestí zad, zpracované statistiky jsou také za loňský a předloňský rok, proto i citované verze zákonů jsou z tohoto období.
Vertebrogenní algický syndrom, etiologie, klinické syndromy, klinická diagnostika, terapie
Je nutné si uvědomit, že běžně používaný pojem vertebrogenní algický syndrom není zcela výstižný. Ne vždy má bolest páteře příčinu v páteři samotné, někdy jde např. o přenesenou bolest z nemocného vnitřního orgánu, postiženy mohou být svaly, ale i nervová soustava.
Příčin bolestí zad je celá řada, jednak funkčních, ale i strukturálních, na kostech, kloubech, vazech, svalech a nervech.
- Funční blokáda v páteřním segmentu – dojde k mechanickému uskřinutí výchlipky kloubního pouzdra mezi kloubní plošky, druhotně se vyvolá svalový spasmus, který zvyšuje bolest.
- Přetížení svalů a vazů – při špatném držení těla, vadných pohybových stereotypech, při hypermobilitě, při nadměrně těžké práci.
- Degenerativní onemocnění páteře – adaptační změny reagující na přetěžování páteře či horší stabilitu segmentu, jde o projev stárnutí a přirozeného opotřebování. Do této skupiny patří:
- Spondylóza – na ventrálních a dorzálních okrajích obratlových těl se tvoří kostěné návalky – osteofyty. Klinicky nepříznivé jsou zvláště dorzální osteofyty v dolní krční páteři, které zužují foramen intervertebrale a mohou způsobit kompresi míšního kořene. Tento morfologický nález se nesmí přeceňovat, někteří jedinci s velkým nálezem spondylotických změn nemají obtíže.
- Spondylartróza – dochází k poškození kloubních chrupavek (zúžení kloubní štěrbiny), vzniku okrajových osteofytů.
- Chondróza meziobratlové ploténky – zmenšuje se množství vody v ploténce, ta ztrácí elasticitu, vznikají trhliny v anulus fibrosus. Snižuje se výška ploténky, vzniká instabilita v segmentu. Kostní tkáně krycích plotének přilehlých obratlů reagují sklerózou (osteochondróza).
- Protruze disku, prolaps disku – termín protruze se užívá, když dojde k vyklenutí disku při oslabení anulus fibrosus (v CT obraze jde o hladce ohraničené vyklenutí do 3 mm). O prolapsu disku hovoříme tehdy, když vznikne ruptura anulus fibrosus a vyhřezlé části ploténky se dostávají do páteřního kanálu. Pak mohou mechanicky tlačit na durální vak nebo kořeny.
- Úrazy – jedná se o kontuze či distorze páteře, luxace a zlomeniny obratlů. Po úrazech je výrazná bolestivost s omezením pohybu, existuje zde nebezpečí poranění míchy a kaudy.
- Spondylolýza a spondylolistéza – spondylolýza je přerušení obratlového oblouku v isthmu v interaurikulární části. Příčina může být vrozená nebo z přetížení či následkem úrazu. Spondylolistéza vznikne při oboustranném defektu isthmu, kdy dojde k posunu přetíženého obratle dopředu, zadní část oblouku zůstává v normální poloze.
- Nádory – vyskytují se celkem vzácně, jsou zde zastoupeny benigní formy (osteom, meningeom, neurinom) i maligní nádory (myelom, metastázy).
- Osteoporóza – při snížených mechanických vlastnostech kostí vznikají v obratlech mikrofraktury, jejich zmnožením vznikají deformity klínovitého charakteru (v oblasti Th páteře) či bikonkávní (v L oblasti páteře). Dochází ke kompresivním zlomeninám.
- Revmatická onemocnění.
- Osteomyelitida páteře.
- Onemocnění vnitřních orgánů.
- Získané deformity – Scheuermannova choroba, skolióza.
- Psychogenní faktory.
Klasifikace vertebrogenních bolestí
- Podle začátku a trvání bolesti:
Akutní – okamžitý začátek, trvání do 3 měsíců.
Subakutní – postupný začátek, trvání do 3 měsíců.
Chronické – bez ohledu na začátek trvá déle než 3 měsíce.
- Podle lokalizace a šíření bolesti:
Lokální bolest – nemá iradiaci do okolí (lumbalgie, cervikalgie).
Pseudoradikulární bolest – místem vzniku bolesti je periferní somatická tkáň (funkční poruchy v kloubech pánevního kruhu, páteře), prostřednictvím periferních nervů a míšních kořenů je bolest převedena do odpovídajících myotomů a sklerotomů.
Radikulární bolest – bolest s projekcí podél dermatomu, který je inervován z úrovně poškozeného míšního kořene (výhřezy meziobratlových plotének, degenerativní změny páteře).
Klinický obraz nejčastějších vertebrogenních onemocnění
Akutní blok krční páteře – blokáda vznikne při práci ve strnulé poloze, špatné poloze ve spánku, při prudkém pohybu hlavou. Projevuje se antalgickým držením hlavy, bolestí podél páteře, zvětšující se při pohybu. Někdy je přítomen vegetativní doprovod. Na RTG je napřímená krční lordóza.
Cervikalgie – tupější, stálá bolest krční páteře s propagací do týla, do ramen. Na RTG jsou většinou patrny degenerativní změny. V klinickém obrazu jsou známky vadného držení, svalové dysbalance a omezení dynamiky páteře.
Cervikokraniální syndrom – bolesti hlavy, častěji jednostranné.
Cervikobrachiální syndrom – bolesti krční páteře se propagují do horní končetiny a nemají ráz kořenového syndromu. Příčinou bývají blokády C páteře.
Kořenové syndromy na horní končetině – pásovitá bolest na horní končetině do prstů. V klinickém obraze bývá snížená svalová síla, snížené reflexy, porucha čití. Na horní končetině se nejčastěji setkáváme s kořenovými syndromy C5 a C6 s projekcí u C5 do paže a omezením abdukce v rameni, u syndromu C6 jdou bolesti do palce a ukazováku, v klinickém obraze se projevuje omezením flexe v lokti a extenze v zápěstí. Dalším kořenovým syndromem je syndrom C7, při něm se bolest propaguje do středních prstů, je oslabena extenze v lokti a kořenový syndrom C8, kdy se bolest projikuje do malíku a bývá oslabená flexe prstů.
Bolesti v oblasti hrudní páteře – jsou způsobené blokádami meziobratlových a kostotransverzálních kloubů, neuralgie při herpes zoster.
Lumbago – akutně vzniklá bolest, většinou zatím bez obrazu kořenové komprese.
Chronické lumbalgie – tupé bolesti dolní části zad z přetěžování vazů, svalů, funkčních kloubních blokád. Příčinou je nejčastěji degenerativní onemocnění páteře.
Kořenové syndromy na dolní končetině – často jim předchází bolest v kříži, postupně se rozvíjí bolest do dolní končetiny spojená se snížením reflexů, poruchou čití, někdy s parézou příslušných svalových skupin. Příčinou bývá tlak výhřezu či osteofytu na míšní kořen. Kořenový syndrom L4 – bolest vyzařuje po přední straně stehna a vnitřní straně bérce až k vnitřnímu kotníku. Oslabena bývá extenze v koleni a flexe v kyčli. Kořenový syndrom L5 – bolest jde po zevní straně stehna a lýtka až k palci. Oslabená bývá dorzální flexe prstů a nohy. Kořenový syndrom S1 – bolest se šíří po zadní straně stehna a lýtka do paty, oslabena je plantární flexe nohy a prstů.
Syndrom kaudy a míšního konu – poškození vede k deficitu motorických a senzitivních funkcí pánevních orgánů a dolních končetin. Etiologicky jde většinou o kompresi masivním mediálním výhřezem ploténky, vzácně frakturami bederních obratlů, tumory či infekcí. Příznaky vznikají náhle, mohou být asymetrické. V klinickém obraze se projevuje akutně vzniklou bolestí vystřelující z bederní oblasti do obou dolních končetin, perianogenitální poruchou čití, svalovou slabostí a poruchou sfinkterů.
Spinální stenóza – zahrnuje změny, které vedou k segmentálnímu či generalizovanému zúžení páteřního kanálu, laterálních recesů nebo kořenových kanálů. Podle vývoje může být idiopatická nebo sekundární (degenerativní). V oblasti krční může vyústit do obrazu cervikální myelopatie s vývojem smíšené kvadruparézy či obrazu radikulopatie, v oblasti bederní se manifestuje jako radikulopatie, chronický syndrom kaudy či jako neurogenní klaudikace.
Spondylolistéza – rozděluje se do 5 stupňů podle velikosti skluzu, která se udává v procentech. Klinicky se projevuje jako bolesti v zádech, neurogenní klaudikace a celkem vzácně i kořenovými příznaky.
Diagnostika vertebrogenních onemocnění
Anamnéza a neurologické vyšetření
Anamnéza je nedílnou součástí klinického vyšetření a základem pro stanovení diagnózy. Neurologické vyšetření je rozhodující pro zjištění rozsahu postižení nervových struktur a lokalizace patologického procesu. Neurologické vyšetření zahrnuje vyšetření reflexů, hybnosti, a to jak aktivní, tak pasivní, svalové síly, trofiky, čití, vyšetření statiky a dynamiky páteře.
Zobrazovací metody
RTG vyšetření – nativní snímky, jedná se o orientační vyšetření ve dvou základních projekcích, možno podle potřeby doplnit o dynamické a boční snímky, vhodné k hodnocení statiky páteře a degenerativních změn.
CT vyšetření – umožňuje posoudit šíři páteřního kanálu, poskytne informace o stavu plotének a krycích destiček.
Magnetická rezonance – možnost zobrazení páteře v délce 50 cm, jako jediná metoda zobrazí intramedulární změny i degenerativní proces meziobratlových plotének.
Perimyelografie – invazivní vyšetření, dnes se používá sporadicky, pomocí této metody lze upřesnit rozsah výhřezu ploténky či místo a rozsah intra - i extramedulárního expanzivního procesu.
Elektrodiagnostika – elektromyografie a evokované potenciály jsou využívané k diagnostice kořenových postižení.
Terapie
Klidový režim u akutních bolestí páteře.
Medikamentózní terapie – tlumení bolesti a zánětu nesteroidními antirevmatiky, analgetiky-antipyretiky, využívána jsou též opioidní analgetika, myorelaxancia, kortikoidy, k podpůrné léčbě jsou vhodná antikonvulziva, antidepresiva, vitaminy či vazodilatancia. Vhodné bývají i obstřiky lokálními anestetiky.
Fyzikální terapie – termoterapie, kryoterapie, elektroléčba, ultrazvuk, magnetoterapie, trakce, masáže, manipulace a mobilizace, LTV.
Intervenční metody – cílená aplikace léčebné směsi pod CT kontrolou k intervertebrálnímu kloubu (CT řízená facetová denervace FD) či k nervovému kořeni (periradikulární terapie PRT). Léčebná směs obsahuje dlouhodobě působící anestetikum, kortikoidy, u pacientů s fibrózou v páteřním kanálu i hyaluronidázu, samozřejmostí je malé množství kontrastní látky. Indikací k této intervenční terapii bývají lumbalgie nereagující na běžnou konzervativní terapii, pseudoradikulární syndromy s postižením facetových kloubů a kořenové syndromy při výhřezu meziobratlové ploténky.
Chirurgická léčba – cílem operací na páteři je odstranit útlak a navodit správné postavení páteře. Při rozhodování o chirurgickém řešení vždy bereme v úvahu závažnost a dynamiku neurologického nálezu. Indikací bývají torpidní algické kořenové syndromy nereagující na konzervativní léčbu po dobu obvykle 4–6 týdnů, motorické postižení a jeho dynamika, známky myelopatie nebo syndrom kaudy. Dekompresivní operace páteře s cílem uvolnění míšních struktur a odstupujících nervových kořenů. Operace páteře s použitím implantátů – rozsáhlejší operační výkon na páteři, kdy je třeba po uvolnění nervových struktur nestabilní páteř zpevnit šrouby nebo rekonstruovat obratlová těla, případně nahradit celou ploténku umělým implantátem.
Pracovní neschopnost
Posuzování pracovní neschopnosti se provádí podle zákona č. 187/2006 Sb., o nemocenském pojištění, v platném znění. Jak již bylo řečeno, jsou vertebrogenní obtíže jednou z nejčastějších příčin vzniku pracovní neschopnosti (PN). Pro potvrzení tohoto údaje stačí nahlédnout na stránky Ústavu zdravotnických informací a statistiky ČR pro rok 2010. (V době zpracování tohoto sdělení ještě nebyla k dispozici data za rok 2011.) Celkový počet případů pracovní neschopnosti za rok 2010 činil 1,3 milionu, s průměrnou délkou trvání 44,69 dne. Jedná se o stav s nejnižším počtem PN za posledních 20 let, avšak zároveň průměrná doba trvání je druhá nejdelší za stejné období (graf 1).
Graf 1. Vývoj průměrné délky a počtu ukončených případů PN na 100 000 nemocensky pojištěných osob 
Zajímavá je jistě struktura pracovních neschopností podle kapitol MKN-10. Onemocnění pohybové soustavy jsou druhou nejčastější příčinou nemocnosti u žen i mužů, hned po onemocněních dýchací soustavy, kde však velké procento tvoří akutní respirační infekty. Onemocnění svalové a kosterní soustavy tvoří u žen 17,3 % a u mužů dokonce 21,9 % všech PN (graf 2), tedy přibližně pětinu veškerých pracovních neschopností. Ve skupině pacientů nad 45 let pak dosahuje až jedné čtvrtiny všech pracovních neschopností. Z celé skupiny onemocnění svalové a kosterní soustavy se na PN nejvíce podílely právě dorzalgie (z celkového počtu 193 000 případů PN kapitoly XIII tvoří 172 000 diagnózy M51-54). V celkovém počtu prostonaných dnů dosahují nemoci kosterní a svalové soustavy dlouhodobého prvenství a v roce 2010 tvořil jejich podíl v počtu prostonaných dní 28,7 %. Nemoci pohybového ústrojí se vyznačují poměrně dlouhou průměrnou dobou trvání jednoho případu, která v roce 2010 tvořila v těchto případech 67,3 dní.
Graf 2. Struktura počtu ukončených případů PN podle kapitol MKN-10 a pohlaví 
Ještě zajímavější je struktura případů pracovní neschopnosti s délkou trvání přes 180 dní. V této kategorii tvoří onemocnění pohybové soustavy 31,1 % všech PN a je jasně nejčastější příčinou déletrvající pracovní neschopnosti (graf 3). Nepřekvapí ani věková skupina nejčastěji nemocných a současně i pacientů s nejdelší PN. Jde o skupinu pacientů v rozmezí 55–59 let. Příčinou není jen horší zdravotní stav, větší opotřebovanost organismu či menší zotavovací schopnosti, ale také problém ekonomický. Pacienti této věkové skupiny často utíkají do PN z důvodů ztráty zaměstnání.
Graf 3. Struktura počtu ukončených případů PN trvajících déle než 180 dnu podle kapitol MKN-10 
Na OSSZ Litoměřice je stav obdobný jako v celé ČR. Celkový počet PN v roce 2011 činil 16 698 případů, z toho nemoci pohybové soustavy 3 412 případů, to je 20,4 % všech PN v litoměřickém okrese. Průměrná délka pracovní neschopnosti je u PN vedených na OSSZ Litoměřice 57,42 dní, v případě onemocnění pohybového aparátu se tato doba prodlužuje na 83,56 dny. To je téměř o 20 % delší průměrná doba trvání PN oproti celostátnímu průměru za rok 2010. Tato skutečnost je pravděpodobně dána socio-ekonomickou strukturou obyvatelstva litoměřického okresu spolu se zvyklostmi ošetřujících lékařů. Při posuzování pracovní neschopnosti z důvodů vertebrogenních poruch je třeba neustále zdůrazňovat u nezávažných případů jen krátkodobý klid na lůžku a analgetizaci se suchým teplem, jinak rychlý návrat do práce a denních činností. Při pracovní neschopnosti a dlouhodobém klidu se až 5krát zvyšuje riziko chronicity a “útěk” nemocného do invalidního důchodu.
Invalidita
Při posuzování pro účely stanovení stupně invalidity postupujeme podle zákona č. 155/1995 Sb., o důchodovém pojištění, a prováděcí vyhlášky č. 359/2009 Sb., kterou se stanoví procentní míry poklesu pracovní schopnosti. Podle tohoto zákona je pojištěnec invalidní, jestliže z důvodu dlouhodobě nepříznivého zdravotního stavu nastal pokles jeho pracovní schopnosti nejméně o 35 %. Jestliže pracovní schopnost pojištěnce poklesla nejméně o 35 %, avšak nejvíce o 49 %, jedná se o invaliditu prvního stupně, nejméně o 50 %, avšak nejvíce o 69 %, jedná se o invaliditu druhého stupně, poklesla-li pracovní schopnost nejméně o 70 %, jedná se o invaliditu třetího stupně.
Vertebrogenní algický syndrom posuzujeme podle vyhlášky č. 359/2009 Sb., kapitoly XIII – postižení svalové a kosterní soustavy, oddílu E – dorzopatie a spondylopatie, položky 1 a 2. Při hodnocení míry poklesu pracovní schopnosti se vychází z funkčního postižení pohybového aparátu a z toho vyplývajícího omezení celkové výkonnosti s dopadem na schopnost vykonávat denní aktivity. Hodnocení vychází zejména z rozsahu a lokalizace postižení, funkčně významné neurologické symptomatologie, EMG nálezu či poruchy sfinkterů.
Invalidní důchod pobíralo ke dni 31. 12. 2010 v ČR celkem 466 329 osob, z toho se jednalo v 167 308 případech o invaliditu I. stupně, v 54 973 o invaliditu II. stupně a invaliditu III. stupně mělo přiznáno 244 048 osob. V celkovém počtu vyplácených invalidních důchodů pro invaliditu I. stupně zaujímají první místo právě nemoci svalové a kosterní soustavy, a to plných 42,2 %. Stejná je situace i v případě invalidity II. stupně, kdy onemocnění pohybové soustavy tvoří 37,4 %. Lehce odlišná je situace u invalidit III. stupně, kde jsou pohybová postižení na druhém místě (20,8 %), hned za duševními poruchami a poruchami chování (grafy 4, 5, 6).
Graf 4. Vyplacené invalidní důchody pro invaliditu 1. stupně – ČR 
Graf 5. Vyplacené invalidní důchody pro invaliditu 2. stupně – ČR 
Graf 6. Vyplacené invalidní důchody pro invaliditu 3. stupně – ČR 
V roce 2011 jsme na OSSZ Litoměřice posoudili celkem 2704 invalidit, zjišťovacích i kontrolních. V celkovém počtu invalidit tvoří postižení kosterní a svalové soustavy 31,6 % případů. Část posouzených spadá do jiných diagnostických skupin kapitoly XIII podle klasifikace MKN – jsou to artrózy, osteoporóza, úžinové syndromy či systémová postižení pojiva. Čistě vertebrogenní potíže přivedly v roce 2011 do jednacích místností LPS Litoměřice ke zjišťovacím či kontrolním lékařským prohlídkám 528 posuzovaných, což tvoří 20 % všech posouzených invalidit (tab. 1).
Tab. 1. Posuzování invalidity v roce 2011 na LPS Litoměřice 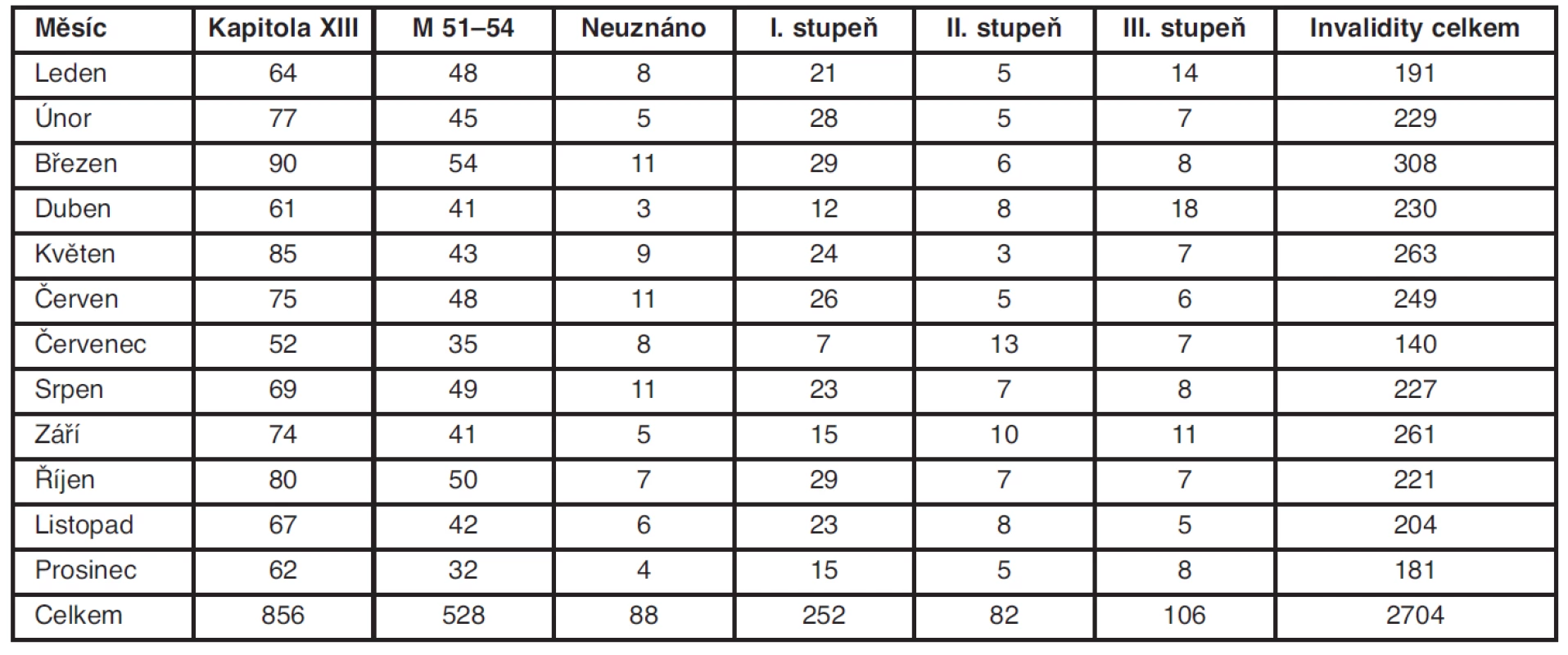
Situace v posuzování invalidit na oddělení LPS Litoměřice je podrobně znázorněna v grafech 7, 8, 9. Invalidity I. stupně přiznané pro postižení nosného či pohybového aparátu tvoří v litoměřickém okrese 40 %, u II. stupně je těchto invalidit 32,7 % a invaliditu III. stupně pro onemocnění pohybové soustavy má přiznáno 19 % osob. Z těchto dat vyplývá, že v přiznávání invalidit pro onemocnění pohybového aparátu se v litoměřickém okrese držíme lehce pod celostátním průměrem, a to ve všech kategoriích invalidity.
Graf 7. Vyplacené invalidní důchody pro invaliditu 1. stupně – Litoměřice 2011 
Graf 8. Vyplacené invalidní důchody pro invaliditu 2. stupně – Litoměřice 2011 
Graf 9. Vyplacené invalidní důchody pro invaliditu 3. stupně – Litoměřice 2011 
V celkovém přehledu je jistě potěšující trend v počtu přiznaných invalidit pro postižení pohybového aparátu, který má sice pozvolný, přesto trvale klesající charakter (tab. 2). V roce 2009 bylo přiznáno 837 invalidit částečných a plných, v roce 2010 potom 778 invalidit v prvním až třetím stupni a v roce 2011 byla přiznána invalidita I., II. nebo III. stupně v 727 případech. Tato skutečnost je dána jednak postupně klesajícím počtem posouzených s postižením pohybové soustavy, což je způsobeno zkvalitněním diagnostiky i léčby pacientů a postupně se zlepšující se spoluprací posudkových lékařů s ošetřujícími lékaři v rámci kontroly pracovní neschopnosti v ordinacích praktických lékařů a jednak změnou pohledu na posuzování postižení svalové a kosterní soustavy v rámci LPS. K největšímu posunu došlo pravděpodobně v roce 2010, kdy se kromě zdravotního postižení posuzovaných začalo ještě důsledněji zohledňovat jejich vzdělání, další možnost pracovního zařazení a stabilizace zdravotního stavu, nově ve vyhlášce č. 359/2009 Sb. zaveden i termín adaptace na zdravotní postižení. Ve vyhlášce č. 359/2009 Sb. je uveden i způsob zhodnocení a využití zachované pracovní schopnosti u invalidity prvního a druhého stupně (činnost s podstatně menšími nároky na tělesné, duševní a smyslové schopnosti, na kvalifikaci, v menším rozsahu a intenzitě).
Tab. 2. Posuzování invalidity na LPS Litoměřice 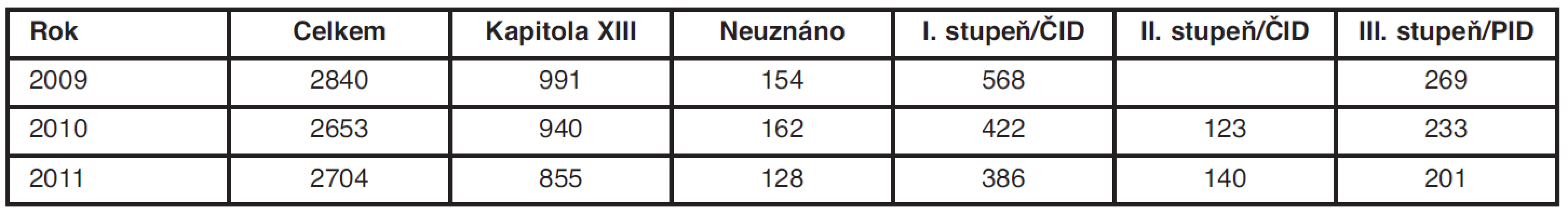
Nepojistný systém
S posuzováním klientů s onemocněním pohybové soustavy se setkáváme i v nepojistných systémech. Jedná se především o posuzování stupně závislosti pro příspěvek na péči a posuzování zdravotního stavu pro přiznání mimořádných výhod (do 31. 12. 2011). Od 1. 1. 2012 se jedná o posuzování příspěvku na zvláštní pomůcky, příspěvku na mobilitu či pro průkaz osoby se zdravotním postižením.
Posuzování příspěvku na péči se provádí podle zákona č. 108/2006 Sb., o sociálních službách, v platném znění. Příspěvek na péči se poskytuje osobám závislým na pomoci jiné fyzické osoby za účelem zajištění potřebné pomoci. Nárok na příspěvek mají osoby, které z důvodu dlouhodobě nepříznivého zdravotního stavu potřebují pomoc jiné fyzické osoby při péči o vlastní osobu a při zajištění soběstačnosti. Tato osoba musí být starší 1 roku. Do 31. 12. 2011 byla osoba považována za závislou na pomoci jiné osoby:
- stupeň I (lehká závislost) – jestliže z důvodu dlouhodobě nepříznivého zdravotního stavu potřebuje každodenní pomoc nebo dohled při více než 12 úkonech péče o vlastní osobu a soběstačnosti nebo u osoby do 18 let věku při více než 4 úkonech péče o vlastní osobu a soběstačnosti;
- stupeň II (středně těžká závislost) – jestliže z důvodu dlouhodobě nepříznivého zdravotního stavu potřebuje každodenní pomoc nebo dohled při více než 18 úkonech péče o vlastní osobu a soběstačnosti nebo u osoby do 18 let věku při více než 10 úkonech péče o vlastní osobu a soběstačnosti;
- stupeň III (těžká závislost) – jestliže z důvodu dlouhodobě nepříznivého zdravotního stavu potřebuje každodenní pomoc nebo dohled při více než 24 úkonech péče o vlastní osobu a soběstačnosti nebo u osoby do 18 let věku při více než 15 úkonech péče o vlastní osobu a soběstačnosti;
- stupeň IV (úplná závislost) – jestliže z důvodu dlouhodobě nepříznivého zdravotního stavu potřebuje každodenní pomoc nebo dohled při více než 30 úkonech péče o vlastní osobu a soběstačnosti nebo u osoby do 18 let věku při více než 20 úkonech péče o vlastní osobu a soběstačnosti.
Od 1. ledna 2012 je stupeň závislosti určován podle schopnosti zvládat ucelené okruhy, tzv. základní životní potřeby: mobilitu, orientaci, komunikaci, stravování, oblékání a obouvání, tělesnou hygienu, výkon fyziologické potřeby, péči o zdraví, osobní aktivity a péči o domácnost. Základní životní potřeba péče o domácnost se nehodnotí u osob do 18 let věku. Osoba je závislá v I. stupni, jestliže z důvodu DNZS není schopna zvládat 3 nebo 4 základní životní potřeby, do 18 let 3 základní životní potřeby; ve II. stupni, jestliže z důvodu DNZS není schopna zvládat 5 nebo 6 základních životních potřeb, do 18 let 4 nebo 5 základních životních potřeb. Osoba ve III. stupni z důvodu DNZS není schopna zvládat 7 nebo 8, do 18 let 6 nebo 7 základních životních potřeb a ve IV. stupni z důvodu DNZS není schopna zvládat 9 nebo10 základních životních potřeb, do 18 let 8 nebo 9 základních životních potřeb.
V souvislosti s přípravou zákona o sociálních službách v roce 2007 se předpokládalo, že příspěvek na péči by mělo pobírat asi 175 tisíc osob a náklady na výplatu by měly činit asi 8 mld. Kč za rok. Obě tyto hodnoty jsou však o dost vyšší. V roce 2010 totiž pobíralo příspěvek na péči téměř 305 tisíc osob (tab. 3).
Tab. 3. Struktura příspěvků na péči za rok 2010 v ČR 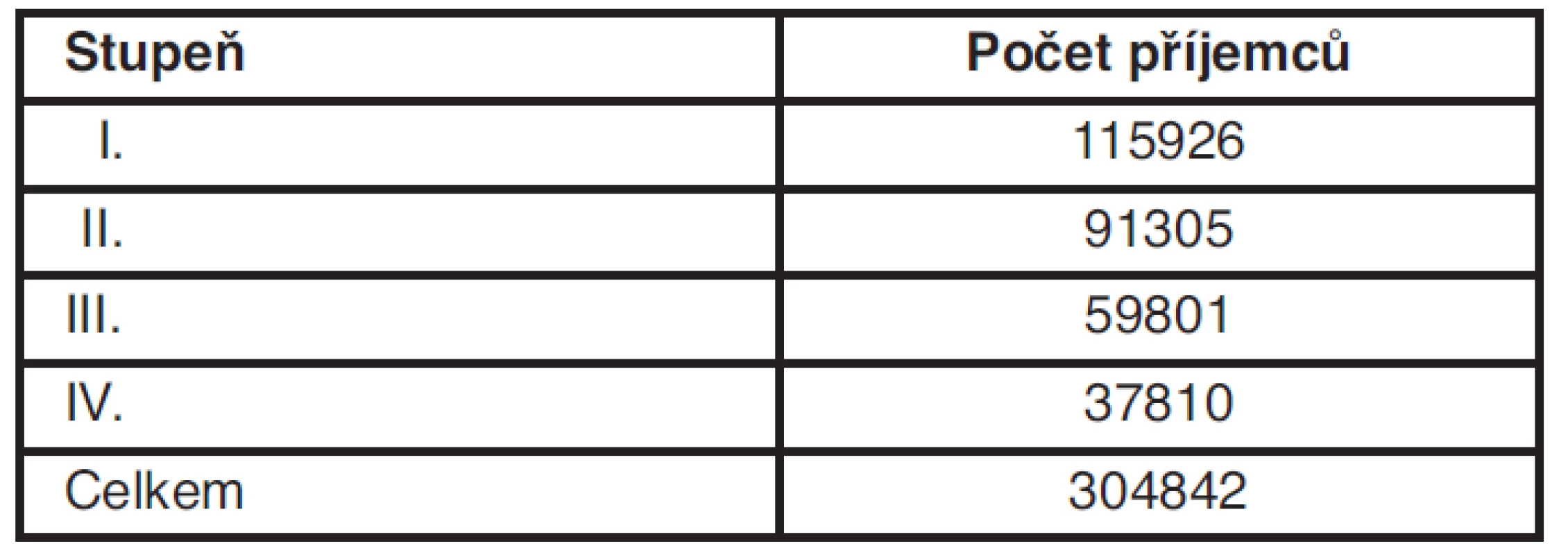
Při posuzování stupně závislosti pro přiznání příspěvku na péči se samozřejmě také setkáváme s diagnózou onemocnění svalové a kosterní soustavy. Podíl této diagnózy však není tak velký, jako je tomu v případě invalidity a pracovní neschopnosti. Celkový počet posouzení stupně závislosti lehce klesá od roku 2009 do roku 2011 (tab. 4), což je pravděpodobně dáno již „ nasycením trhu“. Velká část seniorů, kteří jsou nejčastější skupinou čerpající příspěvek na péči, již byla posouzena a v mnoha případech s trvalou platností posudku, kdy se již nedá předpokládat zlepšení jejich zdravotního stavu. Za rok 2011 jsme na LPS Litoměřice posoudili 1589 osob pro určení stupně závislosti, z toho kapitola XIII podle MKN-10 tvořila 21,7 % posudků. Podíváme-li se však na podrobnější dělení, převažují v této kapitole pro starší generaci typičtější artrotická postižení. Čistě vertebrogenní obtíže činily 4,8 % všech posuzovaných osob (77 posouzení) a nějaký stupeň závislosti byl přiznán pouze v 3,5 % posuzovaných za rok 2011. Jednalo se většinou o příspěvek na péči I., maximálně II. stupně. Vyšší stupeň závislosti při onemocnění páteře byl přiznán pouze ve 4 případech za celý rok 2011 (tab. 5).
Tab. 4. Posuzovaní v nepojistném systému na LPS Litoměřice 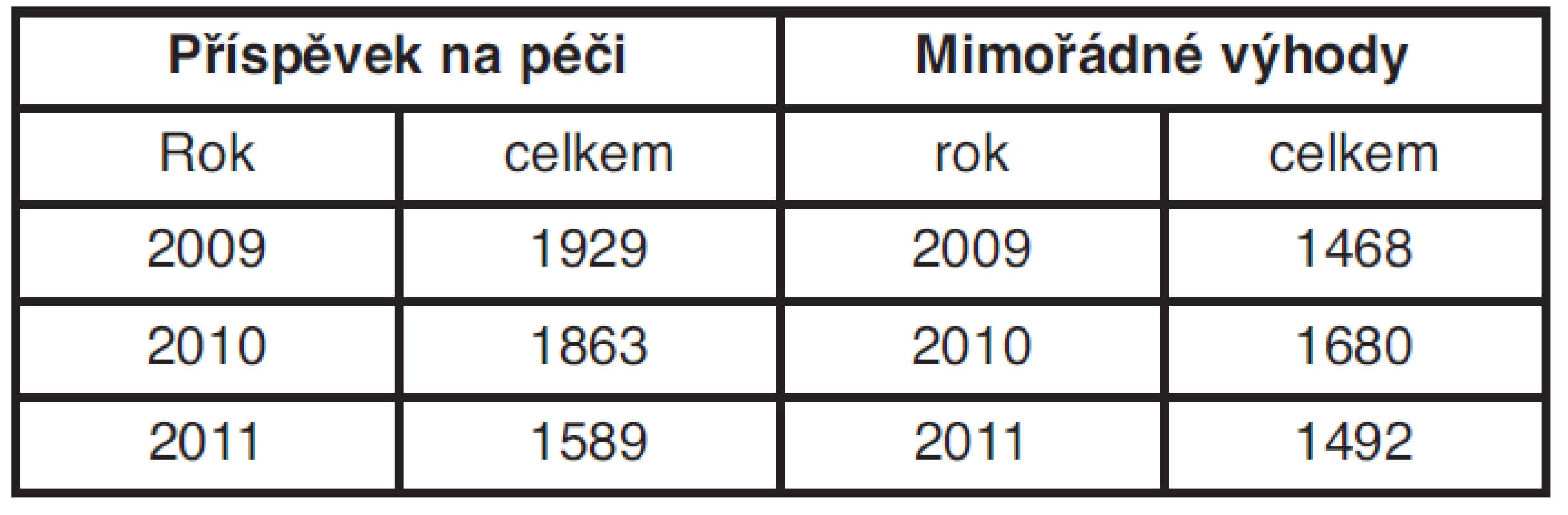
Tab. 5. Posuzování příspěvku na péči v roce 2011 na LPS Litoměřice 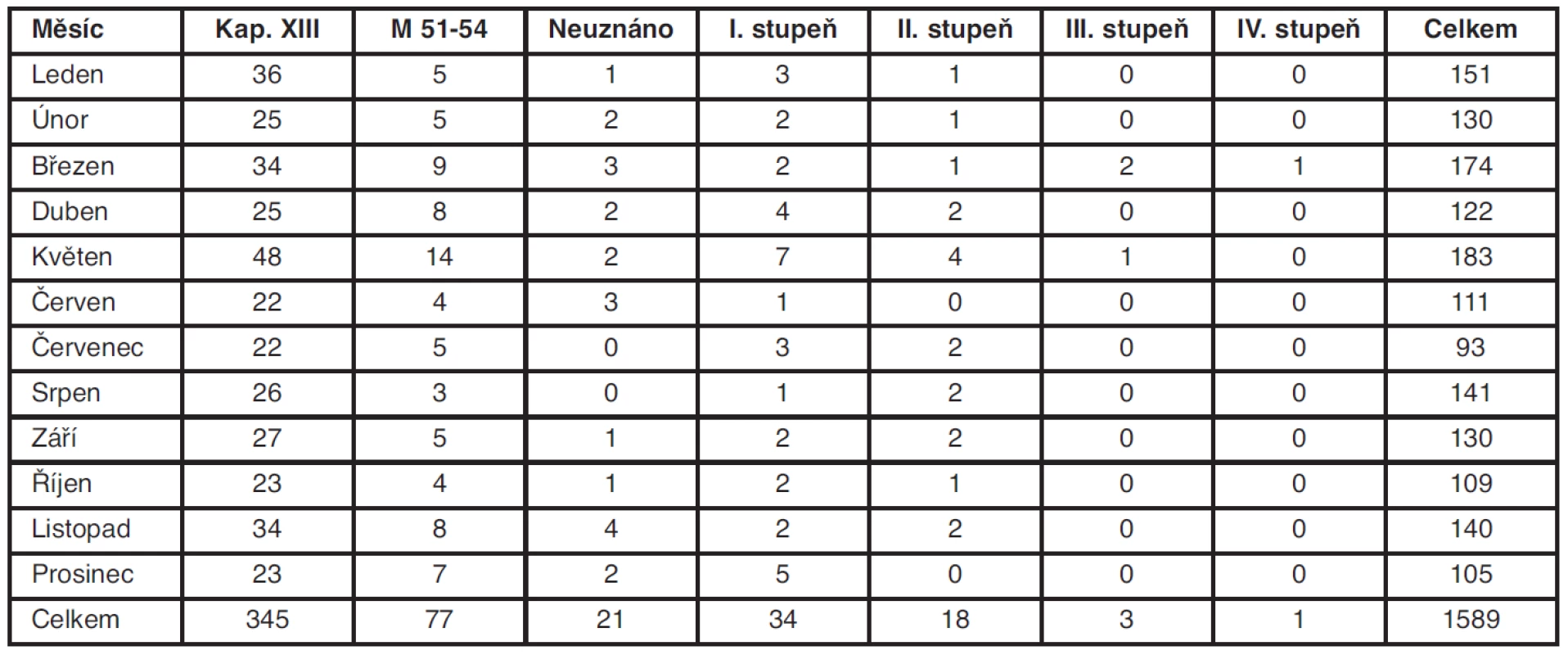
Mimořádné výhody pro těžce zdravotně postižené občany posuzujeme s datem vzniku do 31. 12. 2011 podle vyhlášky č. 182/1991, kterou se provádí zákon o sociálním zabezpečení. Mimořádné výhody náleží občanům starším 1 roku s těžkým zdravotním postižením uvedeným v příloze č. 2 této vyhlášky, které podstatně omezuje jejich pohybovou nebo orientační schopnost, podle druhu a stupně postižení se poskytují mimořádné výhody I., II. a III. stupně.
Podle dostupných zdrojů MPSV počet posouzených pro přiznání mimořádných výhod v celé ČR v období let 2008–2010 kolísá kolem 90 tisíc případů ročně. Posuzování mimořádných výhod v období 2009–2011 na LPS Litoměřice bylo také bez zřetelného vývoje, počet posouzených žádostí je přibližně stejný v průběhu let (viz tabulka 4). Na litoměřické LPS jsme v roce 2011 posoudili 1492 žádostí o MV, z toho více než třetina byla pro onemocnění pohybové soustavy. Podobně jako u příspěvku na péči se jednalo většinou o postižení artrotická. Vertebrogenní obtíže tvořily 9,7 % všech žádostí (146 případů), z toho v 13,7 % nebyl přiznán žádný stupeň mimořádných výhod. Nejčastěji byly přiznány MV I. stupně, a to v 72 případech (49 % z posudků pro dg. M51-54), II. stupně v 53 případech (36,3 %) a mimořádné výhody III. stupně pro diagnózu M51-54 byly přiznány pouze v 1 případě za rok 2011 (tab. 6).
Tab. 6. Posuzování mimořádných výhod v roce 2011 na LPS Litoměřice 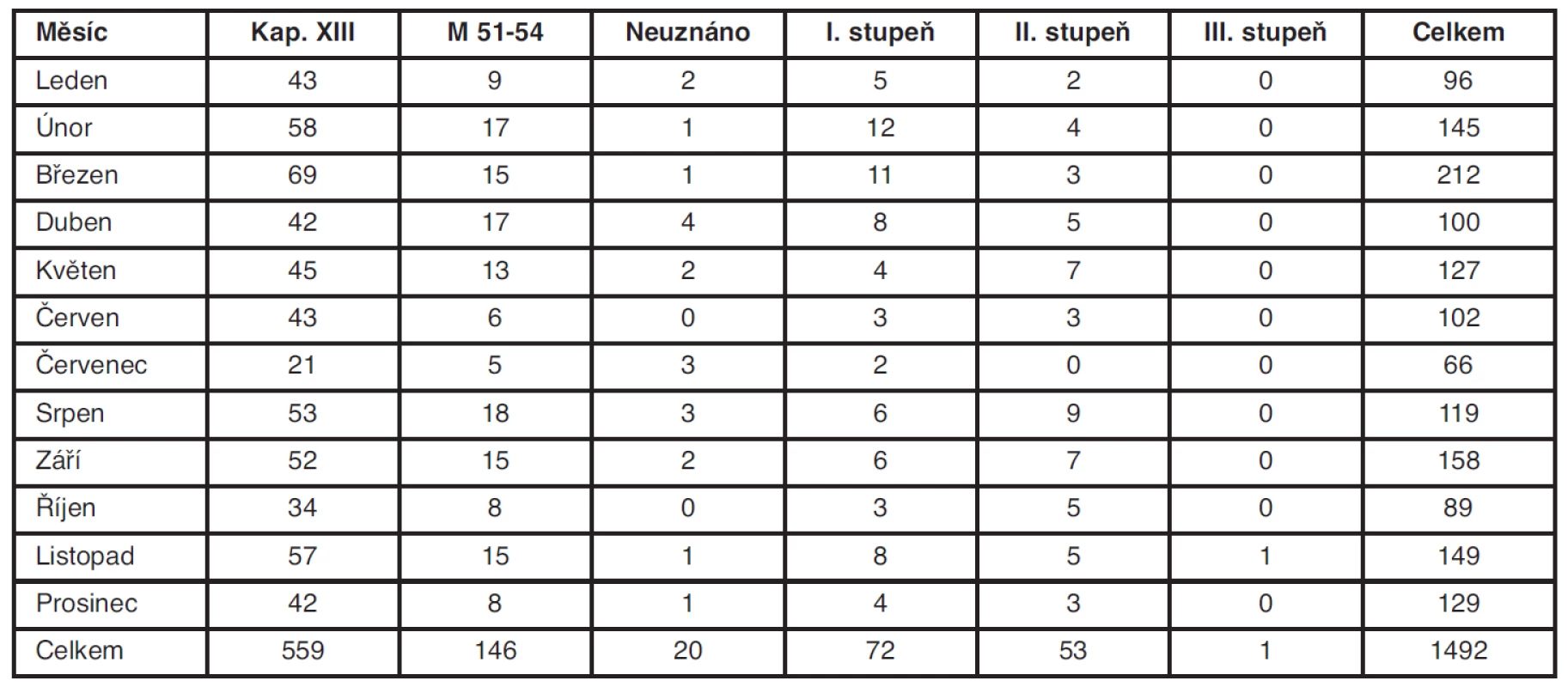
Závěr
Cílem sdělení bylo upozornit na problém vertebrogenních poruch a jejich velkou zátěž pro celou společnost. Lékaři upozorňují na finanční náročnost diagnostiky a léčby těchto poruch. To je však jen malá část nákladů v péči o osoby s onemocněním pohybového a nosného aparátu. Pokud celý diagnostický a léčebný proces včetně rehabilitace proběhne během podpůrčí doby, je to ideální případ. Není však výjimkou stav, kdy je podpůrčí doba vyčerpána a teprve v tuto dobu je naplánováno operační řešení. Potom je možností další prodloužení podpůrčí doby či přiznání invalidity. Tady už začíná pro systém zbytečná zátěž. Zde se možná projeví pozitivní vliv nové právní úpravy v zákoně o nemocenském pojištění, kde je nově zakotvena nutnost užší spolupráce ošetřujících lékařů s lékaři posudkové služby, opakované konzultace, nutnost hodnocení stabilizace zdravotního stavu pacientů a důsledné sledování čerpání podpůrčí doby.
V případě posuzování invalidity je bezpodmínečně nutné dodržování zákonů, hodnocení tíže funkčního postižení, nikoli přiznávání invalidity na základě diagnózy, což ale bohužel mnozí posuzovaní požadují. Je nutno důsledně hodnotit vývoj zdravotního stavu posuzovaného při kontrolních lékařských prohlídkách, jeho adaptaci na zdravotní postižení, pracovní zařazení i délku úvazku, který je při svém postižení schopen zvládat. Výjimkou by měly být případy, kdy dotyčná osoba pracuje od přiznání invalidity na plný úvazek, bez nutnosti změny zaměstnání ze zdravotních důvodů. Už samotný význam slova invalidita, která je definována jako ztráta či snížení, by tento stav měl v zásadě vylučovat.
Asi k největším změnám v letošním roce došlo v oblasti nepojistných systémů. V posuzování příspěvku na péči dochází k výraznému zjednodušení posuzování. Posudkoví lékaři nově posuzují jen 10 ucelených a věcně souvisejících oblastí každodenního života člověka, jak dokáže zvládnout základní životní potřeby, a to namísto původních 36 úkonů ve 129 činnostech. Zdravotní stav se nově posuzuje v těchto 10 základních životních potřebách: mobilita, orientace, komunikace, stravování, oblékání a obouvání, tělesná hygiena, výkon fyziologické potřeby, péče o zdraví, osobní aktivity a péče o domácnost. Nový způsob posuzování dlouhodobě nepříznivého zdravotního stavu zajišťuje objektivnější a spravedlivější posuzování osoby, zároveň tak vylučuje činnosti posuzované duplicitně. Zpřehlednění posuzování stupně závislosti umožní i další využití posudku pro účely dávek pro osoby se zdravotním postižením, pro přiznání průkazu osoby se zdravotním postižením atd. Jedná se tedy o víceúčelové využití posudku s cílem snížení administrativní zátěže pro uživatele dávek, zefektivnění práce orgánů státní správy a zkvalitnění systému. Jak vyplývá ze statistických přehledů, v této práci není právě agenda nepojistných systémů tou stěžejní při vertebrogenních obtížích, ale každé zjednodušení s sebou jistě ponese zpřesnění práce posudkových lékařů a hlavně sjednocení posuzování.
Při posuzování zdravotního stavu pro jakékoli posudkové účely je vždy nutno vycházet z dostatečné zdravotní dokumentace s cílem posuzovaného nepoškodit, ale ani zbytečně nenadhodnocovat jeho postižení. Samotné posouzení zůstane vždy v kompetenci posudkového lékaře v závislosti na jeho odborných znalostech, osobních kvalitách i statečnosti se všemi důsledky pro kvalitu života posuzovaného i pro společnost.
Adresa pro korespondenci:
MUDr. Stanislava Sovová
Oddělení LPS OSSZ Litoměřice
Seifertova 2063/3
412 01 Litoměřice
e-mail: Stanislava.sovova@cssz.cz
Zdroje
1. Jedlička, P., Nebudová, J. Neurologie. Praha: Avicenum 1989, ISBN 08-078-89.
2. Jedlička, P., Keller, O. et al. Speciální neurologie. Praha: Galen 2005, ISBN 80-7269-312-5.
3. Kasík, J. et al. Vertebrogenní kořenové syndromy, diagnostika a léčba. Praha: Grada Publishing 2002, ISBN 80-247-0142-1.
4. Průša, L. et al. Poskytování sociálních služeb pro seniory a osoby se zdravotním postižením. Praha: VÚPSV 2010, ISBN 978-80-7416-048-6.
5. Sociální pojištění 2011. Úplné znění, Ostrava: Sagit 2011, ISBN 978-80-7208-827-0.
6. Sociální pojištění 2012. Úplné znění, Ostrava: Sagit 2012, ISBN 978-80-7280-901-7.
7. Sociální zabezpečení 2011. Úplné znění, Ostrava: Sagit 2011, ISBN 978-80-7208-830-0.
8. Příspěvek na péči v atech 2007–2010 [online], dostupné na www: http://kdem.vse.cz/resources/relik11/sbornik/downl oad/pdf/196-Prusa-Ladislav-paper.pdf, 6.2.2012.
9. http://www.mpsv.cz/files/clanky/10924/info_zmeny_2011b. pdf
10. Program Posudky
11. Program NEM
12. Ukončené případy pracovní neschopnosti pro nemoc a úraz 2010 [online], dostupné na www: http://www.uzis.cz/ publikace/ukoncene-pripady-pracovni-neschopnosti-pro-nemoc-uraz-2010, 6.2.2012.
13. Ukončené případy pracovní neschopnosti pro nemoc a úraz 2009 [online], dostupné na www: http://www.uzis.cz/ publikace/ukoncene-pripady-pracovni-neschopnosti-pro-nemoc-uraz-2009., 6.2.2012.
14. Chodounská, H. Základní charakteristiky zdravotního stavu. Specializační kurz 3. v posudkovém lékařství, IPVZ Praha, 17. 10. 2011.
15. Bolest, teorie vertebrogenní bolesti [online], dostupné na www:eamos.pf.jcu.cz/amos/.../bolest,_teorie_vertebrogenni_bolesti.ppt, 29.5.2012.
Štítky
Posudkové lekárstvo Pracovné lekárstvo
Článok vyšiel v časopiseRevizní a posudkové lékařství
Najčítanejšie tento týždeň
2012 Číslo 2
-
Všetky články tohto čísla
- Screening karcinomu prsu – kontrola a revize oprávněnosti jeho úhrady na smluvních pracovištích VZP ČR Moravskoslezského kraje
- Prevence a screening rakoviny děložního hrdla – kontrola a revize oprávněnosti jeho úhrady na smluvních pracovištích VZP ČR Moravskoslezského kraje
- Vzdělávací akce IPVZ – II. pololetí 2012
- Zkušenosti revizního lékaře s posuzováním výše úhrad biologické léčby v centrech specializované péče
- Vertebrogenní algický syndrom z pohledu pojistných a nepojistných systémů
- Karcinom prsu v posudkovém lékařství
- Senioři – kvalita života, zdravotní péče a sociální zabezpečení
- Revizní a posudkové lékařství
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Vertebrogenní algický syndrom z pohledu pojistných a nepojistných systémů
- Karcinom prsu v posudkovém lékařství
- Zkušenosti revizního lékaře s posuzováním výše úhrad biologické léčby v centrech specializované péče
- Senioři – kvalita života, zdravotní péče a sociální zabezpečení
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



