-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Klinický případ: Tuhá vkleslá kůže tváře
Autoři: B. Buchvald 1,2; P. Dundr 3; J. Štork 1
Působiště autorů: Dermatovenerologická klinika 1. LF UK a VFN, Praha přednosta prof. MUDr. Jiří Štork, CSc. 1; Sanatorium Achillea s. r. o. vedoucí lékař MUDr. Kateřina Dlabolová 2; Ústav patologie 1. LF UK a VFN, Praha přednosta doc. MUDr. Pavel Dundr, Ph. D. 3
Vyšlo v časopise: Čes-slov Derm, 88, 2013, No. 5, p. 223-225
Kategorie: Repetitorium
Pacientkou byla 72letá žena bez pozoruhodností v rodinné i osobní anamnéze. Byla 11 let léčena pro reaktivní depresi antidepresivy 3. generace (Trazodoni hydrochloridum, Citaloprami hydrobromidum) a benzodiazepinem (Alprazolamum). Součásti její anamnézy je alergie na sulfonamidy a tetracykliny.
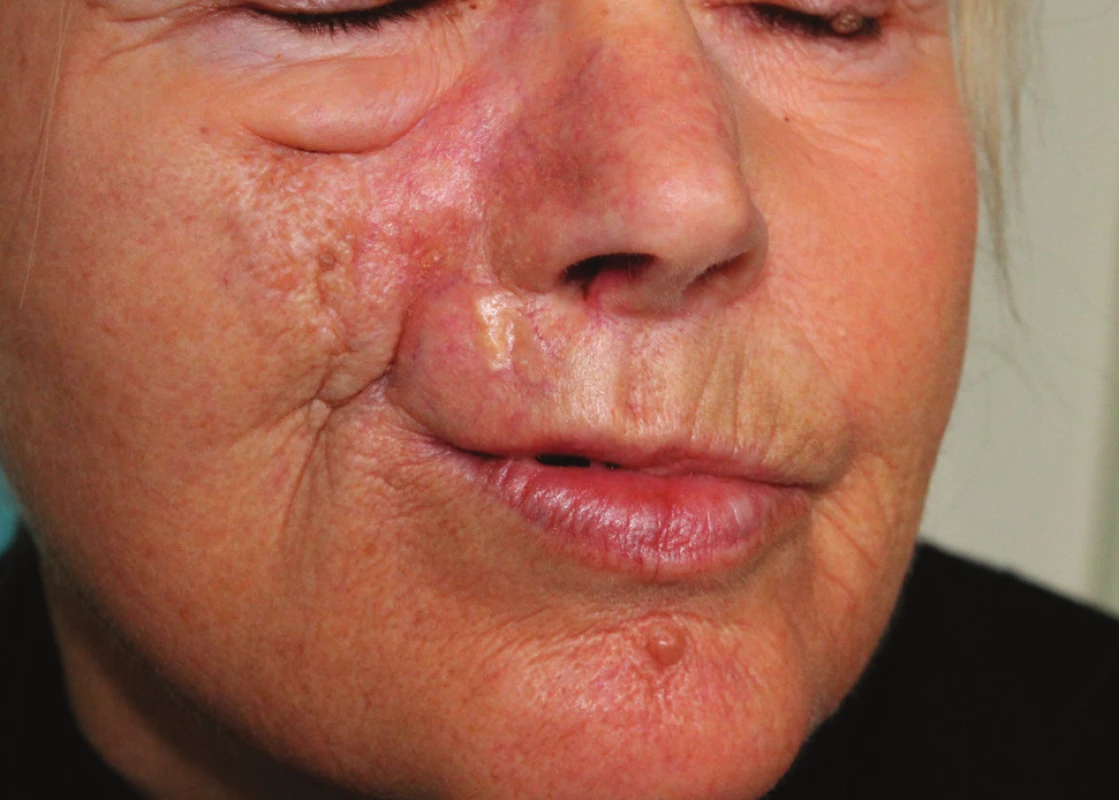
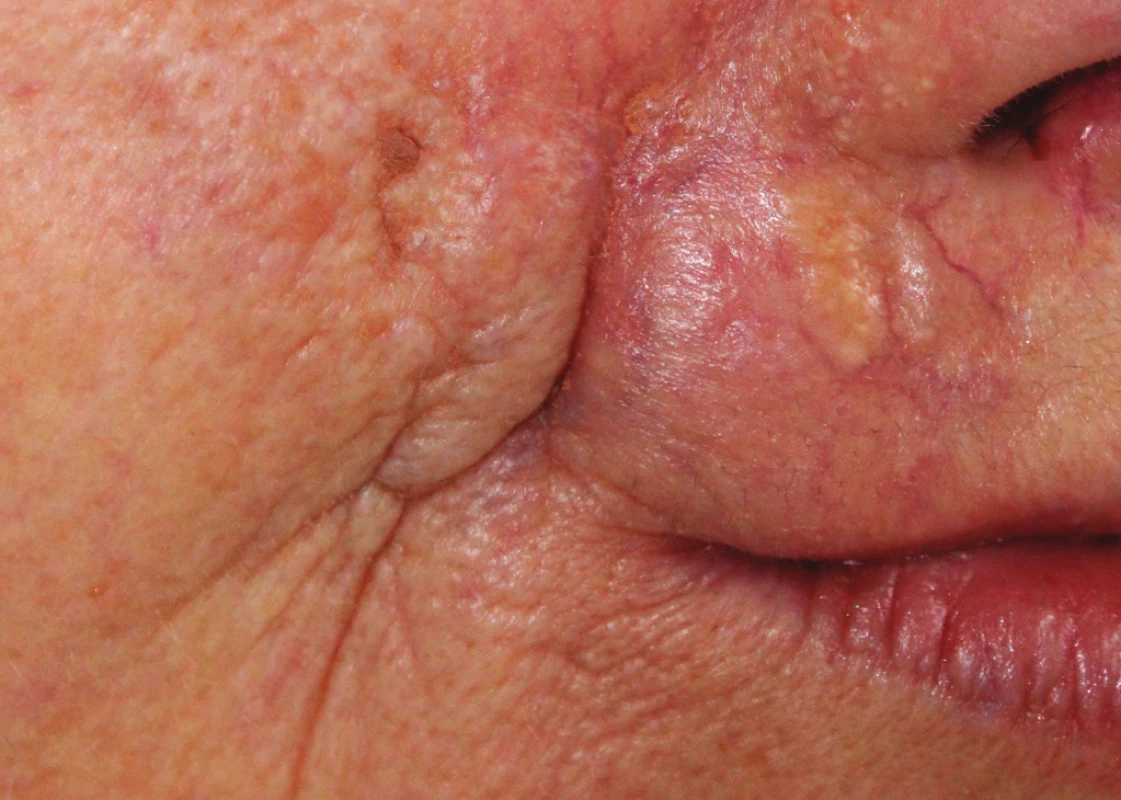
Od dětství byla přítomna jizva po poranění na pravém nosním křídle. Asi 11 let pozorovala induraci jizvy, která se postupně šířila na pravou tvář a horní ret. V minulosti odmítla provedení biopsie. Při vyšetření byla patrná prknovitě tuhá, částečně vpáčená kůže pravé tváře a horního rtu. Zatuhnutí proximálně bylo ohraničeno pravým lícním obloukem, mediálně hřbetem nosu, zahrnovalo většinu horního rtu a dosahovalo pod úroveň pravého ústního koutku. Povrch kůže tváře byl hladký, v oblasti horního rtu hrbolatý, bělavý, s cévními ektaziemi. Postižená kůže byla místy prknovitě tuhá, neposunutelná proti spodině, horní ret nebylo možné ohrnout, tlakem prstu stlačit ani oddálit od předních zubů (obr. 1, 2). Byla provedena probatorní biopsie z horního rtu k histologické verifikaci projevů.
HISTOLOGICKÝ NÁLEZ
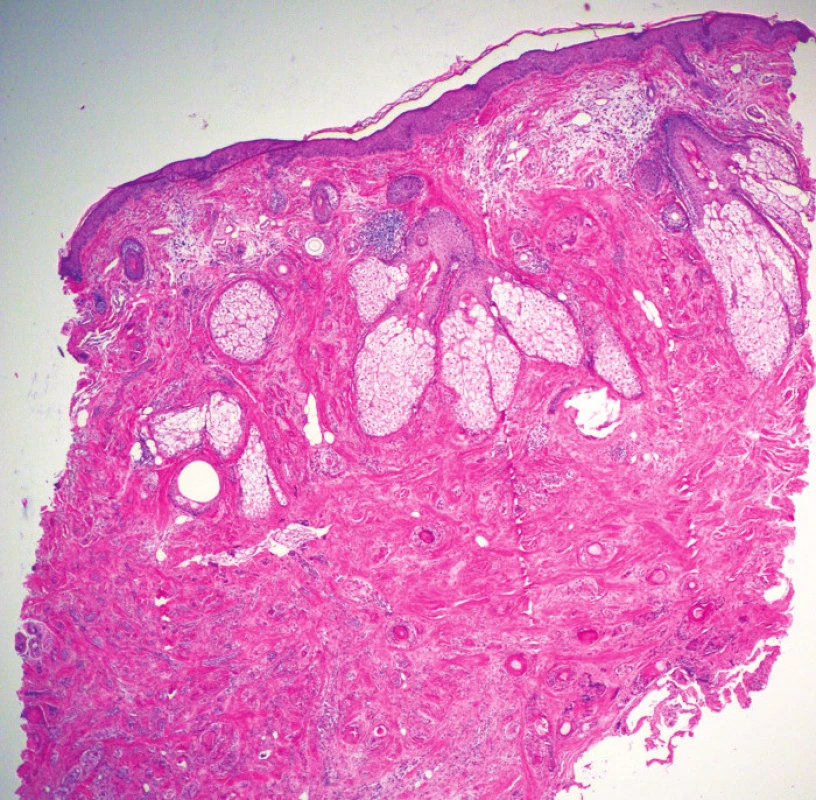
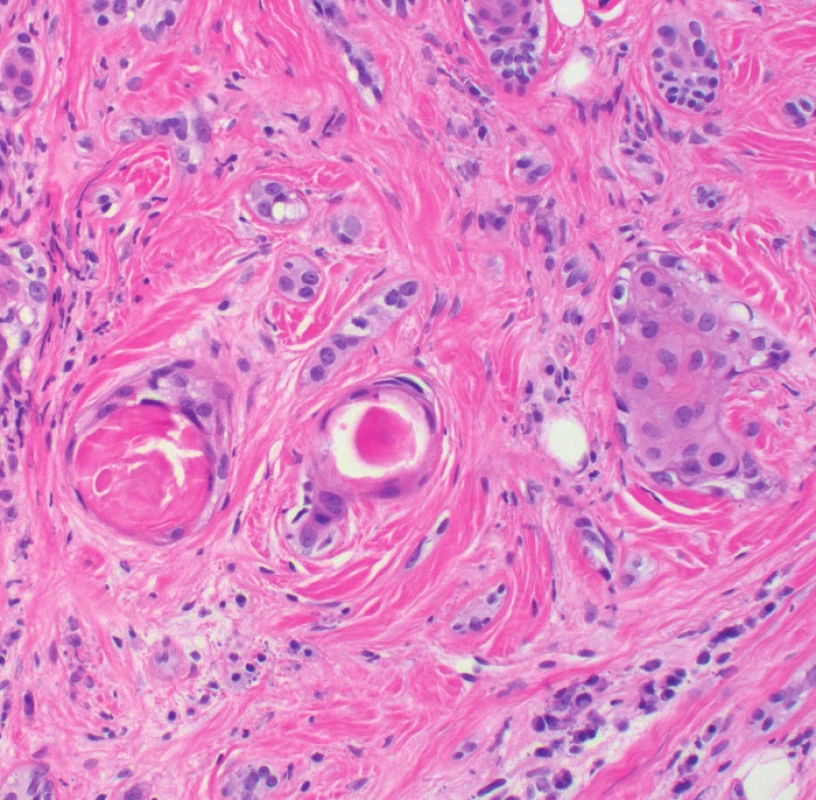
Epidermis je beze změn. Superficiální i hluboká dermis je v celém rozsahu prostoupena nádorovými buňkami, místy s menšími a jinde poněkud většími mírně nepravidelnými jádry, místy s patrnými jadérky, které vytvářejí drobná hnízda, trámce a naznačené tubulární struktury s keratinovým materiálem lumen v lumen. Ojediněle nádorové buňky disociují či vytvářejí nepatrné skupiny. Ve stromatu je místy patrná desmoplazie. Nádorové struktury dosahují k okrajům i spodině excize (obr. 3, 4). Imunohistochemicky Bcl2 abluminálně místy pozitivní, EMA a cytokeratin 7 luminálně pozitivní, kalponin abluminálně místy slabě pozitivní, MiB-1 značí zcela ojedinělá jádra, P63 je v nádorových buňkách pozitivní.
ZÁVĚR
Mikrocystický adnexální karcinom.
Vyšetření počítačovou tomografií (CT) prokázalo infiltraci podkoží pravé tváře bezstrukturní patologickou masou, bez zjevné destrukce skeletu. V pravém alveolárním výběžku maxily byla patrná pokročilá atrofie a poróza. Dále byly přítomné dvě reaktivní lymfatické uzliny, vlevo submandibulárně a vlevo subklavikulárně, sytící se uzel v levé tonzile. Pacientka odmítla zvažovanou radioterapii i chirurgický výkon.
DISKUSE
Mikrocystický adnexální karcinom (MAC) je vzácný infiltrativně rostoucí adnexální kožní karcinom nízké malignity, projevující se jako indurovaná jizevnatá papula nebo ložisko s nejčastějším výskytem na obličeji.
Poprvé byl popsán v roce 1982 Goldsteinem et al. [8]. V literatuře můžeme MAC najít i pod jinými názvy: sklerotizující karcinom vývodů potní žlázy, ekrinní epiteliom nebo maligní syringom. Histogenetický původ buněk není jasný, zvažuje se diferenciace z buněk vlasových folikulů a žláz ekrinních, apokrinních a mazových [8, 10, 12, 13, 14, 23 ].
Z epidemiologického hlediska postihuje všechny rasy, nejvíce však europoidní. Muži a ženy jsou zastoupeni rovnoměrně, ve věkovém rozpětí od narození do 90 let, nejčastěji však mezi 50–60 rokem života [6, 15, 21].
Vzácnost MAC neumožňuje stanovit rizikové faktory tohoto onemocnění. Na základě nejčastější lokalizace na obličeji se předpokládá nežádoucí vliv ultrafialového záření. V americké studii z roku 2010 retrospektivně zjistili, že v USA má 52 % pacientů nádor lokalizovaný na levé straně obličeje, zatímco v Austrálii dominuje pravá strana obličeje u 56 %. Tento fakt byl vysvětlen prozaickým zjištěním, že příčinou je pravděpodobně způsob řízení auta (levostranné v USA a pravostranné v Austrálii) [5, 21]. K dalším možným nežádoucím faktorům patří ionizující záření [1, 2, 15, 18] a imunosupresivní terapie [4].
Klinicky se MAC projevuje tuhou papulou nebo ložiskem, barvy kůže bíložluté či červené, někdy s teleangiektáziemi na povrchu. Nejčastější lokalizací je centrální část obličeje (74 %), zejména oblast nazolabiální a horního rtu, a krku, méně ostatní části trupu a končetin [21]. Okraje nádoru jsou neostře ohraničené, proto histologicky nacházíme diskrepanci mezi klinicky popisovanou a skutečnou velikostí. Průměrná velikost nádoru je kolem 2 cm, ale může dosáhnout i 9–10 cm. Ulcerace se nevyskytují. Nádor roste velmi pozvolna, často řadu let, většinou bez příznaků. Někdy bývají přítomny parestezie, případně snížená citlivost kůže ve smyslu otupělosti, jejichž příčinou je perineurální šíření nádoru [19].
K diagnóze je nutná biopsie zahrnující i podkožní tukovou tkáň. Histologicky je MAC neostře ohraničený asymetrický nádor s infiltrativním růstem do hloubky tkáně tvořený keratocystami, bazaloidními a spinózními, mírně pleomorfními buňkami s ojedinělými mitózami, uspořádanými v hnízdech, pruzích, místy vzhledu duktů, prostupující zhuštěné vazivo bez zánětlivého infiltrátu. Spojení s epidermis a vlasovým folikulem může i nemusí být přítomné, zpravidla je nádor od epidermis oddělen pruhem vaziva. Mnohé histologické studie poukazují na fakt, že MAC vzniká z pluripotentních buněk, které si zachovávají charakter ekrinních struktur, ale i vlasového folikulu. Na tomto základě můžeme vidět v histologickém obrazu povrchově uložené keratinizující cysty, v střední a hluboké části pak hnízda, trámce a pruhy s duktální diferenciací, kterou můžeme prokázat imunohistochemickým barvením CEA nebo EMA. Epitelové svazky jsou obklopené fibrózním stromatem. Velmi časté je šíření a pronikání nádorových buněk podél nervů a svalů, které prokazuje vyšetření CT nebo magnetickou rezonancí (MR) [11].
Diferenciálně diagnosticky z klinického hlediska nález zatuhlé papuly, ložiska nebo nodulu napodobuje jizvu, sklerodermiformní bazaliom, spinocelulární karcinom, syringom nebo cystu. Histopatologicky je nutné odlišit jiné adnexální nádory vznikající z folikulárního základu (desmoplastický trichoepiteliom a trichoadenom), syringomy, benigní ekrinní nádory, sklerodermiformní bazaliom nebo metastázy adenokarcinomu (nejčastěji mléčné žlázy a tlustého střeva) [17].
Při vyšetření MAC je důležité správně zhodnotit velikost a rozsah nádoru. U nádoru umístněných periorbitálně s velikosti nad 2 cm vyšetření CT nebo MR hodnotí možnou invazi do kostí nebo orbity. Při lokalizaci MAC mimo obličej radiodiagnostické vyšetření (CT, MR) není nutné. Postižení regionálních lymfatických uzlin je vzácné, ale může se vyskytnout a informuje nás o možném metastatickém šíření nádoru. Vzdálené metastázy a úmrtí spojené s nádorem jsou vzácné, přestože morbidita může být výrazná [7, 9].
Na prvním místě léčby MAC je chirurgické odstranění nádoru pomoci Mohsovi mikrografické techniky nebo klasické chirurgické excize. Mohsova mikrografická technika využívá peroperační histologickou verifikaci okrajů nádoru pomoci tenkých horizontálních řezů. Umožňuje nádor lépe lokalizovat a dále plně odstranit s minimálním zásahem do zdravé tkáně [3]. Klasická chirurgická technika, s pooperační histologickou verifikací nádoru, snižuje možnost exstirpace celého nádoru a tím zvyšuje možnost recidivy. Role samostatné radioterapie v léčbě MAC je sporná, protože nedokáže vymezit přesně hranice nádoru. Také byl zaznamenán případ, kde recidivující nádor po radioterapii byl histologicky agresivnější [20]. V současnosti se radioterapie u MAC využívá jako doplněk chirurgického řešení při větších nebo obtížně řešitelných nádorech.
Z prognostického hlediska je MAC lokálně agresivní nádor s nízkým stupněm malignity. Metastatické šíření do lymfatických uzlin je vzácné. V rámci retrospektivní americké studie z roku 2010, kde bylo sledováno 223 pacientů s MAC, bylo zaznamenáno jenom u 1 % metastatické šíření do regionálních lymfatických uzlin. Z větší části byla popisovaná hluboká invaze do kůže (90%) a u 9 % i invaze do měkkých tkání, svalů a kostí [21].
Recidiva nádoru je důsledkem jednak jeho nedostatečného odstranění, proto Mohsova mikrografická chirurgie vykazuje lepší výsledky než chirurgická elize, jednak perineurálního šíření, jež umožňuje progresi nádoru „skokem“ [16]. Nejčastěji dochází k recidivě během 2–3 let, je však popsána i po 29 letech [15]. Doporučuje se proto dlouhodobé sledování nemocných v intervalech 6–12 měsíců. Nádory lokalizované v blízkosti orbity, vzhledem k perineurálnímu šíření optickým nervem, se mohou šířit do mozku. Přes vzácnou mortalitu (bylo prokázán případ jednoho úmrtí v přímé souvislosti s MAC) je onemocnění spjato s výraznou morbitidou [22].
Do redakce došlo dne 2. 9. 2013.
Adresa pro korespondenci:
MUDr. Barbora Buchvald
Dermatovenerologická klinika 1. LF UK a VFN
U Nemocnice 2
128 08 Praha 2
e-mail: barbora.buchvald@vfn.cz
Zdroje
1. BEER, K. T., BUHLER, S. S., MULLIS, P. et al. A microcystic adnexal carcinoma in the auditory canal 15years after radiotherapy of a 12-year-old boy with nasopharynx carcinoma. Strahlenther Onkol., 2005, 25, p. 464.
2. BORENSTEIN, A., SEIDMAN, D. S., TRAU, H., TSUR, H. Microcystic adnexal carcinoma following radiotherapy in childhood. Am. J. Med. Sci., 1991, 301, p. 259.
3. BRODLAND, D. G., AMONETTE, R., HANKE, C. W., ROBINS, P. The history and evolution of Mohs micrographic Sumery. Dermatol. Surg., 2000, 26, p. 303.
4. CARROL, P., GOLDSTEIN, G. D., BROWN, C. W. Jr. Metastatic microcystic adnexal carcinoma in an immunocompromised patient. Dermatol. Surg., 2000, 26, p. 531.
5. CHILLER, K., PASSARO, D., SCHEULLER, M. et al. Microcystic adnexal carcinoma: forty-eight cases, thein treatment, and thein outcome. Arch. Dermatol., 2000, 136, p. 1355.
6. FU, T., CLARK, F. L., LORENZ, H. P., BRUCKNER, A. L. Congenital microcystic adnexal carcinoma. Arch. Dermatol., 2011, 147, p. 256.
7. GABILLOT-CARRÉ, M., WEILL, F., MAMELLE, G. et al. Microcystic adnexal carcinoma: report of seven cases including one with lung metastasis. Dermatology, 2006, 212, p. 221.
8. GOLDSTEIN, D. J., BARR, R. J., SANTA CRUZ, D. J. Microcystic adnexal carcinoma: a distinct clinicopathologic entity. Cancer, 1982, 50, 3, p. 566–72.
9. GOMEZ-MAESTRA, M. J., ESPANA-GREGORI, E., AVINÓ-MARTINEZ, J. A., et al. Brainstem and cavernous sinus metastases arising from a microcystic adnexal carcinoma of the eyebrow by perineural spreading. Can. J. Ophtalmol., 2009, 44, p. 17.
10. KATO, H., MIZUNO, N., NAKAGAWA, K. et al. Micorcystic adnexal carcinoma: a light microscopic immunohistochemical and ultrastructural study. J. Cutan. Pathol., 1990, 17, p. 87.
11. KAZAKOV, D. V., MICHAL, M., KACEROVSKA, D., McKEE, P. H. Cutaneous adnexal tumors. 1. title, Philadelphia: Wolter Kluwer Health/Lippincott Williams & Wilkins, 2012, p. 112–119.
12. KAZAKOV, D. V., MICHAL, M., KACEROVSKA, D. Microcystic adnexal carcinoma with multiple areas of follicular differentation toward germinative cells and specific follicular stroma (trichoblastomatous areas). Am. J. Dermatopathol., 2011, 33, p. 47.
13. LeBOIT, P. E.,SEXTON, M. Microcystic adnexal carcinoma of the skin. Areappraisal of the differential diagnosis of an underrecognized neoplasm. J. Am. Acad. Dermatol., 1993, 29, p. 609.
14. NICKOLOFF, B. J., FLEISCHMANN, H. E., CARMEL, J. et al. Micorcystic adnexal carcinoma. Immunohistologic observations suggesting dual (pilar and eccrine) differentiation. Arch. Dermatol., 1986, 122, p. 290.
15. OHTSUKA, H., NAGAMATSU, S. Microcystic adnexal carcinoma: review of 51 Japanesa patiens. Dermatology, 2002, 204, p. 190.
16. PALAMARAS, I., McKENNA, J. D., ROBSON, A., BARLOW, R. J. Microcystic adnexal carcinoma: a case series treated with mohs micrographic surgery and identification of patients in whom paraffin sections may preferable. Dermatol. Surg., 2010, 36, p. 446.
17. PLAZA, J. A., ORTEGA, P. F., STOCKMAN, D. L., SUSTER, S. Value of p63 and podoplanin (D2-40) immunoreactivity in the distinction between primary cutaneous tumors and adenocarcinomas metastatic to the skin: a clinicopathologic and immunohistochemical study of 79 cases. J. Cutan. Pathol., 2010, 37, 4, p. 403–410.
18. SCHWARZE, H. P., LOCHE, F., LAMANT, L. et al. Microcystic adnexal carcinoma induced by multiple radiation therapy. Int. J. Dermatol., 2000, 39, p. 369.
19. SEBASTIEN, T. S., NELSON, B. R., LOWE, L. et al. Microcystic adnexal carcinoma. J. Am. Acad. Dermatol., 1993, 29, p. 840.
20. STEIN, J. M., ORMSBY, A., ESCLAMADO, R., BAILIN, P. The effect of radiation therapy on microcystic adnexal carcinoma: a case report. Head neck, 2003, 25, p. 251.
21. YU, J. B., BLITZBLAU, R. C., PATEL, S. C. et al. Surveillance, Epidemiology, and End Results (SEER) diabase analysis of microcystic adnexal carcinoma (sclerosing sweat duct carcinoma) of the skin. Am. J. Clin. Oncol., 2010, 33, p. 125.
22. YUGUEROS, P., KANE, W. J., GOELLNER, J. R. Sweat gland carcinoma: a clinicopathologic analysis of an expanded series in a single institution. Plast. Rocenstr. Surg., 1998, 102, p. 705.
23. WICK, M. R., COOPER, P. H., SWANSON, P. E. et al. Microcystic adnexal carcinoma. An immunohistochemical comparison with other cutaneous appendage tumors. Arch. Dermatol., 1990, 126, p. 189.
Štítky
Dermatológia Detská dermatológia
Článek Závažné lékové exantémyČlánek Erratum
Článok vyšiel v časopiseČesko-slovenská dermatologie
Najčítanejšie tento týždeň
2013 Číslo 5- Na český trh přichází biosimilar adalimumabu s prokázanou terapeutickou ekvivalencí
- Nehoňte nemocné s mMCC od čerta k ďáblu!
- První a jediná schválená imunoterapie vzácného agresivního karcinomu kůže
- Screening malignit u pacientů s dermatomyozitidou
- Jakým způsobem hydroresponzivní krytí napomáhá hojení rány?
-
Všetky články tohto čísla
- Závažné lékové exantémy
- Doškolování lékařů – kontrolní test
- Zhodnocení výskytu potravinové alergie na pšeničnou mouku, kravské mléko, vejce, sóju a arašídy u 240 pacientů s atopickým ekzémem starších 14 let
- Klinický případ: Tuhá vkleslá kůže tváře
- Soubor některých platných právních předpisů pro venerologii – část I.
- Erratum
-
IX. KONGRES ČDS A SDS
Praha 6.–8. 6. 2013
Přednášky – hlavní program - Zápis ze schůze Výboru ČDS konané dne 6. června 2013
- Zápis ze shromáždění členů České dermatovenerologické společnosti ČLS JEP
- Zápis ze schůze Výboru ČDS konané dne 12. září 2013
- Významné životné jubileum MUDr. Jarmily Rybárovej
- Česko-slovenská dermatologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Závažné lékové exantémy
- Klinický případ: Tuhá vkleslá kůže tváře
- Zhodnocení výskytu potravinové alergie na pšeničnou mouku, kravské mléko, vejce, sóju a arašídy u 240 pacientů s atopickým ekzémem starších 14 let
- Soubor některých platných právních předpisů pro venerologii – část I.
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy