-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
- Kariéra
Návrh novelizace Koncepce oboru psychiatrie z pohledu ambulantní psychiatrie
Autoři: J. Rektor
Vyšlo v časopise: Čes. a slov. Psychiat., 104, 2008, No. 2, pp. 74-77.
Kategorie: Z činnosti Psychiatrické společnosti ČLS JEP
A) POSTAVENÍ PSYCHIATRICKÉ AMBULANCE VE STÁVAJÍCÍM SYSTÉMU PSYCHIATRICKÉ PÉČE
Od poloviny 19. století do poloviny 20. století byly páteří psychiatrické péče na našem území psychiatrické léčebny, vybudované téměř výhradně Rakousko-Uherskou monarchií. V meziválečném a poválečném období vzniklo několik lůžkových oddělení všeobecných nemocnic, včetně psychiatrických klinik. Počátkem 50. let 20. toletí začalo budování extramurální psychiatrické sítě – okresních psychiatrických ambulancí, které měly výrazně zvýšit dostupnost psychiatrické péče a přenést ji blíže k pacientovi – do jeho přirozeného sociálního prostředí. V 60. až 80. letech bylo postupně dosaženo počtu 3,5 psychiatra na 100 tisíc obyvatel. Systém se snáze rozvíjel ve velkých městech, zatímco dostupnost v menších a vzdálenějších regionech byla problematičtější. Psychiatrie patřila pro lékaře k „neatraktivním“ oborům a mnohé ambulance zůstávaly dlouho neobsazené.
Přesto se ambulance postupně staly základním článkem systému psychiatrické péče. Díky ambulantní síti a díky moderní psychofarmakologické léčbě probíhala velká část léčby extramurálně, snižoval se počet, ale především délka hospitalizací. Dlouhé mnohaměsíční hospitalizace nahradil „systém otáčivých dveří“, charakterizovaný kratšími hospitalizacemi v případě zhoršení psychického stavu pacienta. Těžiště akutní i dlouhodobé psychiatrické péče se přesunulo do ambulancí.
V 90. letech došlo k podstatnému kvantitativnímu rozvoji ambulantní sítě – z 3,5 na cca 6-6,5 lékaře na 100 tisíc obyvatel (dle Baudiše /2006/, statistiky UZIS z roku 2003 uvádějí 643 lékařských míst – pravděpodobně však včetně ambulancí lůžkových zařízení). V tomto období také začala vznikat zařízení intermediární a následné extramurální péče a byl započat proces změny dvojdimenzionálního modelu (ambulance – lůžková péče) na systém vícedimenzionální.
V současnosti se v psychiatrických ambulancích odehrává většina psychiatrické péče, a to z hlediska kvantity (dle statistik bylo v roce 2003 v PA provedeno cca 2,5 mil. vyšetření u cca 420 tis. pacientů /Baudiš, 2006/), tak i z hlediska časového. Zatímco hospitalizace zachycují určitou krátkou, i když významnou, část onemocnění, kontakt i vztah pacienta s ambulantním psychiatrem je dlouhodobý a zahrnuje kontinuitu pacientovy psychiatrické problematiky. Významným faktorem pak je i obeznámenost ambulantního psychiatra s pacientovým sociálním vztahovým prostředím, možnost kontaktu s ním a intervence v něm.
Přestože jsou klady stávajícího systému nesporné, lze v něm najít i četné nedostatky, které se dotýkají péče v psychiatrických ambulancích:
Dominantním tématem je pro ambulantního psychiatra už od poloviny 90. let starost o existenci a financování. Petrifikovaný systém úhrad nutí psychiatra ošetřovat vysoký počet pacientů, na které mu zákonitě nezůstává dostatek času. Nemá dostatečný prostor pro komunikaci s pacientem, pro sociálně-psychiatrické intervence a pro psychoterapii. Stávající systém tedy stimuluje kvantitu péče a působí proti zvyšování jeho kvality.
Rizikem systému je vysoká skrytá nemocnost, která potencionálně zvyšuje tlak na kvantitu péče na úkor její kvality. Podobný trend může způsobit případná redukce lůžek a přesun péče do ambulancí bez jejich výrazného posílení a rozvinutí intermediární péče.
Ve většině regionů (mimo některá velká města) chybí dostatečná nabídka psychoterapie a sociálně-psychiatrických služeb. Podstata péče tak spočívá v psychofarmakologii, která je sice na kvalitní úrovni, zůstává však jednostranná – biologická, nikoliv bio-psycho-sociální, jak postulují standardy moderní psychiatrické péče.
Nejsou dostatečně rozvinuty specializované ambulance.
Není dostupná krizová psychiatrická pomoc v terénu.
Provázanost péče není dostatečná, a to jak spolupráce mezi ambulancemi a lůžkovými zařízeními, tak kooperace s praktickými lékaři, psychology apod.
B) PSYCHIATRICKÉ AMBULANCE V KONCEPCI TRANSFORMOVANÉHO SYSTÉMU PSYCHIATRICKÉ PÉČE
1. Primární psychiatrická péče - PPP
Psychiatrická ambulance je základním článkem provázaného a kooperujícího systému psychiatrické péče. Podstatným prvkem v koncepci systému psychiatrické péče je zdůraznění postavení ambulantního psychiatra jako nositele „primární psychiatrické péče“ (PPP). Psychiatrická ambulance je v převážné míře první linií - místem prvního kontaktu pacienta s psychiatrickou péčí. Tento kontakt bývá velmi často dlouhodobý, kontinuální a ambulantní psychiatr se stává koordinátorem pacientovy péče – jeho průvodcem v systému psychiatrických služeb i následných zdravotně-sociálních služeb.
Charakteristika PPP
Přímý přístup pacienta k psychiatrovi. Existuje i v současnosti a musí být zachován v zájmu zajištění dostupnosti péče. Duševní porucha či nemoc je stále velmi stigmatizující a omezení např. formou gate-keepingu by vedlo k podstatnému zhoršení dostupnosti s velkými zdravotními riziky pro nemocné. Psychiatrická péče proto musí být bezbariérová, nízkoprahová.
Kontinuální dlouhodobá péče. Vztah pacienta s ambulantním psychiatrem je většinou dlouhodobý a zahrnuje kontinuitu pacientovy psychiatrické problematiky. Ambulantní psychiatr bývá obeznámen s pacientovou osobní historií, vývojem jeho nemoci. Zná pacientovo vztahové prostředí a má možnost kontaktu s ním a intervence v něm.
Komplexní péče. V souladu se standardy moderní psychiatrické péče je v ambulancích PPP poskytovaná komplexní péče, která zahrnuje diagnostické a terapeutické zaměření psychiatra na biologickou, psychologickou a sociální dimenzi pacientova zdraví a nemoci. Komplexní péči zajišťuje psychiatr ve spolupráci s dalšími odborníky a institucemi v rámci systému psychiatrických služeb i mimo něj.
Koordinovaná péče. Ambulantní psychiatr je koordinátorem pacientovy odborné péče – jeho průvodcem v systému psychiatrických i následných zdravotně-sociálních služeb.
Komunitní péče. Snahou psychiatrické primární péče je udržení a léčení pacienta v jeho přirozené komunitě, minimalizace jeho psychosociální alterace a izolace.
Systém kooperující péče. Ambulantní psychiatr v zájmu pacienta kooperuje se všemi články systému psychiatrické péče. Ze stejného důvodu kooperuje s dalšími částmi systému zdravotnických služeb (praktickými lékaři, specialisty, nemocnicemi) i s relevantními institucemi jiných rezortů (schéma 1).
Obr. 1. Postavení primární psychiatrické péče v systému. 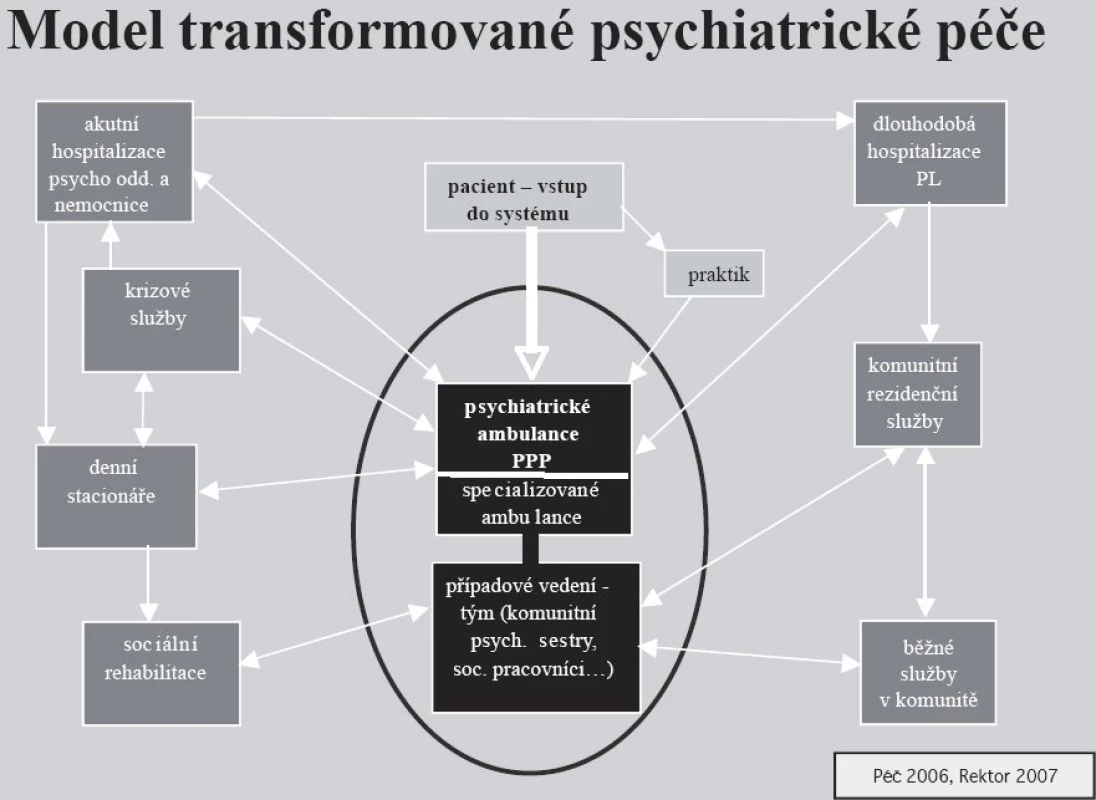
2. Role praktického lékaře v systému psychiatrické péče
Praktický lékař má významné místo v rozpoznávání - detekci duševních nemocí a poruch. Oproti jiným oborům plní funkci první linie jen zčásti. Má však velmi významnou roli v odkrývání skryté psychiatrické nemocnosti – v identifikaci depresivních, úzkostných a psychosomatických poruch. Vzhledem ke svým časovým a odborným možnostem se může věnovat terapii některých lehkých poruch, pacienty se závažnější poruchou předává do primární psychiatrické péče, se kterou úzce spolupracuje. Podobně praktický lékař pro děti a dorost spolupracuje s specializovanou psychiatrickou ambulancí pro děti a dorost.
3. Specializovaná ambulantní péče
(Jednotlivé specializované obory vypracovávají své dílčí koncepce, zde jsou zmíněny jen specializované ambulance.)
PSYCHIATRICKÁ AMBULANCE PRO DĚTI A DOROST
Provádí psychiatrickou diagnostiku a komplexní léčbu, rehabilitaci, reedukaci, event. resocializaci dětí a dorostu s psychickou poruchou. Zprostředkuje další psychiatrické, pedagogické nebo sociální služby se zdravotnickými i nezdravotnickými zařízeními. Provádí dispenzarizaci. Používá všech forem terapie, včetně psychoterapeutických přístupů individuálních a skupinových, rodičovské a rodinné terapie.
GERONTOPSYCHIATRICKÁ AMBULANCE
Provádí komplexní psychiatrickou diagnostiku, léčbu a rehabilitaci u osob s psychickými poruchami ve stáří. Zaměřuje se především na léčbu demencí a dalších psychických poruch s charakteristickým průběhem ve stáří. Spolupracuje s ostatními psychiatrickými, zdravotnickými i sociálními institucemi činnými v oblasti péče o gerontopsychiatrické pacienty.
ORDINACE PRO PREVENCI A LÉČBU ZÁVISLOSTÍ
Zaměřuje se na vyhledávání, podchycení, diagnostiku, léčbu, rehabilitaci, resocializaci, prevenci a registraci osob se vznikající nebo vzniklou závislostí na alkoholu a jiných návykových látkách.
SUBSTITUČNÍ CENTRA
Jsou to specializované instituce, které poskytují ambulantní udržovací substituční léčbu pacientům závislým na opioidních látkách. Dle potřeby metodicky zajišťují, koordinují a supervidují provádění substituční léčby ostatními poskytovateli v regionu.
AMBULANCE PSYCHIATRICKÉ SEXUOLOGIE.
Zabývá se diagnostikou, terapií, posuzováním a prevencí sexuálních poruch a ochranným ambulantním sexuologickým léčením.
AMBULANCE PRO PORUCHY PŘÍJMU POTRAVY
Zajišťuje systematickou ambulantní léčbu u osob s poruchami příjmu potravy. Zároveň zabezpečuje bezprostřední psychiatrickou a psychologickou pomoc při náhle vzniklých dekompenzacích stavu pacientů.
PSYCHOTERAPEUTICKÉ AMBULANCEA CENTRA
Specializovaná zařízení, které se koncentrují na poskytování psychoterapeutické péče pacientům. Může jít i o běžnou psychiatrickou či klinicko-psychologickou ambulanci s převážně (nad 50 %) psychoterapeutickým zaměřením.
AMBULANCE KLINICKÉHO PSYCHOLOGA
Provádí psychologickou diagnostiku a v indikovaných případech psychoterapeutické léčení osob s psychickými poruchami. Ambulance je buď samostatná, nebo je součástí jiného zdravotnického zařízení.
JINÉ SPECIALIZOVANÉ AMBULANCE
V rámci psychiatrického ambulantního systému mohou působit i ambulance, které se specializují na léčbu určité diagnostické skupiny či úžeji vymezené poruchy (ambulance pro léčbu depresí, úzkostných poruch, spánkových poruch, poruchy paměti atp.).
AMBULANCE LŮŽKOVÝCH PSYCHIATRICKÝCH ZAŘÍZENÍ
V lůžkových zařízeních jsou běžně zřizovány příjmové a doléčovací ambulance, které nemají extramurální charakter. Ambulance v lůžkových zařízeních mohou výjimečně fungovat jako ambulance PPP nebo specializované psychiatrické ambulance, popř. jako ambulance vykonávající péči „ve veřejném zájmu“ (viz níže).
4. Další charakteristiky systému ambulantní psychiatrické péče
Ambulantní psychiatrická péče může být poskytována formou individuální lékařské praxe, v zařízení sdružené praxe nebo v centrech psychiatrické či psychiatricko-psychologické péče, kde může být poskytována zároveň péče ambulantní i intermediární (např. DS).
V rámci ambulantních psychiatrických služeb zpravidla funguje týmový model péče koordinovaný ambulantním psychiatrem, a to ve formě multiprofesních týmů, kde vedle psychiatra působí psychologové, sociální pracovníci, SZP a podobně. Příkladem týmové práce je případové vedení (case management) nebo krizová intervence v terénu.
Psychiatrická péče může být poskytována i mimo ordinace, např. formou psychiatrické návštěvní služby nebo asertivní týmové práce v terénu.
Součástí náplně primární psychiatrické péče je i zajišťování psychiatrické péče „ve veřejném zájmu“. Jejím úkolem je zvláště péče o osoby pro léčbu nedostatečně motivované, o osoby sociálně selhávající, o osoby v ochranné léčbě (psychiatrické, sexuologické, protialkoholní a protitoxikomanické). Součástí této služby je dispenzární péče pro všechny uvedené skupiny. Veřejná psychiatrická péče může být prováděna i samostatně ve specializované ambulanci, zřízené pro tento účel (např. ve velkých aglomeracích).
V rámci systému ambulantních psychiatrických služeb je rozvíjen systém krizové psychiatrické pomoci jak institucionální tak terénní.
V rámci psychiatrické péče jsou mj. prováděny tyto úkony:
- konziliární činnost pro lůžková nemocniční a ústavní zařízení bez vlastní psychiatrické péče,
- psychiatrická péče v zařízeních sociální péče,
- ochranná léčení nařízená soudy,
- dispenzarizace vyhláškou určených skupin pacientů s chronickým průběhem onemocnění.
Podmínky transformace systému ambulantní psychiatrické péče
K tomu, aby byl vybudován moderní provázaný kooperující systém, musí být z hlediska ambulantní psychiatrie splněno několik podmínek:
1. Změna kvantitativního modelu financování na kvalitativní
Aby mohl psychiatr plnit všechny úkoly v rámci PPP, musí mít více času na komunikaci s pacientem (komunikace je v psychiatrii významným diagnostickým i terapeutickým prostředkem) i na koordinaci péče o něj. To znamená, že by měl psychiatr průměrně denně ošetřit podstatně méně pacientů (cca 12-15) a věnovat jim více času. Výsledkem by měla být hustá ambulantní síť s personálním obsazením 11-13 l.m. na 100 tis. obyvatel (tab. 1).
Tab. 1. Ambulantní psychiatrická péče – personální obsazení na 100 tis. obyvatel.* 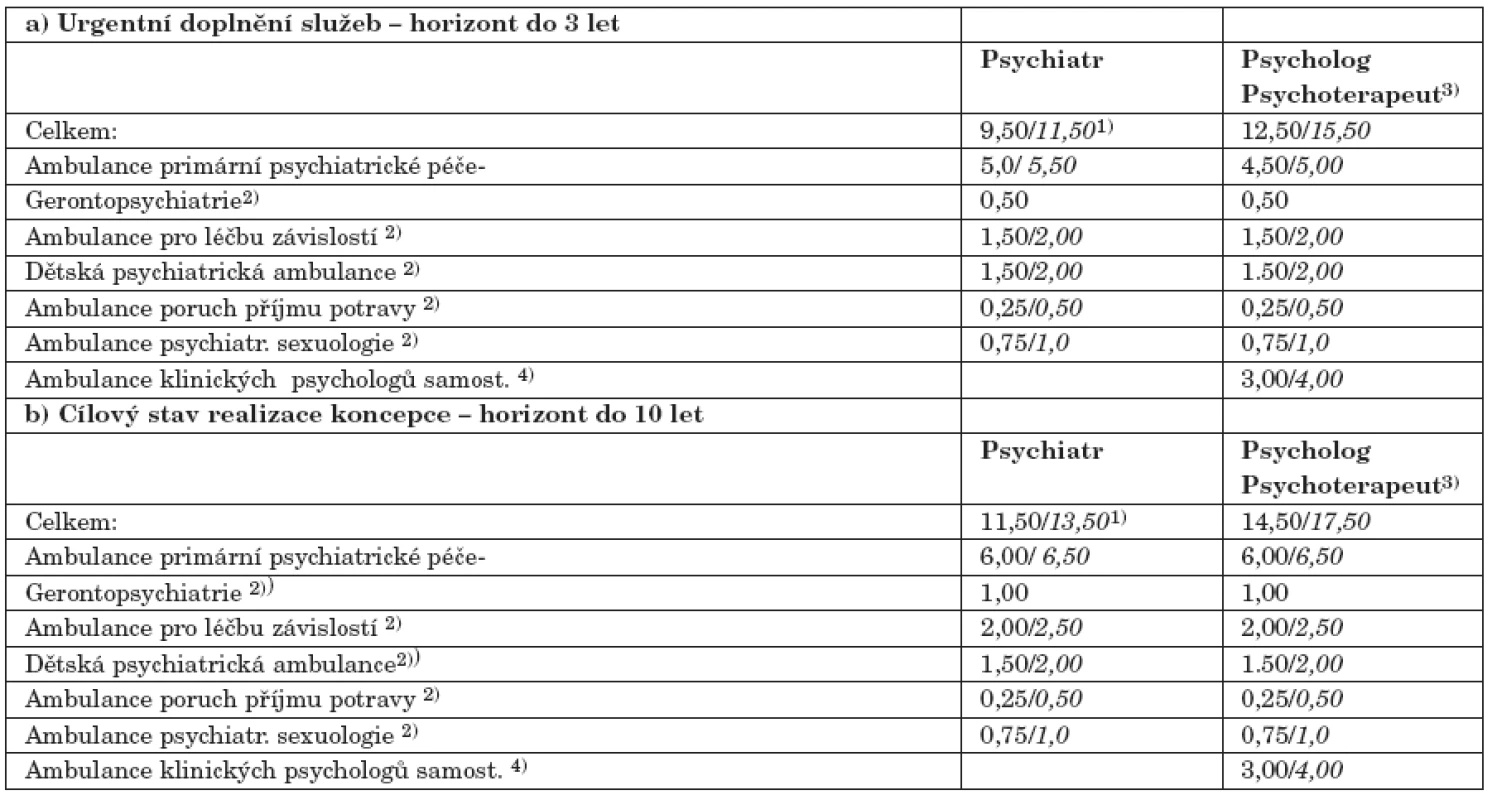
* Jedná se o síť ambulantních zařízení mimo ambulance v lůžkových zařízeních. 1) Údaje kurzivou platí pro velkoměstské aglomerace. 2) Pokud v regionu není zařízení specializované psychiatické péče, pak péči o tyto pacienty zajišťuje zařízení primární psychiatrické péče (PPP). To je zohledněno v navýšení úvazku PPP. 3) Psychoterapeut = psychiatr a psycholog, který se převážně (nad 50 %) věnuje psychoterapii. 4) Jedná se o ordinace klinických psychologů mimo psychiatrická zařízení. 2. Doplnění systému
Systém musí být doplněn o chybějící služby: specializované psychiatrické ordinace, psychoterapeutické služby, krizové služby a o rozvinutou komunitní péči.
3. Zdravotní politika
K podstatné změně systému nedojde bez politické zakázky a jasné zdravotní politiky pro psychiatrii. Iniciativa odborníků („zdola“) je důležitá, zdravotní politika státu („shora“) je pro transformaci psychiatrie nutností.
* Jedná se o síť ambulantních zařízení mimo ambulance v lůžkových zařízeních.
1)Údaje kurzivou platí pro velkoměstské aglomerace.
2) Pokud v regionu není zařízení specializované psychiatické péče, pak péči o tyto pacienty zajišťuje zařízení primární psychiatrické péče (PPP). To je zohledněno v navýšení úvazku PPP.
3) Psychoterapeut = psychiatr a psycholog, který se převážně (nad 50 %) věnuje psychoterapii.
4) Jedná se o ordinace klinických psychologů mimo psychiatrická zařízení.
Prim. MUDr. Juraj Rektor
Psychosociální centrum, Přerov
Štítky
Adiktológia Detská psychiatria Psychiatria
Článek Recenze knihČlánek REFERÁT Z PÍSEMNICTVÍ
Článok vyšiel v časopiseČeská a slovenská psychiatrie
Najčítanejšie tento týždeň
2008 Číslo 2- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Hluboká stimulace globus pallidus zlepšila klinické příznaky u pacientky s refrakterním parkinsonismem a genetickou mutací
-
Všetky články tohto čísla
- Recenze knih
- REFERÁT Z PÍSEMNICTVÍ
- Lesk a bída ústavních znaleckých posudků
- Výsledky podrobného sledování použití omezovacích prostředků během hospitalizace – projekt EUNOMIA, výsledky v ČR
- Risperdal Consta – dlouhodobě působící injekce v léčbě schizofrenie a schizoafektivní poruchy: předběžné 12měsíční výsledky projektu e-STAR v České a Slovenské republice
- Soudně psychiatrické posuzování násilných trestných činů, spáchaných v afektu, v době operacionálních klasifikačních systémů
- Psychoterapie ve starých lékařských spisech
- Revize Koncepce oboru psychiatrie, proč, jak a kdy – krátký úvod
- Návrh novelizace Koncepce oboru psychiatrie z pohledu ambulantní psychiatrie
- Návrh novelizace Koncepce oboru psychiatrie z pohledu komunitní péče o duševně nemocné
- Z jednání výboru Psychiatrické společnosti 2. dubna 2008
- Feature Forums Světové federace společností pro biologickou psychiatrii
- 50. česko-slovenská psychofarmakologická konference
- 3. kongres ISBD (International Society of Bipolar Disorder) o bipolárních poruchách
- Sympozium sociální psychiatrie
- Česká a slovenská psychiatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Risperdal Consta – dlouhodobě působící injekce v léčbě schizofrenie a schizoafektivní poruchy: předběžné 12měsíční výsledky projektu e-STAR v České a Slovenské republice
- Soudně psychiatrické posuzování násilných trestných činů, spáchaných v afektu, v době operacionálních klasifikačních systémů
- Lesk a bída ústavních znaleckých posudků
- Výsledky podrobného sledování použití omezovacích prostředků během hospitalizace – projekt EUNOMIA, výsledky v ČR
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



