-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
- Kariéra
Diagnostika a léčba dětské katarakty
Diagnosis and management of pediatric cataract
Purpose:
To present our results of surgical management of pediatric cataract. To draw attention to seriousness of this topic, necessity of early diagnosis and comprehensive management of pediatric cataract.Patients and methods:
The patients were divided into two groups according to the etiology of the cataract: congenital, infantile or juvenile cataract (A) and traumatic cataract (B). There were 14 children in group A (8 girls and 6 boys). Cataract was diagnosed during congenital cataract screening in newborns in one child, later during childhood (range 14–132 months, median 43 months) in 13 cases. Group B comprised of 12 children (4 girls and 8 boys). The reason for cataract was penetrating injury in 7 eyes and blunt injury in 5 eyes. All surgeries were performed by experienced surgeon in general anesthesia and were followed by visual rehabilitation and amblyopia treatment.Results:
No serious perioperative or early postoperative complications were observed. The most common late postoperative complication was secondary cataract (posterior capsule opacification) in 15 patients. Postoperative best corrected visual acuity (BCVA) ranged from 1.0 (normal vision) to 0.002 (low vision) depending upon other ocular pathologies.Conclusions:
Pediatric cataract remains a challenge despite of all improvements. The management plan must involve an interdisciplinary team approach.Key words:
pediatric cataract, congenital, posttraumatic, management
Autori: N. Jirásková; J. Kadlecová; P. Rozsíval; M. Kalfeřtová; M. Burova
Pôsobisko autorov: Oční klinika LF UK a FN, Hradec Králové přednosta prof. MUDr. P. Rozsíval, CSc.
Vyšlo v časopise: Čes-slov Pediat 2012; 67 (Suppl 1): 25-28.
Kategória: Původní práce
Súhrn
Cíl:
Prezentovat naše výsledky chirurgické léčby katarakty u dětí. Upozornit na závažnost této problematiky, nutnost včasné diagnostiky a komplexní péče o děti se zkalením čočky.Soubor a metodika:
Soubor sledovaných dětí jsme rozdělili podle etiologie zkalení čočky na 2 skupiny: s kongenitální, infantilní či juvenilní kataraktou (A) a s traumatickou kataraktou (B). Skupinu A tvořilo 14 dětí (8 dívek a 6 chlapců). Při screeningu katarakty u novorozenců byl zákal diagnostikován u 1 dítěte, v pozdějším věku u 13 dětí (rozpětí 14–132 měsíců, medián 43 měsíců). Skupinu B tvořilo 12 dětí (4 dívky a 8 chlapců). Posttraumatické katarakty vznikly po penetrujícím poranění u 7 očí a po kontuzi u 5 očí. Všechny operace byly provedeny v celkové anestezii zkušeným očním chirurgem. Po operaci následovala léčba konzervativní (zraková rehabilitace, léčba amblyopie).Výsledky:
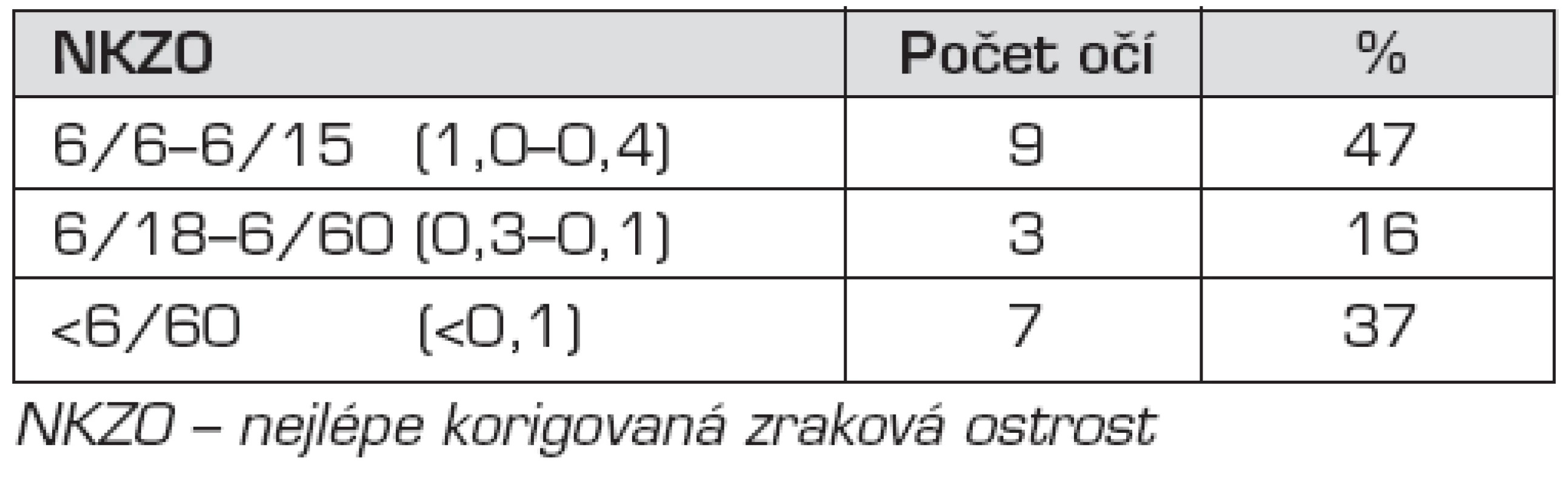
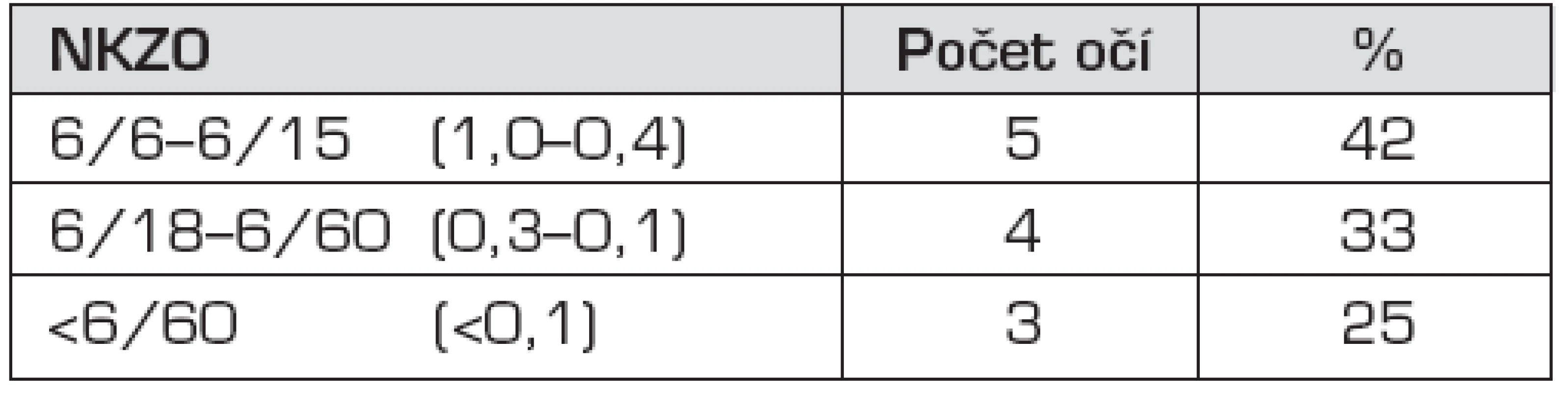
U žádného z dětí jsme nezaznamenali závažnější peroperační nebo časné pooperační komplikace. Nejčastější pozdní pooperační komplikací byl vznik sekundární katarakty (zkalení zadního pouzdra) u 15 očí. Nejlépe korigovaná zraková ostrost (NKZO) po operaci se pohybovala od 1,0 (normální vizus) po 0,002 (výrazně zhoršený vizus) v závislosti na ostatní oční či celkové patologii.Závěry:
Katarakta u dětí zůstává přes všechny pokroky závažným stavem, jehož řešení vyžaduje úzkou interdisciplinární spolupráci.Klíčová slova:
dětská katarakta, kongenitální, posttraumatická, léčbaÚVOD
Zkalení oční čočky (katarakta) u dětí je závažným problémem, jehož řešení a výsledky jsou závislé nejen na věku dítěte, etiologii katarakty, stupni a lateralitě postižení a celkovém zdravotním stavu, ale i na rodinném zázemí dítěte [1]. Ke správné diagnostice a komplexní léčbě dětské katarakty je třeba interdisciplinární spolupráce oftalmologů (chirurga i pedooftalmologa), pediatra a podle etiologie zkalení čočky případně i genetika, revmatologa či neurologa. Cílem práce je nejen prezentovat vlastní výsledky léčby dětské katarakty, ale i informovat o současných možnostech řešení této problematiky naše kolegy – pediatry.
Léčbu dětské katarakty lze rozdělit na konzervativní a chirurgickou. Jejím cílem je zajistit optimální rozvoj zrakového orgánu i vyšších center a zabránit vzniku ireverzibilní amblyopie (tupozrakosti). Konzervativní léčba se dnes používá pouze u parciálních, stacionárních nebo pomalu progredujících katarakt. Spočívá většinou v navození mydriázy a používání okluze (ta je ovšem i standardní součástí péče po operaci). V případě katarakty spojené s některou z metabolických chorob (homocysteinurie, galaktosémie, diabetes mellitus aj.) je nutná i specifická léčba či dieta.
Pokroky v oblasti chirurgie čočky u dospělých se promítly i do léčby katarakty u dětí. Za posledních několik let se výrazně změnila indikační kritéria, chirurgické postupy i metody korekce afakie po operaci šedého zákalu u dětí. Díky dostupnosti moderních chirurgických přístrojů, mikrochirurgických nástrojů, očních viskoelastických materiálů a nitroočních čoček se operace stává stále šetrnějším výkonem. Ruku v ruce s pokroky v „logistickém“ zajištění chirurgického výkonu se zdokonalují i operační postupy. Samotný operační zákrok však stále zůstává ve srovnání s operací katarakty u dospělých mnohem náročnější na provedení a měl by být svěřen pouze erudovanému chirurgovi. Dokonalé provedení zákroku představuje navíc pouze jeden z předpokladů dosažení optimálního výsledku. U dětí je nutné vytvořit podmínky pro co nejlepší vývoj zrakových funkcí. Je třeba mít na paměti, že v prvních měsících a letech života se zároveň rozvíjejí korová i podkorová centra, jejichž správný postnatální vývoj není možný bez adekvátní stimulace zrakovými podněty. Na tuto skutečnost musíme myslet nejen u kongenitálních katarakt, ale i u katarakt infantilních či juvenilních (riziko vzniku amblyopie trvá do 7. až 8. roku života).
SOUBOR A METODIKA
Soubor tvořilo 26 dětí (12 dívek a 14 chlapců). Tento soubor jsme rozdělili na dvě skupiny podle etiologie katarakty: pacienti s kongenitální, infantilní či juvenilní kataraktou (A) a s traumatickou kataraktou (B). Všechny děti byly před zákrokem podrobně vyšetřeny, u 6 bylo nutno provést toto vyšetření v celkové anestezii.
Skupinu A tvořilo 14 dětí (8 dívek a 6 chlapců). Při screeningu katarakty u novorozenců byl zákal diagnostikován u 1 dítěte, v pozdějším věku u 13 dětí (rozpětí 14–132 měsíců, medián 43 měsíců). Oboustranný zákal byl u 7 dětí, u 7 dětí se jednalo o unilaterální výskyt. Celkem jsme v této skupině operovali 21 očí. Nitrooční čočka byla implantována ve všech 21 případech.
Skupinu B tvořilo 12 dětí (4 dívky a 8 chlapců). U všech dětí se jednalo o jednostranné poranění (operace 12 očí). Traumatické katarakty vznikly po penetrujícím poranění u 7 očí a kontuzi u 5 očí. Operaci katarakty současně s ošetřením primárního poranění jsme provedli v jednom případě, kdy se jednalo o těžkou dilaceraci bulbu s přítomností čočkových hmot a sklivce v přední komoře. U všech ostatních očí jsme kataraktu operovali až ve druhé fázi, časový interval mezi ošetřením úrazu a chirurgickým odstraněním katarakty se pohyboval v rozmezí 1 měsíc až 8 let, medián 20 měsíců. Nitrooční čočku jsme implantovali v této skupině v jedenácti případech, v jednom případě (výše zmíněná dilacerace bulbu) bylo oko ponecháno afakické.
Všechny operace byly provedeny v celkové anestezii zkušeným očním chirurgem. Po operaci následovala léčba konzervativní (zraková rehabilitace, léčba amblyopie).
VÝSLEDKY
U žádného z dětí jsme nepozorovali závažné peroperační nebo časné pooperační komplikace. K posouzení dlouhodobých výsledků (nejméně 1 rok od operace) jsme ve skupině A hodnotili 19 očí (2 děti s jednostrannou kataraktou přestaly docházet na kontroly), ve skupině B všech 12 očí.
Nejčastější pozdní pooperační komplikací bylo následné zkalení zadního pouzdra (vznik sekundární katarakty), které jsme pozorovali u 15 očí (9 ve skupině A a 6 ve skupině B). Chirurgicky jsme stav řešili ve 4 případech (2 oči ve skupině A a 2 oči ve skupině B). Laserovou Nd-YAG kapsulotomii jsme provedli u 1 oka ve skupině A a u 3 očí ve skupině B. Zvýšený nitrooční tlak byl v pooperačním průběhu zaznamenán u 7 očí (všech 7 očí ve skupině A). Sekundární glaukom byl ve všech případech léčen konzervativně antiglaukomatiky a u jednoho oka bylo nutno tuto léčbu ještě doplnit cyklokryokoagulací řasnatého tělesa (CCK).
Pooperační nejlépe korigovanou zrakovou ostrost uvádíme pro obě skupiny v tabulkách, tabulka 1 pro skupinu A a tabulka 2 pro skupinu B.
DISKUSE
Dětskou kataraktu klasifikujeme v souvislosti s věkem dítěte na kongenitální, infantilní a juvenilní. Kongenitální katarakta je přítomna již v době narození dítěte (nicméně diagnostikována může být až později), infantilní katarakta se rozvíjí během prvních dvou let života dítěte a juvenilní katarakta vzniká většinou během první dekády života [1].
Z etiologického hlediska existuje celá řada klasifikací katarakty u dětí. Kongenitální katarakty se nejčastěji vyskytují jako hereditární postižení, sdružené s metabolickými, chromozomálními a systémovými chorobami, nebo v důsledku intrauterinní infekce (rubeola). Etiologie kongenitálních katarakt je stanovena asi u poloviny případů bilaterálního postižení a jen v malém procentu případů jednostranných opacit čočky [1, 2]. Jednostranná kongenitální katarakta vzniká většinou jako důsledek poruchy involuce primárního sklivce. U infantilních a juvenilních katarakt je kromě výše uvedených etiologických faktorů častou příčinou zkalení čočky poranění oka.
Stanovení prevalence a incidence dětské katarakty v celosvětovém měřítku je obtížné, neboť metodika sběru dat je rozdílná a zejména chybí věrohodná data z rozvojových zemí. Tento fakt vysvětluje, proč je v literatuře prevalence kongenitální katarakty udávána v tak širokém měřítku: 1–15 případů na 10 000 narozených dětí [1, 2, 3]. V České republice byl v letech 2001–2005 celoplošně zaveden systém screeningu vrozené katarakty v rámci projektu Komplexní péče o děti s vrozeným šedým zákalem (NPV – MZ ČR), který měl za cíl zdokonalit záchyt dětí s nevýbavným červeným reflexem (příčinou může být nejen vrozené zkalení čočky, ale i další oční vady, například poruchy transparence rohovky, hutná perzistující pupilární membrána nebo primární perzistující sklivec). Každému novorozenci má být před propuštěním z porodnice vybaven červený reflex od sítnice zaškoleným pracovníkem neonatologického oddělení. Není-li reflex dobře výbavný, je indikováno odborné oftalmologické konzilium, které rozhodne o dalším postupu. Díky tomuto screeningu jsou v naší republice nejen k dispozici poměrně přesné údaje o nových případech vrozené katarakty (1 : 5500 novorozenců), ale zejména se výrazně urychlila a zlepšila péče o takto postižené novorozence. Ze zkušenosti však víme, že některé zákaly čočky nemusí být při tomto postupu odhaleny (nejčastěji pravděpodobně v důsledku chybné techniky provádění vyšetření), případně je v době narození zákal jen malý a postnatálně progreduje. Katarakty či horších zrakových funkcí si mohou všimnout lidé z okolí dítěte, většinou rodiče nebo praktický lékař. Šedý zákal se také může manifestovat strabismem nebo nystagmem, jednostranně snížený vizus bývá odhalen až při preventivních prohlídkách u pediatra.
Způsob provedení odborného očního vyšetření u dětí závisí především na jejich věku a stupni spolupráce, u nespolupracujících dětí je výhodné naplánovat kompletní oční vyšetření v celkové anestezii.
Léčba dětské katarakty je komplexní proces, zahrnující celou řadu závažných rozhodnutí. Ta se týkají především správné indikace a načasování operačního zákroku, volby operační techniky a korekce afakie a v neposlední řadě i správné strategie pooperační péče a zrakové rehabilitace. Při indikaci k chirurgickému zákroku postupujeme přísně individuálně v závislosti na věku dítěte, lateralitě postižení, velikosti a denzitě zákalu, stupni postižení zrakových funkcí a na rychlosti progrese katarakty. Kongenitální monokulární denzní kataraktu operujeme co nejdříve, nejpozději do 6 týdnů života. U bilaterálního hutného zákalu by měly být obě oči odoperovány nejpozději do 3 měsíců života dítěte a oba výkony je možno provést simultánně. Celková anestezie musí být vedena tak, aby byla nejen bezpečná pro dítě, ale zároveň musí být zajištěny podmínky pro zdárný průběh operace (nebezpečí peroperačního zvýšení nitroočního tlaku, vzniku okulokardiálního reflexu či Bellova fenoménu). Šetrně vedená anestezie je důležitá i v prevenci pooperačně vzniklé nauzey a zvracení. Detailní rozbor operačních postupů není předmětem tohoto sdělení, ve stručnosti jen uvádíme zásadní principy tohoto výkonu: operaci by měl provádět erudovaný chirurg, operační rány musí být pečlivě uzavřeny suturou (na rozdíl od operace u dospělých) a součástí výkonu je u většiny dětí i zadní cirkulární kapsulorhexe (otevření zadního pouzdra čočky) a přední vitrektomie (odstranění přední části sklivce) jako prevence vzniku sekundární katarakty.
Metodou korekce afakie je dnes jednoznačně implantace nitrooční čočky. Zavádění implantace nitroočních čoček do klinické praxe u dětí bylo podstatně složitějším procesem než u dospělých. V roce 1993 používalo nitrooční čočku u dětí mladších než 2 roky přibližně 13 % chirurgů [4], v roce 2001 již 82 % [5]. V učebnici očního lékařství vydané roku 2006 v Praze [6] je doporučováno implantovat nitrooční čočku u dětí starších jednoho roku, dnes můžeme primárně implantovat i u dětí mladších, samozřejmě pokud nejsou přítomny jiné závažné oční anomálie (mikroftalmus, dysgeneze předního segmentu oka aj.).
Nejčastěji volí chirurgové nitrooční čočky vyrobené z hydrofobního akrylátu [7], stejné velikosti i designu, jako se používají u dospělých pacientů. Hydrofobní akrylát je materiálem, který prokázal v dlouholeté praxi nejlepší biokompatibilitu ve srovnání s ostatními materiály používanými pro výrobu nitroočních čoček (hydrofilní akryláty, silikony). Navíc je ohebný a implantace modelů s optickou částí o průměru 6,0 mm a celkové délce 13,0 mm je pomocí speciálních zavaděčů mnohem snazší i do malého dětského oka, než tomu bylo u modelů vyrobených z tzv. tvrdého materiálu – polymetylmetakrylátu (PMMA). Naším cílem je, aby nitrooční čočka implantovaná v dětství byla v oku umístěna trvale po celou dobu života (nebylo ji tedy nutno složitým chirurgickým výkonem měnit). Z tohoto důvodu musíme velmi pečlivě volit její optickou mohutnost. Růst lidského oka sleduje logaritmickou křivku a je nejrychlejší v prvních šesti měsících života, poté pomalejší až do dvou let a velmi pozvolný od druhého roku života. Vzhledem k růstu oka a myopickému posunu refrakce tak musíme při výpočtu dioptrické síly nitrooční čočky u dětí brát úvahu několik faktorů, zejména věk dítěte.
Po operaci je třeba mít na zřeteli, že dětské oko má výrazně vyšší tendenci k nitrooční zánětlivé odezvě a tvorbě srůstů duhovky. Lokálně aplikujeme kromě standardně používaných antibiotik a steroidů i mydriatika. Lokální steroidy podáváme dlouhodobě (měsíce) a vysazujeme jen pozvolna, můžeme je též doplnit lokálně podávanými nesteroidními antiflogistiky. Zraková rehabilitace a léčba amblyopie u dětí po operaci katarakty má zásadní význam pro dosažení uspokojivých zrakových funkcí. Je třeba si uvědomit, že artefakie (přítomnost nitrooční čočky) je i po dokonale provedené operaci s nekomplikovaným pooperačním průběhem sama o sobě amblyogenním faktorem, vzhledem k absenci akomodace a prakticky vždy přítomné zbytkové pooperační refrakční vadě. Z toho vyplývá, že v pooperačním období je třeba dbát na pravidelné kontroly refrakce a používání potřebné doplňkové korekce refrakční vady brýlemi do dálky, u starších školou povinných dětí i do blízka. Kontroly provádíme obvykle v 3 - až 6měsíčních intervalech.
Dalším nezbytným faktorem je důsledná zraková stimulace. Zde hrají nejdůležitější roli rodiče a jejich domácí práce s dítětem. Operované oko je vždy tupozraké, proto je nutná zprvu každodenní okluze vedoucího oka. Délka okluze se liší v závislosti na stupni amblyopie – od celodenní po udržovací (1–2 hodiny/den). Důležitá není jen samotná okluze, ale i stimulace operovaného oka v době, kdy je vedoucí oko zalepené (navlékání korálků, kreslení, prohlížení knih, skládání puzzle a podobné aktivity). Tradičně problematická je okluze zejména u menších dětí, proto někdy musíme přistoupit k tzv. penalizaci vedoucího oka atropinem. Rozšíření zornice a ztráta akomodační schopnosti zdravého oka způsobí jeho oslabení a nutnost používat operované oko. U starších spolupracujících dětí je vhodný jako doplněk domácí péče i aktivní pleoptický výcvik ortoptickými sestrami ve specializovaných centrech. Děti dochází na tato cvičení 1–2krát týdně. Je možný i dlouhodobý pobyt v očních léčebnách (2 až 8 týdnů), kde je zraková stimulace prováděna aktivně každý den. Zrakové funkce jsou podporovány pomocí předkládání různých střídajících se obrazců, které stimulují zraková centra.
Naše data potvrzují, že při zachování všech výše uvedených principů léčby lze dosáhnout i v těchto složitých případech dobrých výsledků, které příznivě ovlivní nejen kvalitu vidění malého pacienta, ale vytvoří i předpoklady pro adekvátní psychomotorický rozvoj těchto dětí.
Práce byla podpořena VZ MZO 001179906.
Došlo: 17. 5. 2011
Přijato: 28. 11. 2011
Prof. MUDr. Naďa Jirásková, Ph.D.
Oční klinika LF UK a FN
Sokolská 1
500 05 Hradec Králové
e-mail jirasnad@fnhk.cz
Zdroje
1. Baráková D, Hložánek M. Nové postupy v léčbě dětské katarakty. In: Rozsíval P, et al. Trendy soudobé oftalmologie 5. Praha: Galén, 2008 : 119–143.
2. Forbes BJ, Guo S. Update on the surgical management of pediatric cataracts. J Pediatr Ophthalmol Strabismus 2006; 43 : 143–151.
3. Stoll C, Alebik Y, Dott B, Roth MP. Epidemiology of congenital eye malformations in 131,760 consecutive births. Ophthalmic Pediatr Genet 1993; 30 : 433–435.
4. Wilson ME, Bluestein EC, Wang X-H. Current trends in the use of intraocular lenses in children. J Cataract Refract Surg 1994; 20 : 579–583.
5. Wilson ME, Bartholomew LR, Trivedi RH. Pediatric cataract surgery and intraocular lens implantation. J Cataract Refract Surg 2003; 29 : 1811–1820.
6. Kuchynka P, Továrek L. Onemocnění čočky. In: Rozsíval P, et al. Oční lékařství. Praha: Galén, 2006 : 219–232.
7. Wilson ME, Trivedi RH. Choice of intraocular lens for pediatric cataract surgery: survey of AAPOS members. J Cataract Refract Surg 2007; 33 : 1666–1668.
Štítky
Neonatológia Pediatria Praktické lekárstvo pre deti a dorast
Článek Úvodní slovo
Článok vyšiel v časopiseČesko-slovenská pediatrie
Najčítanejšie tento týždeň
2012 Číslo Suppl 1- Léčba bolesti a horečky u dětí
- Rizikové období v léčbě růstovým hormonem: přechod mladých pacientů k lékařům pro dospělé
- Gastroezofageální reflux a gastroezofageální refluxní onemocnění u kojenců a batolat
- Očkování nejvíc potřebuje ten, kdo sám být očkován nemůže − kazuistika
- Pokrok v boji s malárií − první vakcína poskytující přijatelnou ochranu proti nemoci
-
Všetky články tohto čísla
- ECMO (extrakorporální membránová oxygenace) v léčbě respiračního a oběhového selhání u novorozenců a dětí – kazuistiky
-
Terminálne zlyhanie obličiek u detí na Slovensku
Epidemiológia z Európskej perspektívy - Diagnostika a léčba dětské katarakty
- Demyelinizační změny mozku u dětí s Crohnovou nemocí
- Úvodní slovo
- Extracorporeal Membrane Oxygenation – trocha historie, současnost, ale hlavně budoucnost
- Cizí těleso v gastrointestinálním traktu (kazuistika) a současná diagnostická a terapeutická doporučení
- Syndrom týrané rodiny dítětem v dětské obezitologické ambulanci
- Kyselina listová a poruchy uzatvárania neurálnej rúry – od minulosti po súčasnosť
- Prof. MUDr. Miloš Máček, DrSc. – 90 let
- ECMO (extrakorporální membránová oxygenace) v léčbě respiračního a oběhového selhání u novorozenců a dětí
- Česko-slovenská pediatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Diagnostika a léčba dětské katarakty
- Cizí těleso v gastrointestinálním traktu (kazuistika) a současná diagnostická a terapeutická doporučení
- ECMO (extrakorporální membránová oxygenace) v léčbě respiračního a oběhového selhání u novorozenců a dětí
- Kyselina listová a poruchy uzatvárania neurálnej rúry – od minulosti po súčasnosť
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy