Sekvestr hrudního meziobratlového disku migrovaný do zadního epidurálního prostoru
Authors:
D. Vysloužil 1; V. Hobza 1; J. Jandura 2; A. Bryčková 3
Authors‘ workplace:
Neurochirurgická klinika FN Hradec, Králové
1; Radiologická klinika FN Hradec Králové
2; Neurologická klinika FN Hradec Králové
3
Published in:
Cesk Slov Neurol N 2025; 88(2): 118-120
Category:
Letter to Editor
doi:
https://doi.org/10.48095/cccsnn2025118
Vážená redakce,
k hernii disku nejčastěji dochází v oblasti bederní, v četnosti následuje krční páteř. Méně časté jsou hernie disku hrudní páteře (0,25–1 % všech výhřezů plotének), která je oproti krční páteři stabilizována hrudním košem, její ploténky jsou méně objemné a nesou menší zátěž než ploténky bederní [1].
Až 75 % hrudních hernií nacházíme pod úrovní Th8 a nejčastěji v nejpohyblivějším segmentu Th11/12. Pro hrudní páteř jsou typické mediálně uložené tvrdé osteochondrotické valy, se kterými se setkáváme až ve 40 % případů. Měkké výhřezy zde bývají lokalizovány spíše mediolaterálně až laterálně [1].
Ačkoli je výhřez hrudní meziobratlové ploténky méně častou diagnózou, existují popisy velkých souborů, např. autorů Quin et al. [2] a Quraishi et al. [3].
Ztratí-li část vyhřezlého disku kontinuitu s ploténkou, hovoříme o sekvestru, který může putovat páteřním kanálem, nejčastěji předním epidurálním prostorem kraniálně či kaudálně nebo laterálně [1]. Vzácně laterálně migrovaný sekvestr doputuje až do zadního epidurálního prostoru [4–7].
Migraci sekvestrů do páteřního kanálu za normálních anatomických podmínek brání zadní podélný vaz a laterální membrána, mediálně upnutá k zadnímu podélnému vazu a laterálně na stěnu páteřního kanálu. Pronikne-li sekvestr touto bariérou, obvykle se zastaví v neuroforamen o kořen míšního nervu. Bariérovou funkci mají dále epidurální tuk a žilní pleteně [4–6].
K migraci do dorzálního epidurálního prostoru predisponují předchozí diskogenní asymptomatické obtíže, kdy vznikají adheze mezi anulus fibrosus a durálním vakem. Adheze obturují přední epidurální prostor, a sekvestr tedy musí pokračovat laterálně. Dále dorzální migraci sekvestru predisponují laterální trhliny anulus fibrosus, odkud prochází sekvestr po mediální ploše pediklu. Další predispozicí jsou anatomické variace. Abnormální pozice intervetebrálního disku, kraniální nebo kaudální postavení neuroforamen, které jsou spojeny s neobvyklou pozicí nervového kořene, umožňují průnik sekvestru do zadního epidurálního prostoru [4–6].
Dorzální migrace sekvestru hrudního disku je velmi vzácný stav, který ale není literárně neznámý [4–7].
Patofyziologicky obdobné jsou dorzální migrace sekvestrů bederních meziobratlových plotének [4–6]. Tento fenomén poprvé literárně popsal Lombardi roku 1973 [8]. K této problematice, vzhledem k její vyšší četnosti, máme více literárních zdrojů. Velké soubory popisují např. Akhaddar et al. [9] a Elsharkawy et al. [10].
S dorzálně migrovaným sekvestrem hernie hrudního disku jsme se setkali u šedesátiletého pacienta, aktivního kuřáka, bez předchozích vertebrogenních obtíží, při manipulaci s nábytkem a přenášení obsahu nábytku ucítil náhlou bolest bederní páteře při rotačním pohybu vsedě s břemenem v rukou. Bolesti pseudoradikulárně propagovaly po zadní straně stehen oboustranně. Pro zhoršení bolestí byl za tři dny vyšetřen na neurologické ambulanci. Negoval propagaci bolestí a parestezií do dolních končetin, poruchy sfinkterových funkcí a perianogenitálního čití. Objektivně byl bez paréz, chůze s antalgickou složkou. Po vyšetření propuštěn domů se závěrem vertebrogenní algický syndrom bederní páteře s bilaterálním pseudoradikulárním syndromem.
Osmý den od začátku obtíží pacient ráno po probuzení nemohl normálně hýbat pravou dolní končetinou a nemohl se na ni postavit. Na neurologické ambulanci objektivně shledána porucha čití distálně od třísel a hýždí oboustranně a paretické až plegické postižení pravé dolní končetiny. Pacient uváděl, že po vymočení musí jít znovu za deset minut, kdy domočí zbytek. Po zavedení permanentního močového katetru vyprázdněno 300 ml rezidua, které pacient necítil. Podána analgetická infuze s kortikosteroidem (Dexamed 8 mg/2 ml, Medochemie Ltd., Lemesos, Kypr).
S ohledem na anamnézu předchozích vertebrogenních obtíží vysloveno podezřením na míšní lézi. Provedena nekontrastní MR bederní a hrudní páteře, kde byla v úrovni Th11/12 zaznamenána závažná sekundární stenóza primárně úzkého páteřního kanálu s mírnou kompresivní myelopatií. Stenóza byla způsobená protruzí disku, na kterou vpravo navazovala hernie a dále oválný útvar v zadním epidurálním prostoru, který v diferenciální diagnostice nejspíše odpovídal sekvestru; dále byla zvažována možnost meningeomu a hematomu (obr. 1 a 2). Taktéž byla popsána malá protuze disku Th10/11 s mírnou impresí do míchy vpravo. Vyšetření s kontrastní látkou nebylo provedeno, protože pacient pro bolest vyšetření dále netoleroval.
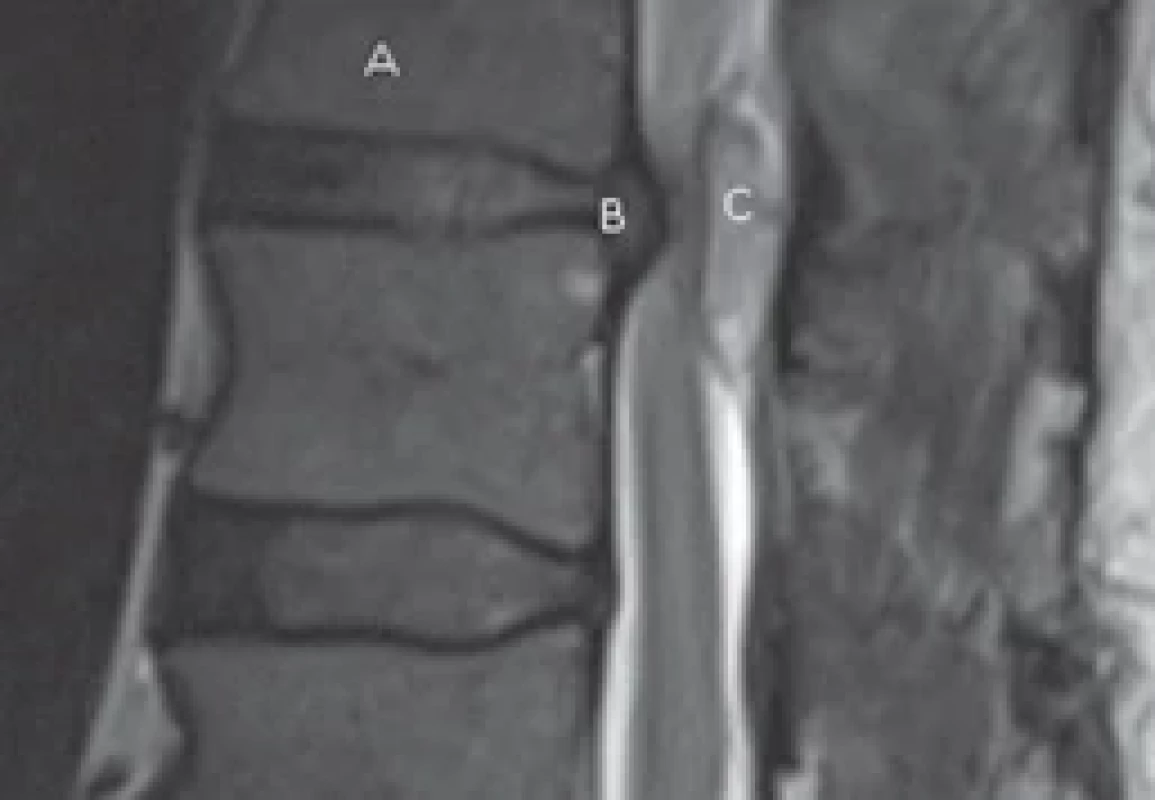
(B) hernia Th11/12, (C) sequester.
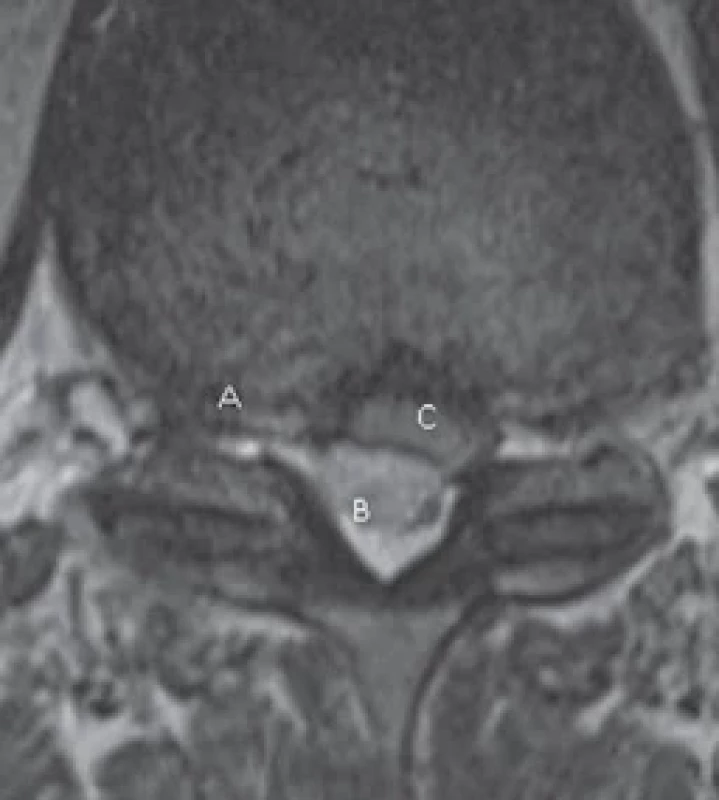
sequester, (C) spinal cord.
Pacient byl akutně přijat na Neurochirurgickou kliniku. Při příjmu byla shledána hypestezie dolních končetin oboustranně symetricky distálně od úrovně třísel a hýždí a pocit studených nohou. Objektivně paretické postižení pravé dolní končetiny. V Mingazzini bržděný pokles na podložku, aktivně v kyčli zdvihal stehno cca na 15° a celou končetinu flektovanou v koleni zdvihal cca 10 cm nad podložku. Dále byla stranově oslabena extenze v pravém koleni. Výrazněji byla oslabena hybnost v pravém hleznu, kde byla plantární flexe oslabena proti odporu, a dorzální flexi z neutrální polohy pacient pouze naznačoval. Byly přítomny patelární hyporeflexie vpravo, hyperreflexie Achillovy šlachy vlevo a oboustranně pozitivní Babinského znamení. Zlepšení neurostatu jsme přisuzovali podání infuze s kortikosteroidem. Levá dolní končetina byla bez paréz. Defekace bez poruch. Vstupně laboratorně v normě.
Večer jsme provedli totální laminektomii Th11 a parciální laminektomii Th12. Po flavektomii jsme postupně odstranili velké množství drobných změklých sekvestrů epidurálně a doprava do foramen, následovala parciální foramintomie a uvolnění kořene Th11, kolem kterého jsme ještě sledovali a odstranili vícero menších sekvestrů, lokalizovaných částečně i subligamentozně. Do disku samotného jsme nepronikali. Výkon proběhl bez komplikace, krevní ztráta 350 ml. Zaveden Redonův drén, který byl odstraněn druhý pooperační den. Do drénu ještě ztráta cca 400 ml.
Následující ráno udával pacient zlepšení citlivosti dolních končetin a objektivně byla zlepšena i hybnost pravé dolní končetiny – v kyčli aktivně elevoval nad podložku asi na 30°, byl zvýšen rozsah dorziflexe v pravém hleznu. K tomuto zlepšení došlo před zahájením rehabilitace, antiedematozní léčby a vitaminoterapie, které byly zahájeny v prvním pooperačním dni. Permanentní močový katetr byl intermitentně uzavírán po 4 h, pacient dobře cítil náplň močového měchýře a na jeho žádost byly vypouštěny objemově normální porce moči. Druhý pooperační den močový katetr odstraněn a pacient dále močí spontánně. Pacient byl během prvního pooperačního dne vertikalizován a byl zahájen nácvik chůze ve vysokém chodítku, ve kterém již chodil od druhého pooperačního dne samostatně.
V diferenciální diagnostice patologických útvarů zadního epidurálního prostoru zvažujeme nádorovou masu, epidurální hematom, nebo absces, či synoviální cystu. K diagnóze sekvestru nás přivádí strukturní spojitost útvaru s meziobratlovou ploténkou. Podobně odlišujeme synoviální cystu, je-li patrné její spojení s facetovým kloubem.
Zlatým standardem diferenciální diagnostiky v této oblasti je MR s kontrastní látkou. Sekvestr se zobrazuje v T1WI jako hypo-/izosignální a v T2WI jako hypersignální, po podání kontrastní látky se periferně opacifikuje (sycení vrůstající granulační tkáně a neokapilár z epidurálního tuku) [4]. Takový nález se podobá i nádorové lézi, epidurálnímu hematomu či abscesu. K diagnóze epidurálního hematomu nás přivádí anamnéza traumatu či operace. Čerstvý hematom se nebude v periferii sytit kontrastní látkou. Na diagnózu abscesu nás přivádějí klinické a laboratorní známky zánětu. Metastázy se dobře sytí kontrastem, také působí skeletální změny. Vodítkem je znalost onkologické anamnézy, ačkoli se může jednat o prvotní projev dosud nepoznaného nádorového onemocnění. Meningeomy jsou v T2WI izo-/hypersignální a také se dobře homogenně sytí kontrastní látkou [4,7].
Definitivní jistoty lze ale někdy nabýt pouze peroperačně [5]. Trvá-li diagnostická nejistota, doplňují někteří autoři histologické vyšetření s nálezem fibrokartilaginózní tkáně s ložisky kalcifikace a lymfocytární infiltrací [4,6].
Konflikt zájmů
Autoři deklarují, že v souvislosti s předmětem studie nemají žádný konflikt zájmů.
Sources
1. Court C, Mansour E, Bouthors C. Thoracic disc herniation: surgical treatment. Orthop Traumatol Surg Res 2018; 104 (1S): S31–S40. doi: 10.1016/j.otsr.2017.04.022.
2. Quint U, Bordon G, Preissl I et al. Rosenthal thoracoscopic treatment for single level symptomatic thoracic disc herniation: a prospective followed cohort study in a group of 167 consecutive cases. Eur Spine J 2012; 21 (4): 637–645. doi: 10.1007/s00586-011-2103-0.
3. Quraishi NA, Khurana A, Tsegaye MM et al. Calcified giant thoracic disc herniations: considerations and treatment strategies. Eur Spine J 2014; 23 (Suppl 1): S76–S83. doi: 10.1007/s00586-014-3210-5.
4. Kim IS, Lee SW, Son BC et al. Posterior epidural migration of thoracic disc fragment. J Korean Neurosurg Soc 2008; 43 (5): 239–241. doi: 10.3340/jkns.2008.43.5.239.
5. Tamburrelli FC, Perna A, Oliva MS et al. Unusual posterior epidural migration of intervertebral herniated disc: a report of two cases. Malays Orthop J 2018; 12 (3): 47–49. doi: 10.5704/MOJ.1811.012.
6. Morizane A, Hanakita J, Suwa H et al. Dorsally sequestrated thoracic disc herniation – case report. Neurol Med Chir (Tokyo) 1999; 39 (11): 769–772. doi: 10.2176/nmc.39.769.
7. Miyakoshi N, Hongo M, Kasukawa Y et al. Posteriorly migrated thoracic disc herniation: a case report. J Med Case Reports 2013; 7 : 41. doi: 10.1186/1752-1947-7-41.
8. Lombardi VJ. Lumbar spinal block by posterior rotation of anulus fibrosus. Case report. Neurosurg 1973; 39 : 642–647. doi: 10.3171/jns.1973.39.5.0642.
9. Akhaddar A, El-Asri A, Boucetta M. Posterior epidural migration of a lumbar disc fragment: a series of 6 cases. J Neurosurg Spine 2011; 15 (1): 117–128. doi: 10.3171/2011.3.SPINE10832.
10. Elsharkawy AE, Hagemann A, Klassen PD. Posterior epidural migration of herniated lumbar disc fragment: a literature review. Neurosurg Rev 2019; 42 (4): 811–823. doi: 10.1007/s10143-018-01065-1.
Labels
Paediatric neurology Neurosurgery NeurologyArticle was published in
Czech and Slovak Neurology and Neurosurgery

- Hope Awakens with Early Diagnosis of Parkinson's Disease Based on Skin Odor
- Spasmolytic Effect of Metamizole
- Advances in the Treatment of Myasthenia Gravis on the Horizon
- Deep stimulation of the globus pallidus improved clinical symptoms in a patient with refractory parkinsonism and genetic mutation
-
All articles in this issue
- Účinnost a bezpečnost urgentní mikrochirurgie u pacientů s akutním ischemickýmiktem po selhání intravenózní trombolýzy a mechanické trombektomie – systematické review
- Opakované ozařování u high-grade gliomů – stále diskutované téma
- Klinický a polysomnografický profil dospelých pacientov s NREM parasomniou – skúsenosti z neurologického spánkového centra
- Paraneoplastické neurologické syndromy a autoimunitní encefalitidy – 10letá monocentrická observační studie
- Děd Vševěd ve hře Divadla Járy Cimrmana „Dlouhý, Široký a Krátkozraký“ – umělecké zpodobnění frontotemporální demence
- Subkapsulární resekce schwannomu brachiálního plexu
- Penetrační poranění hlavy šípem
- Sekvestr hrudního meziobratlového disku migrovaný do zadního epidurálního prostoru
- T1W hyperintenzita bazálních ganglií u neketotické hyperglykemické hemichorey
- Doporučený standard propouštěcí zprávy pacienta s cévní mozkovou příhodou
- Recenzia monografie: „Peripheral nervous system: interrelationships and variations“ autorov Matejčík Viktor, Haviarová Zora, Kuruc Roman
- Czech and Slovak Neurology and Neurosurgery
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Doporučený standard propouštěcí zprávy pacienta s cévní mozkovou příhodou
- Paraneoplastické neurologické syndromy a autoimunitní encefalitidy – 10letá monocentrická observační studie
- Účinnost a bezpečnost urgentní mikrochirurgie u pacientů s akutním ischemickýmiktem po selhání intravenózní trombolýzy a mechanické trombektomie – systematické review
- Děd Vševěd ve hře Divadla Járy Cimrmana „Dlouhý, Široký a Krátkozraký“ – umělecké zpodobnění frontotemporální demence
