Monoklonální gamapatie klinického významu – nový skupinový název pro choroby způsobené monoklonálním imunoglobulinem a/nebo volnými lehkými řetězci. Změna přístupu k nemaligním gamapatiím
Monoclonal gammopathy of clinical significance – a group name for diseases caused by monoclonal immunoglobulin and/ or free light chains. A change in the approach to non-malignant gammopathies
Background: The group of monoclonal gammopathies includes both malignant diseases, such as multiple myeloma and Waldenström‘s macroglobulinemia, and benign proliferations of plasma cells or lymphoplasmacytic cells with the formation of usually low concentrations of monoclonal immunoglobulin and/or free light chains. The term monoclonal gammopathy of undetermined significance (MGUS) is used for conditions with non-malignant proliferation. Aim: In the last 25 years, understanding of the various forms of diseases caused by products of benign lymphoplasmacytic or plasma cell proliferation has significantly increased. The following terms have been used for them: monoclonal gammopathy of renal significance, monoclonal gammopathy of cutaneous significance, monoclonal gammopathy of neurological significance. In the years 2018–2020, the international hematology community accepted the group name monoclonal gammopathy of clinical significance for all conditions in which organ damage is etiopathogenetically related to the products (MGCS) of these cell clones. The text presents an overview of all clinical units that belong to this group and briefly discusses the etiopathogenesis and therapy of these diseases. Conclusion: MGCS is a new term that deserves to be incorporated into the new International Classification of Diseases, which would help improve epidemiological information about these very rare diseases. The same drugs used to treat malignant gammopathies are used in the treatment of MGCS. Patients with MGCS are discriminated, because their diagnoses are not included in the registration studies of new drugs. Therefore, targeted treatment can only be used with the approval of the healthcare payer.
Keywords:
free light chains – monoclonal immunoglobulin – monoclonal gammopathy of undetermined significance – monoclonal gammopathy of clinical significance
Authors:
Z. Adam 1; Z. Řehák 2; M. Krejčí 1; I. Boichuk 1; L. Pour 1
Authors‘ workplace:
Interní hematologická a onkologická klinika LF MU a FN Brno
1; Oddělení nukleární medicíny, MOU Brno
2
Published in:
Klin Onkol 2025; 38(5): 336-344
Category:
Reviews
doi:
https://doi.org/10.48095/ccko2025336
Overview
Východiska: Do skupiny monoklonálních gamapatií se řadí jak maligní nemoci typu mnohočetného myelomu a Waldenströmovy makroglobulinemie, tak benigní proliferace plazmocytů či lymfoplazmocytů s tvorbou obvykle nevysoké koncentrace monoklonálního imunoglobulinu a/nebo volných lehkých řetězců. Pro stavy s nemaligní proliferací se používá termín monoklonální gamapatie nejistého významu (monoclonal gammopathy of undetermined significance – MGUS). Cíl: V posledních 25 letech se výrazně prohloubilo poznání různých forem nemocí, které jsou způsobeny produkty benigní lymfoplazmocytární či plazmocytární proliferace. Byly pro ně použity následující termíny: monoclonal gammopathy of renal significance, monoclonal gammopathy of cutaneous significance, monoclonal gammopathy of neurological significance. V letech 2018–2020 byl mezinárodní hematologickou komunitou akceptován skupinový název monoklonální gamapatie klinického významu (monoclonal gammopathy of clinical significance – MGCS) pro všechny stavy, u nichž poškození organizmu etiopatogeneticky souvisí s produkty uvedených buněčných klonů. V textu uvádíme přehled všech klinických jednotek, které do této skupiny patří, a stručně etiopatogenezi a léčbu těchto chorob. Závěr: MGCS je nový termín, který si zaslouží začlenění do nové Mezinárodní klasifikace nemocí, což by pomohlo zlepšit epidemiologické informace o těchto velmi vzácných chorobách. V léčbě MGCS se používají stejné postupy jako při léčbě maligních gamapatií. Pacienti s MGCS jsou diskriminováni, protože jejich diagnózy nejsou začleňovány do registračních studií nových léků. Proto lze cílenou léčbu použít pouze se schválením plátce zdravotní péče.
Klíčová slova:
volné lehké řetězce – monoklonální imunoglobulin – monoklonální gamapatie klinického významu – monoklonální gamapatie nejistého významu
Úvod
Monoklonální gamapatie je termín, pod nějž jsou zahrnovány jak maligní choroby (mnohočetný myelom a Waldenströmova makroglobulinemie), tak i nemaligní stavy s tvorbou monoklonálního imunoglobulinu a/nebo volných lehkých řetězců.
Poznání maligních gamapatií, mnohočetného myelomu a Waldenströmovy makroglobulinemie je věnováno podstatně více pozornosti, a tedy i publikací než poznání skupiny nemocí, u nichž je monoklonální imunoglobulin a/nebo volné lehké řetězce tvořen malým buněčným klonem, který ještě nezískal vlastnosti maligní buněčné populace. Proto tímto klonem tvořené patologické bílkoviny mají obvykle nízkou koncentraci, která zůstává dlouhodobě stabilní.
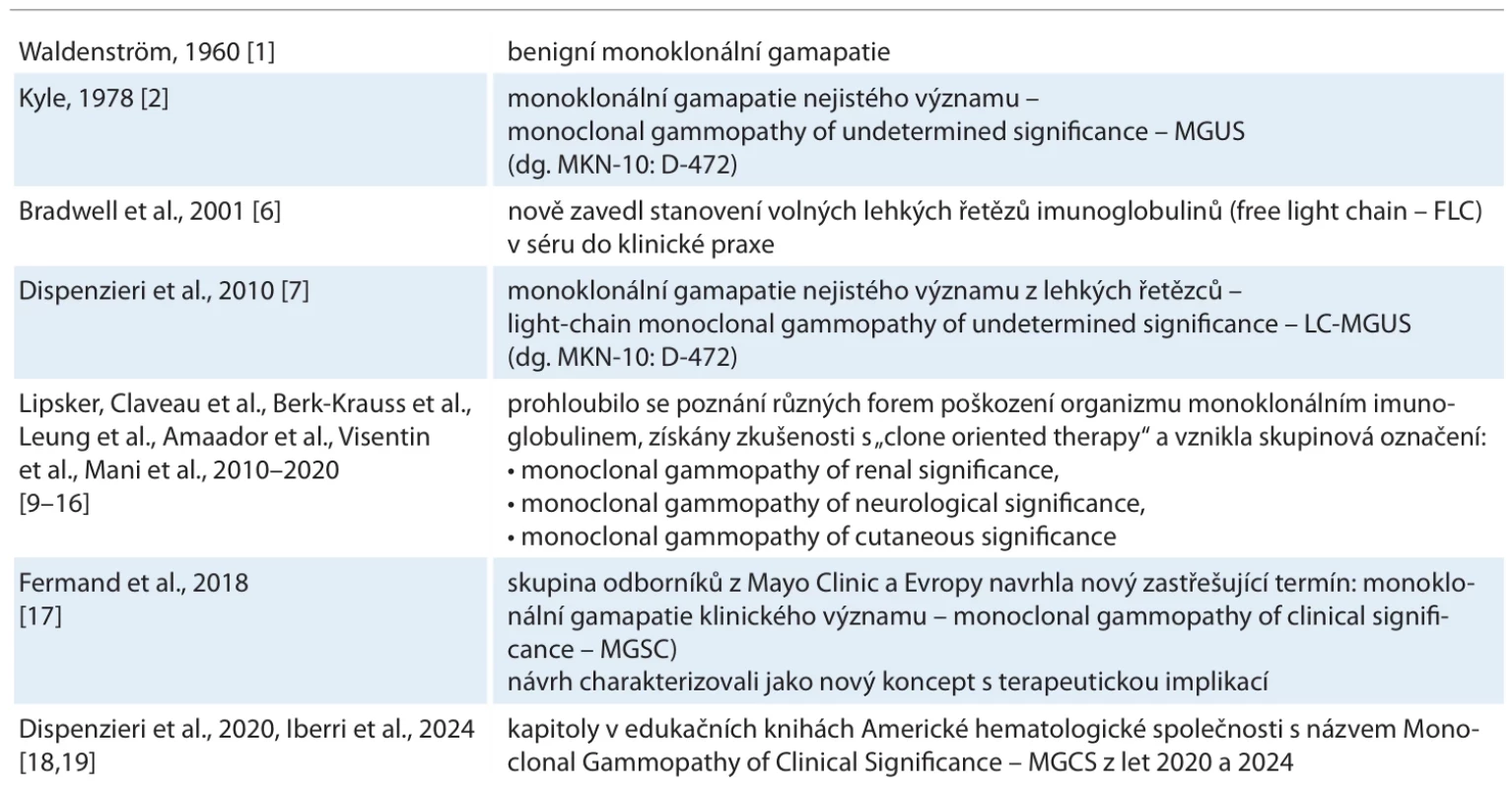
Nemaligní gamapatie z pohledu Jana Waldenstöma vypadala benigně, proto ji nazval benigní gamapatií. Robert Kyle však prokázal, že až tak benigní není, protože v průběhu života dochází u malé části nositelů této odchylky k transformaci do maligní choroby, a tak změnil název z benigní gamapatie na monoklonální gamapatii nejistého významu.
Z dnešního pohledu představují tyto nemaligní gamapatie prekancerózu s možnou transformací do maligní gamapatie, a proto je jejich nositelům nabízeno sledování, jehož cílem je včasná detekce transformace do maligní choroby a včasné zahájení léčby – dříve než dojde k nevratnému poškození nemocného maligní chorobou.
V roce 2025 se tyto nemaligní gamapatie již dělí na jednu velkou skupinu, monoklonální gamapatii nejistého významu (monoclonal gammopathy of undetermined significance – MGUS), a jednu početně malou, ale neskonale pestrou skupinku chorob se zastřešujícím názvem monoklonální gamapatie klinického významu (monoclonal gammopathy of clinical signifikance – MGCS).
MGUS vyjma rizika transformace do maligní choroby svému nositeli nijak závažněji neubližuje (osoby jsou asymptomatické), a proto nevyžaduje léčbu, jen sledování s cílem včasné detekce případné transformace a včasné zahájení léčby.
Buňky, které jsou podkladem MGCS, mají biologicky podobný nemaligní charakter jako buňky MGUS, ale jimi tvořený monoklonální imunoglobulin a/nebo volné lehké řetězce způsobuje patologické změny organizmu, které mohou způsobit i smrt. Proto tyto choroby, ačkoliv jsou z pohledu proliferace benigní, vyžadují cílenou léčbu potlačující tento patologický klon. Současné dělení nemaligních gamapatií ilustruje schéma 1. To je zásadní změna úhlu pohledu na nemaligní gamapatie.
Vývoj poznání nemaligních monoklonálních gamapatií
Termín monoklonální gamapatie se používá pro klinické stavy, u nichž lze laboratorně prokázat přítomnost monoklonálního imunoglobulinu a/nebo klonální expanzi volných lehkých řetězců v séru a/nebo v moči.
Maligní choroby spojené s monoklonální gamapatií svým destruktivním vlivem na organizmus na sebe upozornily již dávno, a tak se v medicínské literatuře objevil popis mnohočetného myelomu již v 19. století a popis Waldenströmovy makroglobulinemie počátkem 20. století.
Skutečnost, že monoklonální imunoglobulin může být přítomen také u osob bez projevů výše uvedených chorob, byla rozpoznána mnohem později než uvedené maligní nemoci.
V 60. letech minulého století začal používat Jan Waldenström termín benigní monoklonální gamapatie pro popis vyšetřovaných osob, u nichž laboratorně prokázal přítomnost monoklonálního imunoglobulinu při absenci klinických příznaků i morfologického průkazu maligní choroby typu mnohočetného myelomu, Waldenströmovy makroglobulinemie nebo jiné maligní lymfoproliferace. První publikace s tímto termínem jsme našli z roku 1964 [1].
V roce 1978 navrhl Robert Kyle změnu termínu benigní monoklonální gamapatie na nový termín monoklonální gamapatie nejistého významu (MGUS, viz výše). Ve své práci popsal sledování skupiny 241 osob s benigní monoklonální gamapatií, která se v mnohých případech transformovala v průběhu sledování v mnohočetný myelom (MM), v morbus Waldenström nebo v AL-amyloidózu. Frekvence transformací MGUS v maligní chorobu byla v tomto souboru 1,5 % za rok. Vzhledem k nejisté budoucnosti lidí s „benigní“ monoklonální gamapatií navrhl Kyle používat právě termín MGUS [2]. Tento je trvale používán a dnes již má i svůj kód v Mezinárodní klasifikaci nemocí (D-478).
Vývoj poznání na mezinárodní úrovni se odrazil s určitým zpožděním také v domácích publikacích. První popis benigní monoklonální gamapatie se v české literatuře objevil v pohnutém roce 1968, a to s termínem benigní monoklonální hyperglobulinemie [3].
První přehledovou publikaci o tom, že u monoklonálních gamapatií jsou poškozovány ledviny, vydali Špička et al. v roce 1995 [4] a v roce 1998 vychází popis ukládání lehkých řetězců v ledvinách ve formě amorfních hmot [5]. Tyto práce jsou u nás jedny z prvních, které poukazují na poškození organizmu monoklonálním imunoglobulinem a/nebo volnými lehkými řetězci.
V roce 2001 popsali Bradwell et al. ekonomicky přijatelnou metodu stanovení volných lehkých řetězců v séru [6].
V roce 2010 byl definován termín monoklonální gamapatie nejistého významu tvořená pouze lehkými řetězci (light-chain monoclonal gammopathy of undetermined significance – LC-MGUS). Tato odchylka byla definována jako abnormální poměr volných lehkých řetězců v séru při absenci kompletní molekuly monoklonálního imunoglobulinu a zvýšení koncentrace postiženého volného řetězce (involved free light chain – FLC) nad horní limit normy [7]. Později bylo toto kritérium doplněno o odpad Bence-Jonesovy bílkoviny v moči: odpad do 0,5 g/24 hodin, čímž se LC-MGUS odliší od jednotky zvané idiopatická Bence-Jonesova proteinurie (Bence-Jonesova bílkovina ≥ 0,5 g/24 hodin), která je již spojena s podstatně vyšším rizikem transformace do MM [7].
V letech 2000–2020 se podstatně rozšířilo poznání velmi pestrých forem poškození organizmu monoklonálním imunoglobulinem. Četné popisy případů a malých sérií pacientů dokumentovaly skutečnost, že klonální plazmatické buňky či lymfoplazmocytární buňky mohou v některých případech produkovat pro organizmus toxický monoklonální imunoglobulin (M-Ig), který může poškozovat člověka, i když počtem buněk a pomalou proliferací jde o malý nemaligní klon, který by pro svoji nepočetnost a nevelkou koncentraci monoklonálního imunoglobulinu nevyžadoval žádnou léčbu.
Již téměř před 20 lety, v roce 2006, vydal profesor Giuseppe Merlini v časopise Blood článek s názvem Dangerous small B-cell clone. V něm upozornil na někdy přehlíženou skutečnost, že nebezpečný malý nemaligní klon, odvozený z B-linie, produkuje pro člověka toxický monoklonální imunoglobulin a/nebo volné lehké řetězce, které mu ubližují a případně jej zabíjí [8]. Pro tyto případy již v roce 2006 doporučil léčbu vedoucí k potlačení těchto buněčných klonů, i když nevykazují známky maligní proliferace. Pro tuto léčbu použil termín clone oriented therapy.
V letech 2000–2025 byly popsány další nové formy (klinické jednotky) poškození organizmu monoklonálním imunoglobulinem či jeho částmi. Zjistilo se, že nejčastěji jsou monoklonálním imunoglobulinem poškozovány ledviny, kůže anebo nervový systém, a pro tyto nejčastější formy vznikla skupinová pojmenování, která se objevují v medicínské literatuře:
- monoclonal gammopathy of cutaneous significance [9–11];
- monoclonal gammopathy of renal significance [12–14];
- monoclonal gammopathy of neurological significance [15,16].
V roce 2018 kolektiv odborníků zaměřených na oblast monoklonálních gamapatií, mezi nimiž byl opět Robert Kyle z Mayo Clinic a další známé osobnosti z USA a Evropy, navrhl nový zastřešující termín monoklonální gamapatie klinického významu (monoclonal gammopathy of clinical significance – MGCS). Tento název vznikl jako mezinárodní konsenzus odborníků na monoklonální gamapatie [17].
Termín MGCS je skupinový název pro mnoho klinických jednotek a patologických stavů, v jejichž etiopatogenezi má zásadní roli monoklonální imunoglobulin nebo jeho části a u nichž se osvědčila léčba potlačující tvorbu toxického monoklonálního imunoglobulinu (clone oriented therapy).
Návrh nové klinické jednotky MGCS byl poprvé zveřejněn v roce 2018 v časopise Blood [17]. Edukační kniha vydávaná pravidelně u příležitosti sjezdů Americké hematologické společnosti obsahovala v roce 2020 kapitolu věnovanou této jednotce [18]. Je psána s typickou didaktickou důsledností její autorky Angely Dispenzieri. Termín MGCS byl tedy v roce 2020 akceptován Americkou hematologickou společností [18].
Poměrně velký počet publikací na téma MGCS, který se objevil po roce 2020, signalizuje přijetí tohoto skupinového označení mezinárodní odbornou veřejností.
V roce 2024 byl skupině nemocí řazených do kategorie MGCS věnován další článek v edukační knize Americké hematologické společnosti [19], protože tento termín je spojen se změnou léčebného přístupu k nemaligním gamapatiím.
Vývoj poznání nemaligních monoklonálních gamapatií shrnuje tab. 1.
Definici termínu MCS uvádí tab. 2.
Etiopatogeneze poškození organizmu monoklonálním imunoglobulinem a/nebo volnými lehkými řetězci
Fermand et al. v první publikaci z roku 2018 rozčlenili jednotku MGCS dle známého či předpokládaného etiopatogenetického mechanizmu poškození organizmu na tyto podskupiny:
- poškození organizmu vzniklá vlivem depozit monoklonálního imunoglobulinu nebo jeho částí ve formě amorfní, krystalické, mikrotubulární nebo fibrilární;
- poškození organizmu vzniká protilátkovou aktivitou monoklonálního imunoglobulinu namířenou proti tkáňovým antigenům (autoantigenům);
- poškození organizmu vzniká tvorbou imunitních komplexů, jejichž součástí je monoklonální imunoglobulin, s následnou aktivací komplementu;
- poškození organizmu vzniká zvýšenou tvorbou cytokinů (interleukinů), přičemž monoklonální imunoglobulin s touto zvýšenou tvorbou nějak souvisí; podrobnější patofyziologie těchto procesů není známa;
- etiopatogeneze poškození organizmu zatím vůbec není známa [17].
![Definice monoklonální gamapatie klinického významu (MGCS) [17].](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/bdb72e25e72a9fcdb15a400db91d2753.png)
![Monoklonální gamapatie klinického významu způsobená depozity kompletní molekuly monoklonálního imunoglobu linu anebo její části v organizované anebo neorganizované formě. Upraveno dle [17].](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/909c62dda85a2905eb2b35c0bb425610.png)
![Tab. 3B. Monoklonální gamapatie klinického významu a její projevy způsobené vazbou M-Ig na autoantigeny a dalšími mecha nizmy. Upraveno dle [17].](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/2e9d7217b1005895174a463fc21e5cff.png)
lové protilátky, CAP – complement alternative pathway, HCDD – heavy chain deposition disease, IL-1 – interleukin 1, MAG – gly
koprotein asociovaný s myelinem, M-Ig(A/G/M) – monoklonální imunoglobulin, POEMS – polyneuropatie, organomegalie, endo
krinopatie, monoklonální gamapatie, kožní změny, TEMPI – teleangiektáza, erytrocytóza, monoklonální gamapatie, perinefrické
kolekce tekutin, intrapulmonární zkraty, VEGF – vaskulární endoteliální růstový faktor, vWF – von Willebrandův faktor
![Schéma 2. Choroby řazené pod skupinové označení MGCS [17,18].](https://pl-master.mdcdn.cz/media/image/97c998113e24cacee57eeddf61ce3fb3.png?version=1761070725)
lové protilátky, DADS – distální získaná demyelinizační symetrická polyneuropatie, MAG – glykoprotein asociovaný s myelinem,
MGCS – monoklonální gamapatie klinického významu, POEMS – polyneuropatie, organomegalie, endokrinopatie, monoklonální
gamapatie, kožní změny, TEMPI – teleangiektáza, erytrocytóza, monoklonální gamapatie, perinefrické kolekce tekutin, intrapul
monární zkraty
Dělení popsaných jednotek spadajících pod skupinové označení MGCS obsahuje tab. 3A a 3B. Druhé možné dělení MGCS je dle dominující orgánové či tkáňové lokalizace poškození, to je uvedeno v další publikaci z Mayo Clinic [20]. Překvapující pestrost klinických projevů ilustruje schéma 2.
Průkaz souvislosti poškození organizmu monoklonálním imunoglobulinem je v běžném klinickém provozu možný jen v některých případech. U chorob, které jsou tvořeny depozity monoklonálního imunoglobulinu, je vždy základem stanovení diagnózy odběr patologické tkáně, morfologické vyšetření a přesná typizace depozit. Zde pomůže stanovení izotypu lehkého řetězce a podtřídy monoklonálního imunoglobulinu jak v séru, tak v patologické depozici.
U chorob, které mají jiný patofyziologický mechanizmus než vznik depozit, je přesné stanovení diagnózy obtížnější. Pokud se předpokládá imunitní proces, kterého se účastní monoklonální imunoglobulin, používají některá zahraniční pracoviště purifikaci monoklonálního imunoglobulinu a stanovení jeho afinity k potenciálním autoantigenům. To ale není náplní práce našich standardních nemocničních laboratoří. V některých případech pomáhá stanovení celkové aktivity komplementu a jeho jednotlivých složek. CH50 je test na zjištění celkové aktivity komplementu. Aktivita je udávána jako množství séra potřebného k lýze 50 % buněk. Nízká hodnota CH50 a C4 složky komplementu signalizují aktivaci klasické dráhy pomocí imunitních komplexů. To je prokazatelné u kryoglobulinemie II., ale i I. typu a u normolipemické xantomatózy. V případě g-HCDD (heavy chain deposition disease) dochází taktéž k aktivaci komplementu klasickou cestou.
Nízká koncentrace C3 složky komplementu je typická pro alternativní cestu aktivace komplementu a může být přítomna u trombotické mikroangiopatie asociované s monoklonálním imunoglobulinem (thrombotic microangiopathy associated with monoclonal gammopathy) [17].
V případech, kdy patofyziologické mechanizmy nejsou známy, se souvislost usuzuje z epidemiologických dat. Za průkaz souvislosti patologického procesu s monoklonální gamapatií se také považuje ústup procesu či jeho vymizení po potlačení tvorby monoklonálního imunoglobulinu a/nebo volných lehkých řetězců účinnou léčbou.
V dalších textech jsou stručně charakterizovány jednotlivé formy poškození dle jejich orgánové či tkáňové lokalizace. MGCS a podobně i MGUS se mohou vyvíjet směrem k maligní proliferaci (schéma 3).
Epidemiologie
Pacienti s MGCS tvoří podstatně menší skupinu ve srovnání s osobami s MGUS. Vyjma AL-amyloidózy, jejich počet není zmapován epidemiologickými studiemi. Recentní publikace z roku 2023 popisuje incidenci AL-amyloidózy v jednotlivých zemích Evropy a v USA od 0,8 do 1,3/100 000 osob, bez většího rozdílu mezi USA a evropskými zeměmi [21]. Zbývající formy MGCS již patří do kategorie velmi vzácných nemocí. Ilustrovat četnost těchto velmi vzácných chorob lze následující analýzami.
Frekvence poškození ledvin mezi pacienty s MGUS
Epidemiologická studie z Mayo Clinic zahrnovala 21 463 osob starších 50 let. Jejím cílem bylo získat informace o prevalenci LC-MGUS, která byla stanovena na 0,8 % obyvatel ve věku ≥ 50 let. Prevalenci klasického MGUS + LC-MGUS stanovili na 4,2 % v populaci ve věku ≥ 50 let. Překvapivým a zásadním zjištěním bylo, že 30 ze 129 pacientů (tj. 23 %) s LC-MGUS mělo diagnostikováno poškození ledvin. Příčina poškození ledvin a souvislost s LC-MGUS nebyla v této práci zkoumána [7]!
Autoři z Innsbrucku ve skupině 2 935 osob s diagnózou MGUS již cíleně analyzovali frekvenci výskytu poškození ledvin souvisejícího s FLC anebo s M-Ig. Poškození ledvin odpovídající monoklonální gamapatii renálního významu prokázali u 44 z 2 935 (1,5 %) osob kontrolovaných pro MGUS. Z těchto 44 pacientů bylo 20 (46 %) pacientů s IgG-MGUS, 11 (25 %) pacientů s IgM-MGUS, 3 (7 %) pacienti s IgA-MGUS, 1 (2 %) pacient s IgD MGUS a 9 (21 %) pacientů s LC-MGUS [22].
Frekvence syndromu Schnitzlerové mezi pacienty s monoklonální gamapatií typu IgM
Podobnou formu screenování určité formy poškození v souboru osob sledovaných pro MGUS má další studie z Mayo Clinic. V letech 1972–2010 zde evidovali pouze 16 pacientů s diagnostikovaným syndromem Schnitzlerové. Ve sledování však měli 4 103 pacientů s MGUS typu IgM (MGUS-IgM). Když v tomto souboru osob s monoklonálním imunoglobulinem typu IgM provedli screening syndromu Schnitzlerové, tak odhalili dalších 46 nových případů, u nichž hematolog tento problém dříve přehlížel. Celkem tedy syndrom Schnitzlerové postihl 62 osob ze souboru 4 103 sledovaných pro monoklonální imunoglobulin typu IgM, tedy 1,5 % [23]!
V obou citovaných studiích byla stejná frekvence (prevalence) poškození monoklonálním imunoglobulinem u osob sledovaných pro MGUS, která činila 1,5 % [22,23].
Při cíleném pátrání bude frekvence poškození organizmu monoklonálním imunoglobulinem a/nebo volnými lehkými řetězci vyšší, než je praxe.

bulin, MGCS – monoklonální gamapatie klinického významu, MGUS – monoklonální gamapatie nejistého významu, MM – mno
hočetný myelom, MW –Waldenströmova makroglobulinemie
Diagnostika
Diagnostika těchto chorob ve většině případů vyžaduje biopsii poškozené tkáně. Je nutné, aby klinik upozornit patologa na tuto možnost a požádal jej, aby souvislost s gamapatií cíleně hledal [24].
V diagnostice MGCS mají velmi důležitou roli zobrazovací vyšetření, vč. PET/CT zobrazení s použitím fluorodeoxyglukózy FDG-PET/CT a také zobrazení pomocí NaF-PET/CT, které má potenciál odhalit ložiska akcelerované kostní novotvorby. Ta jsou typická třeba pro syndrom Schnitzlerové, POEMS syndrom a osteosklerotický myelom [25].
Léčba
Diagnóza MGCS má jasné terapeutické konsekvence. Patologické stavy, které jsou řazeny do této skupiny nemocí, by se měly léčit stejně jako maligní gamapatie – s cílem dosažení kompletní remise, vymizení tvorby toxického monoklonálního imunoglobulinu a/nebo volných lehkých řetězců [19].
Formou randomizované klinické studie to bylo prokázáno jenom pro AL-amyloidózu, protože tato nemoc je z této skupiny nejčastější. V tomto případě přidání monoklonální protilátky daratumumabu ke klasické léčbě bortezomibem, cyklofosfamidem a dexametazonem výrazně zlepšilo léčebné výsledky. Ve skupině s daratumumabem dosáhlo kompletní hematologické remise 53,3 % léčených, zatímco ve skupině bez daratumumabu pouze 18,1 % nemocných [26]. Zásadní přínos daratumumabu pro tuto nemaligní gamapatii potvrdila i další studie [27]. Tyto závěry lze extrapolovat i pro léčbu dalších chorob ze skupiny MGCS, u nichž je nutné zastavení produkce toxického monoklonálního imunoglobulinu. Vždy je nutno použít tu nejúčinnější léčbu.
U chorob, u nichž monoklonální imunoglobulin poškozuje organizmus imunitním mechanizmem, je druhou možností pravidelná udržovací léčba imunomodulačními dávkami nitrožilních imunoglobulinů (intravenous immunoglobulins – IVIG). Efekt léčby imunomodulačními dávkami IVIG se vysvětluje inhibicí autoprotilátkové aktivity monoklonálního imunoglobulinu, modifikací funkce komplementu a ovlivněním buněčné odpovědi.
Závěr
Klinická jednotka MGCS nemá svůj kód v Mezinárodní klasifikaci nemocí (MKN), zatímco monoklonální gamapatie nejistého významu jej má (D470). Vytvoření kódu pro MGCS v nové MKN považujeme za důležité, aby byla možná evidence těchto nemocí. Je to také důležité pro správné vykazování léčby plátcům zdravotní péče. Počet jednotek, které lze zařadit to kategorie MGCS ve srovnání s rokem 1993, kdy jsme vydali první přehlednou práci na toto téma, se velmi výrazně zvýšil [28,29].
Velkým problémem je diskriminace pacientů s MGCS. Klinické studie registrující nové léky se věnují chorobám s dostatečnou incidencí, aby se náklady na výzkum a registrační studie firmám vrátily. Žádné registrační studie nových léků se nezajímají o malé počty nemocných, kteří mají benigní plazmocelulární či lymfoplazmocytární proliferaci, která svými produkty poškozuje člověka a vyžaduje tzv. clone oriented therapy. Účinnou léčbu novými léky lze těmto pacientům podat, pouze pokud ji pro konkrétního pacienta schválí plátce zdravotní péče. Podkladem pro tyto žádosti jsou popisy případů či malých sérií pacientů, protože žádné randomizované studie s novými léky zde neexistují.
Proto považujeme za důležité, aby tato skupina nemocí co nejdříve získala svůj kód v MKN nemocí, a stala se tak viditelnou ve statistikách.
V dalších textech velmi stručně charakterizujeme poškození ledvin, poškození kůže a další formy poškození organizmu monoklonálním imunoglobulinem [24,30].
Dedikace
Publikace byla vytvořena na podporu těchto aktivit: MZ ČR – RVO 65269705 a Institucionální aktivity MOÚ: MZ ČR – RVO (MOÚ, 00209805).
Sources
1. Waldenström J. The occurrence of benign, essential monoclonal (M-typ) non makromolecular hyperglobulinemie and it differential diagnosis IV studies in the gammmapathies. Acta Med Scand 1964; 176 : 345–365.
2. Kyle RA. Monoclonal gammopathy of undetermined significance. Natural history in 241 cases. Am J Med 1978; 64 (5): 814–826. doi: 10.1016/0002-9343 (78) 90522-3.
3. Englišová M, Englis M. Benign monoclonal hyperglobulinemia. Cas Lek Cesk 1968; 107 (8): 239–240.
4. Špička I, Merta M, Cieslar P et al. Renal impairment in monoclonal gammapathies. Clinical study. Cas Lek Cesk 1995; 134 (15): 478–481.
5. Wohl P, Chadimová M, Engliš M et al. Light chain deposition disease as a cause of renal failure. Cas Lek Cesk 1998; 137 (23): 721–724.
6. Bradwell AR, Carr-Smith HD, Mead GP et al. Highly sensitive, automated immunoassay for immunoglobulin free light chains in serum and urine. Clin Chem 2001; 47 (4): 673–680.
7. Dispenzieri A, Katzmann JA, Kyle RA et al. Prevalence and risk of progression of light-chain monoclonal gammopathy of undetermined significance: a retrospective population-based cohort study. Lancet 2010; 375 (9727): 1721–1728. doi: 10.1016/S0140-6736 (10) 60482-5.
8. Merlini G, Stone J. Dangerous small B-cell clones. Blood 2006; 108 (8): 2520–2530. doi: 10.1182/blood-2006-03-001164.
9. Lipsker D. Monoclonal gammopathy of cutaneous significance: review of a relevant concept. J Eur Acad Dermatol Venereol 2017; 31 (1): 45–52. doi: 10.1111/jdv. 13847.
10. Claveau JS, Wetter DA, Kumar S. Cutaneous manifestations of monoclonal gammopathy. Blood Cancer J 2022; 12 (4): 58. doi: 10.1038/s41408-022-00661-1.
11. Berk-Krauss J, Rosenbach M. Monoclonal gammopathy of cutaneous significance. J Am Acad Dermatol 2025; 2025: S0190-9622 (25) 02221-2. doi: 10.1016/j.jaad.2025.05.1432.
12. Leung N, Bridoux F, Hutchison CA et al. Monoclonal gammopathy of renal significance: when MGUS is no longer undetermined or insignificant. Blood 2012; 120 (22): 4292–4295. doi: 10.1182/blood-2012-07 - 445304.
13. Leung N, Bridoux F, Batuman V et al. The evaluation of monoclonal gammopathy of renal significance: a consensus report of the International Kidney and Monoclonal Gammopathy Research Group. Nat Rev Nephrol 2019; 15 (1): 45–59. doi: 10.1038/s41581-018-0077-4.
14. Amaador K, Peeters H, Minnema MC et al. Monoclonal gammopathy of renal significance (MGRS) histopathologic classification, diagnostic workup, and therapeutic options. Neth J Med 2019; 77 (7): 243–254.
15. Visentin A, Pravato S, Castellani F et al. From biology to treatment of monoclonal gammopathies of neurological significance. Cancers (Basel) 2022; 14 (6): 1562. doi: 10.3390/cancers14061562.
16. Mani AM, Devasia AJ, Nair A et al. Monoclonal gammopathies of “neurological significance”: paraproteinemic neuropathies. Can J Neurol Sci 2021; 48 (5): 616–625. doi: 10.1017/cjn.2020.278.
17. Fermand JP, Bridoux F, Dispenzieri A et al. Monoclonal gammopathy of clinical significance: a novel concept with therapeutic implications. Blood 2018; 132 (14): 1478–1485. doi: 10.1182/blood-2018-04-839480.
18. Dispenzieri A. Monoclonal gammopathies of clinical significance. Hematology Am Soc Hematol Educ Program 2020; 2020 (1): 380–388. doi: 10.1182/hematology.2020000122.
19. Iberri D, Liedtke M. MGCS: where do we stand today? Hematology Am Soc Hematol Educ Program 2024; 2024 (1): 482–488. doi: 10.1182/hematology.2024000572.
20. Go RS, Rajkumar SV. How I manage monoclonal gammopathy of undetermined significance. Blood 2018; 131 (2): 163–173. doi: 10.1182/blood-2017-09-807560.
21. Sabinot A, Ghetti G, Pradelli L et al. State-of-the-art review on AL amyloidosis in Western Countries: epidemiology, health economics, risk assessment and therapeutic management of a rare disease. Blood Rev 2023; 59 : 101040. doi: 10.1016/j.blre.2023.101040.
22. Steiner N, Göbel G, Suchecki P et al. Monoclonal gammopathy of renal significance (MGRS) increases the risk for progression to multiple myeloma: an observational study of 2935 MGUS patients. Oncotarget 2017; 9 (2): 2344–2356. doi: 10.18632/oncotarget.23412.
23. Jain T, Offord CP, Kyle RA et al. Schnitzler syndrome: an under-diagnosed clinical entity. Haematologica 2013; 98 (10): 1581–1585. doi: 10.3324/haematol.2013.084830.
24. Adam Z, Kment M, Rohál T et al. Poškození ledvin monoklonálním imunoglobulinem a/nebo volnými lehkými řetězci. Klasifikace dle „International Kidney and Monoclonal Gammopathy Research Group“. Trans Hematol Dnes 2025. [In press]. doi: https: //doi.org/10.48095/cctahd2025prolekare.cz7.
25. El Sadaney AO, Dutta A, Cook J et al. Monoclonal Gammopathy of Clinical Significance (MGCS) and related disorders: a review and the role of imaging. Diagnostics (Basel) 2024; 14 (17): 1907. doi: 10.3390/diagnostics14171907.
26. Kastritis E, Palladini G, Minnema MC et al. Daratumumab-based treatment for immunoglobulin light-chain amyloidosis. N Engl J Med 2021; 385 (1): 46–58. doi: 10.1056/NEJMoa2028631.
27. Yohannan B, Rees M, Gertz MA et al. Improved survival with daratumumab-CyBorD compared with CyBorD as frontline therapy for AL amyloidosis. Blood Neoplasia 2025; 2 (2): 100092. doi: 10.1016/j.bneo.2025.100092.
28. Adam Z. Damage caused by monoclonal immunoglobulins and possibilities of therapy. 1. Vnitr Lek 1993; 39 (8): 817–827.
29. Adam Z. Damage caused by monoclonal immunoglobulins and possibilities of therapy. 2. 1993; 39 (10): 1013–1021.
30. Adam Z, Krejčí M, Pour L et al. Změny hemostázy a další poruchy způsobené monoklonálním imunoglobulinem a/nebo volnými lehkými řetězci. Klin Onkol 2025; [in press]. doi: 10.48095/ccko2026001.
Labels
Paediatric clinical oncology Surgery Clinical oncologyArticle was published in
Clinical Oncology

2025 Issue 5
- Safety and Tolerance of Metamizole in Postoperative Analgesia in Children
- Metamizole in perioperative treatment in children under 14 years – results of a questionnaire survey from practice
- Obstacle Called Vasospasm: Which Solution Is Most Effective in Microsurgery and How to Pharmacologically Assist It?
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
- Current Insights into the Antispasmodic and Analgesic Effects of Metamizole on the Gastrointestinal Tract
-
All articles in this issue
- Editorial
- Monoklonální gamapatie klinického významu – nový skupinový název pro choroby způsobené monoklonálním imunoglobulinem a/nebo volnými lehkými řetězci. Změna přístupu k nemaligním gamapatiím
- Výživa pacientov podstupujúcich transplantáciu hematopoetických kmeňových buniek
- Změny v přístupu k analýze a hodnocení dědičných patogenních variant TP53
- Špecifiká liečby cytostatikami u geriatrických pacientov
- Význam tvorby umenia v procese liečby u žien s karcinómom prsníka
- Onkologičtí pacienti přijatí na jednotku intenzivní péče – šestiletá retrospektivní analýza
- CT-navigovaná mikrovlnná ablace renálního karcinomu v podkovovité ledvině – kazuistika
- Precizní medicína v hematoonkologii – léčba refrakterního mnohočetného myelomu s masivním extramedulárním postižením BRAF/MEK inhibitory
- Stereotaktická radioterapie (SIMT FSRT) mozkových metastáz u pacienta s ALK pozitivním adenokarcinomem plic
- Aktuality z Národního ústavu pro výzkum rakoviny
- Clinical Oncology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Monoklonální gamapatie klinického významu – nový skupinový název pro choroby způsobené monoklonálním imunoglobulinem a/nebo volnými lehkými řetězci. Změna přístupu k nemaligním gamapatiím
- Změny v přístupu k analýze a hodnocení dědičných patogenních variant TP53
- Precizní medicína v hematoonkologii – léčba refrakterního mnohočetného myelomu s masivním extramedulárním postižením BRAF/MEK inhibitory
- Výživa pacientov podstupujúcich transplantáciu hematopoetických kmeňových buniek

