Okamžité rekonstrukce prsu implantátem u pacientek podstupujících mastektomii pro karcinom – přehledový článek
Immediate breast reconstruction with implants in patients undergoing mastectomy for carcinoma – review article
Immediate breast reconstruction (IBR) with implants has become an integral part of comprehensive care for patients undergoing mastectomy for breast cancer. This review summarizes current evidence on indications, contraindications, surgical techniques, complications, and clinical outcomes of IBR with an implant. Properly selected patients benefit from enhanced psychological well-being, shorter recovery, and improved cosmetic results.
IBR is primarily indicated in women with stage T1–T2 tumors without metastases. Contraindications include advanced disease, the requirement for adjuvant radiotherapy, comorbidities such as diabetes mellitus, obesity, or smoking, and poor skin flap quality. The most widely used surgical approach is the direct-to-implant (DTI) technique, allowing definitive reconstruction in a single operation.
Potential complications include infection, seroma, capsular contracture, skin necrosis, and implant exposure. Their incidence depends on tissue quality, surgical expertise, and patient-related risk factors. Current studies demonstrate that IBR does not adversely affect oncologic safety nor delay adjuvant treatment. In addition, IBR has been shown to be cost-effective and to yield high patient satisfaction, particularly in domains of body image, sexuality, and psychosocial adjustment.
In conclusion, IBR with implants represents a safe and effective reconstructive option for appropriately selected patients.
Keywords:
Mastectomy – breast carcinoma – breast implant – immediate breast reconstruction
Authors:
K. Rošetzká; M. Patzelt; A. Sukop
Authors‘ workplace:
Klinika plastické chirurgie 3. LF UK a FN Královské Vinohrady, Praha
Published in:
Rozhl. Chir., 2026, roč. 105, č. 2, s. 80-85.
Category:
Review
doi:
https://doi.org/10.48095/ccrvch202680
Overview
Okamžitá rekonstrukce prsu (immediate breast reconstruction – IBR) implantátem představuje moderní součást komplexní péče o pacientky podstupující mastektomii pro karcinom prsu. Tento přehledový článek shrnuje aktuální poznatky o indikacích, kontraindikacích, chirurgických technikách, komplikacích a výsledcích spojených s IBR implantáty. Ukazuje se, že vhodně indikovaná IBR významně přispívá k psychické pohodě pacientek, zkracuje dobu rekonvalescence a zlepšuje estetické výsledky. Indikací k IBR jsou především pacientky s nádory stadia T1–T2 bez metastáz. Naopak kontraindikací jsou pokročilé nádory, nutnost radioterapie, komorbidity jako diabetes mellitus, obezita či kuřáctví a nevhodná kvalita kožních laloků.
Chirurgické přístupy zahrnují především metodu direct-to-implant, která spočívá v zavedení implantátu při jediné operaci. Mezi komplikace IBR patří infekce, serom, kapsulární kontraktura, kožní nekrózy a expozice implantátu. Výskyt těchto komplikací závisí na kvalitě tkání, operační technice i rizikových faktorech. Studie potvrzují, že správně provedená IBR neovlivňuje negativně onkologický výsledek ani neoddaluje následnou léčbu. V článku je dále diskutována ekonomická efektivita IBR a vysoká míra pacientské spokojenosti, zejména v oblasti tělesného obrazu, sexuality a psychosociální adaptace.
Klíčová slova:
karcinom prsu – mastektomie – okamžitá rekonstrukce prsu – implantát
Úvod
Karcinom prsu je nejčastějším zhoubným nádorem u žen na světě, s odhadovanou incidencí přes 2,3 milionu nových případů ročně. V rámci komplexní onkologické péče představuje chirurgická léčba, zejména mastektomie, zásadní terapeutický krok, který však může výrazně ovlivnit tělesný obraz, psychiku a kvalitu života pacientky [1,2].
Následná rekonstrukce prsu může být provedena buď současně s mastektomií – okamžitá rekonstrukce prsu, nebo v pozdější době po jejím provedení – odložená rekonstrukce prsu. V posledních letech se v USA stala okamžitá rekonstrukce prsu implantátem preferovanou volbou a postupně se stává zlatým standardem [3,4]. Nejčastěji je prováděna prsním implantátem. Na některých pracovištích je okamžitá rekonstrukce také prováděna volným lalokem, nejčastěji z podbřišku. Tato operace je však výrazně delší a náročnější, což může být pro pacientku po neoadjuvantní chemoterapii velká zátěž.
Okamžitá rekonstrukce prsu (immediate breast reconstruction – IBR) implantátem je definována jako rekonstrukce prsu implantátem provedená během stejného operačního výkonu jako mastektomie. Výhodou je zachování kožního krytu prsu bez výraznějšího projizvení a srůstů a výrazně také přispívá ke zlepšení psychologické adaptace žen na onkologickou diagnózu a ztrátu prsu [5,6].
V posledním desetiletí dochází k významnému nárůstu počtu těchto operací, a to díky pokrokům v chirurgických přístupech, zlepšení kvality implantátů a dostupnosti podpůrných materiálů jako acelulární dermální matrix (ADM) nebo prsní síťky, které zlepšují estetický výsledek a stabilitu implantátu. Tento trend je podporován evropskými i americkými guidelines (European Society of Breast Cancer Specialists, National Comprehensive Cancer Networ), které doporučují zvážit IBR u vhodných pacientek jako standardní součást péče o nemocné s karcinomem prsu [1,7].
Přesto je okamžitá rekonstrukce u mastektomie pro karcinom předmětem odborné debaty, zejména ve vztahu k následné radioterapii, výběru pacientek a prevenci pooperačních komplikací. Tento přehledový článek si klade za cíl shrnout současné poznatky o indikacích, technikách, výsledcích a doporučeních týkajících se implantátových rekonstrukcí prsu prováděných bezprostředně po mastektomii pro karcinom prsu.
Indikace okamžité rekonstrukce
Z onkologického hlediska jsou pro IBR nejvhodnější pacientky s duktálním karcinomem in situ (ductal carcinoma in situ – DCIS), stejně tak nádory ve stadiu T1–T2 (nádor ≤ 5 cm), s negativním nebo minimálním postižením axilárních uzlin (N0–N1) a bez přítomnosti vzdálených metastáz (M0) [8,9]. IBR je vhodná zejména u pacientek, u nichž lze provést kůži šetřící mastektomii (skin‑sparing mastectomy – SSM) nebo bradavku šetřící mastektomii (nipple‑sparing mastectomy – NSM). Tyto výkony zachovávají dostatek kožního krytu a usnadňují dosažení přirozeného kosmetického efektu, zejména při použití silikonových implantátů [10,11]. Dle novějších studií není samotný věk kontraindikací. Verdial et al. prokázali, že u starších pacientek je klíčová právě míra přidružených komorbidit, nikoliv chronologický věk samotný [12]. Současné literatura potvrzuje, že IBR nezhoršuje onkologické výsledky, nezvyšuje riziko lokálních recidiv a nevede ke zpoždění systémové léčby, pokud je správně indikována a prováděna zkušeným multidisciplinárním týmem [13,14].
Kontraindikace okamžité rekonstrukce
Absolutní kontraindikace zahrnují především lokálně pokročilé a rozsáhlé tumory, nádory s přímým postižením kůže nebo hrudní stěny a inflamatorní karcinom [15]. Relativní kontraindikace vyplývají zejména z nutnosti adjuvantní radioterapie po mastektomii. Radioterapie významně zvyšuje riziko komplikací, jako jsou kapsulární kontraktura, infekce nebo nekróza kůže, a tudíž IBR u těchto pacientek zůstává kontroverzní, zejména u rekonstrukcí implantátem [16]. Dalšími relativními kontraindikacemi jsou přidružené komorbidity, které mohou negativně ovlivnit hojení a imunitní odpověď. Mezi nejčastější závažné komorbidity, které představují kontraindikaci k IBR, patří nekontrolovaný diabetes mellitus pro vyšší riziko infekcí a nekróz, aktivní kuřáctví kvůli nižší perfuzi tkání a riziku nekrózy, BMI nad 35, které je spojeno s výrazně horším hojením, renální insuficience a kardiopulmonální selhání nebo např. systémová imunosuprese [17,18]. Technickými kontraindikacemi jsou pak neadekvátní kvalita kožních laloků, špatná elasticita kůže, tenké podkoží a špatná perfuze kůže. Podle zkušeností z našich pracovišť by měl mít lalok alespoň 1 cm podkožního tuku a být dobře vaskularizovaný. Dobré prokrvení kožních laloků může pomoci ověřit intraoperační perfuzní mapování pomocí indocyanin green (ICG) kamery [19].
Chirurgické techniky
Chirurgické techniky okamžité rekonstrukce prsu metodou direct‑to‑implant (DTI) po mastektomii pro karcinom prsu představují moderní a stále častěji preferovaný přístup, který umožňuje vytvoření definitivního tvaru prsu již během jediné operace. Tento přístup je běžně kombinován se SSM, která zachovává maximum kožního krytu čočkovitým řezem kolem dvorce (obr. 1), nebo kůži redukující mastektomii (skin‑reducing mastectomy – SRM), která je využívána zejména u pacientek s větším a ptotickým prsem a zahrnuje redukci přebytečné kůže řezem do tvaru obráceného T [20]. Alternativou je NSM, která zachovává areolomamilární komplex nejčastěji přístupem z podprsní rýhy či řezem kolem kraniálního obvodu dvorce (obr. 2). Rekonstrukce spočívá ve vytvoření kapsy pro implantát, která může být buď prepektorální (nad svalem), nebo částečně subpektorální (pod svalem). V posledních letech získává na popularitě prepektorální umístění implantátu, zejména díky menší pooperační bolesti, absenci animace při kontrakci pektorálního svalu a kratší rekonvalescenci [21]. Klíčovým prvkem této techniky je použití podpůrných materiálů, především ADM, nebo syntetických prsních sítěk. Alternativní možností je použití implantátů s polyuretanovým povrchem. Všechny tyto možnosti zajišťují stabilizaci implantátu a omezují riziko dislokace či rotace [22]. Výběr typu a velikosti implantátu je individuální a dostupná evidence naznačuje, že DTI je při správné indikaci onkologicky bezpečná a dosahuje klinických a pacientkou hodnocených výsledků srovnatelných s dvoufázovou rekonstrukcí [23].
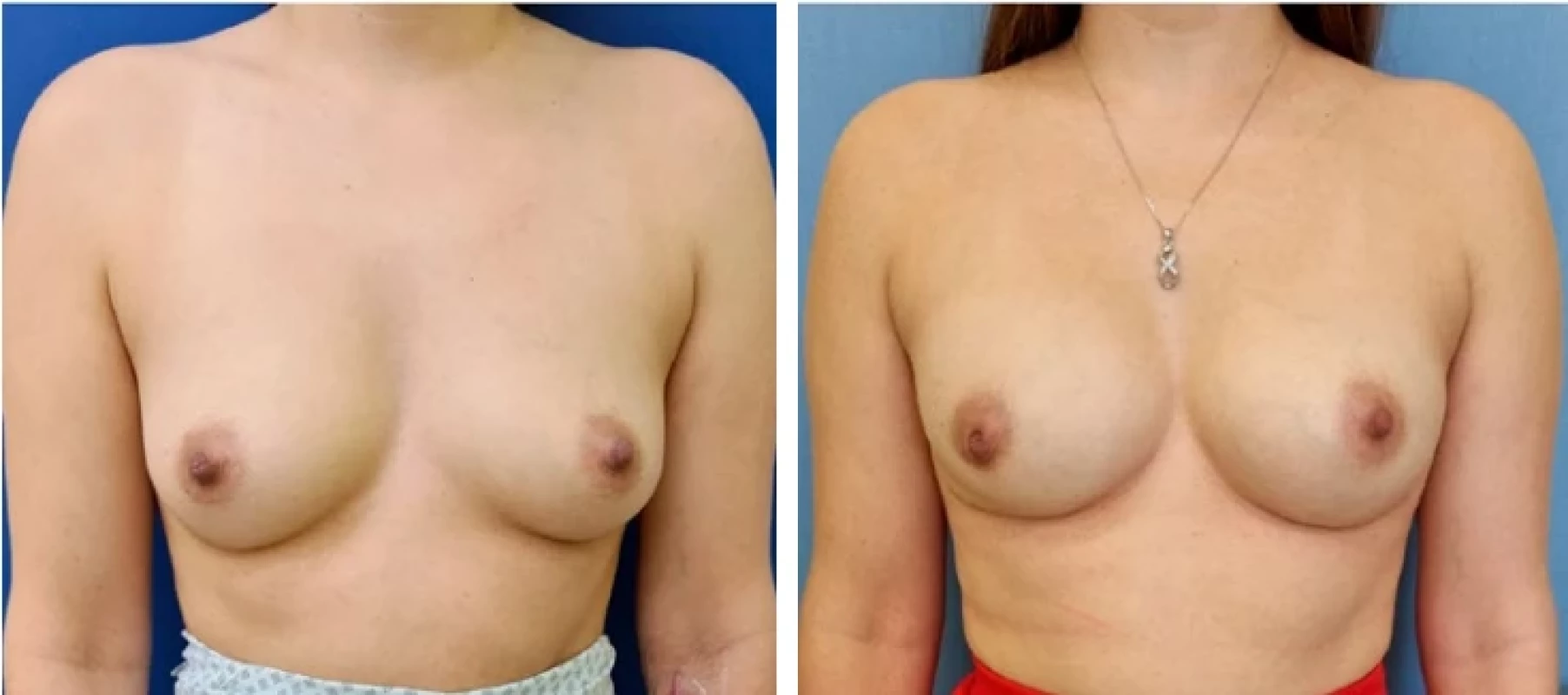
BRCA1+ patient with biotically confirmed ductal carcinoma in situ on the right, clinically and by imaging methods without evidence of metastasis and without involvement of regional lymph nodes. Photo on the left: before. The patient was indicated for bilateral nipple-sparing mastectomy from an incision in the inframammary fold and immediate reconstruction with an implant. Photo on the right: result of the operation. An anatomical implant placed prepectorally was used for this reconstruction.
a zobrazovacími metodami bez průkazu metastáz a bez postižení regionálních lymfatických
uzlin. Foto vlevo: před. Pacientka byla indikována ke kůži šetřící mastektomii bilat. a okamžité
rekonstrukci implantátem. Foto vpravo: výsledek operace. Pro rekonstrukci byl použit anatomický
implantát umístěn prepektorálně.
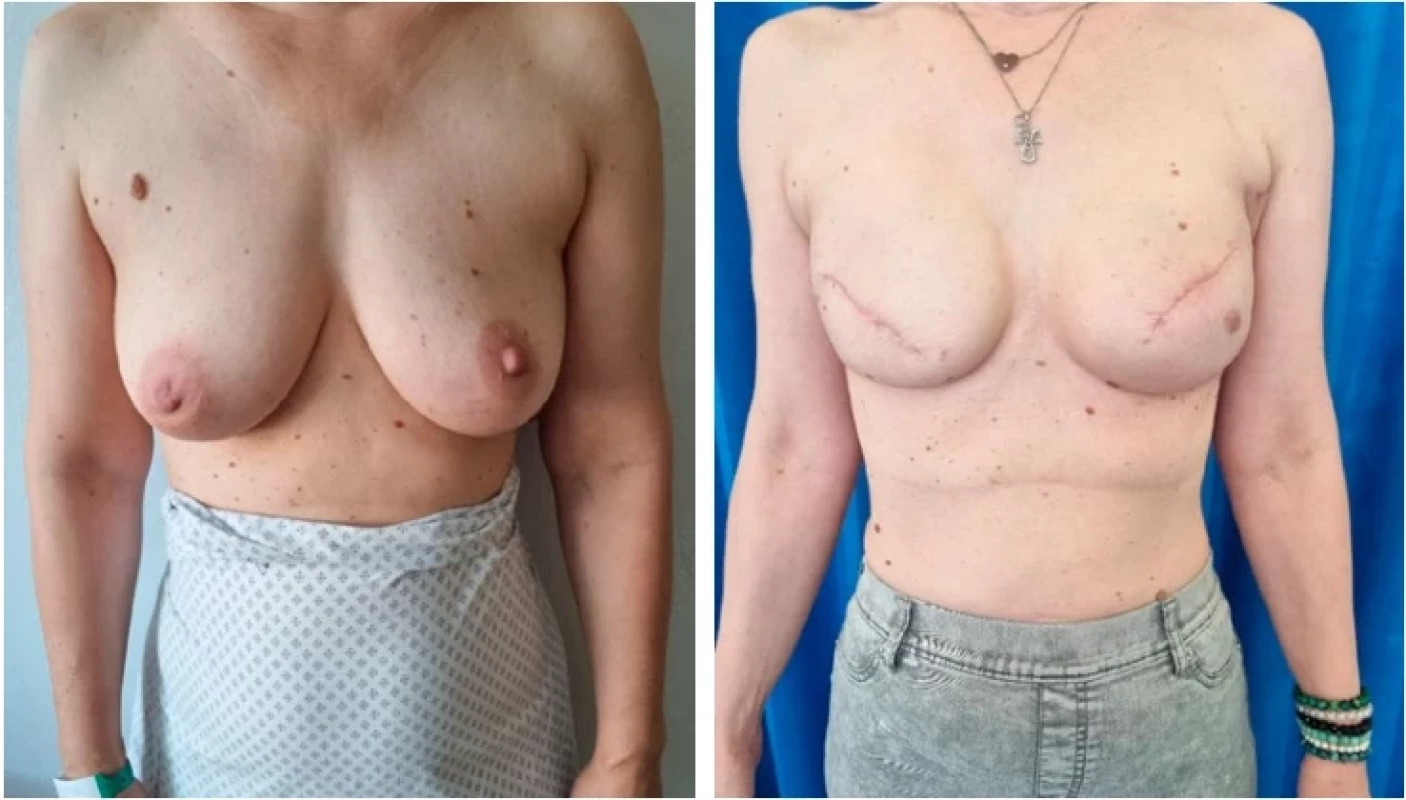
BRCA1+ patient with biotically confirmed no special type carcinoma, grade 2 on the right side,
clinically and by imaging methods without evidence of metastasis and without involvement
of regional lymph nodes. Photo on the left: before. The patient was indicated for skin-sparing
bilateral mastectomy and immediate reconstruction with an implant. Photo on the right: result
of the operation. An anatomical implant placed prepectorally was used for this reconstruction.
Komplikace
IBR pomocí implantátu není bez rizik a je spojována s řadou komplikací, které mohou negativně ovlivnit jak estetický výsledek, tak kvalitu života pacientky. Nejčastějšími komplikacemi jsou infekce, nekróza kožního laloku nebo bradavky, serom, kapsulární kontraktura, protruze implantátu a nutnost explantace. Infekce patří mezi nejčastější a klinicky nejzávažnější komplikace. Podle Nahabediana et al. může dojít k infekci v 1–35 % případů, přičemž riziko je vyšší u pacientek po radioterapii, u kuřaček a u obézních. Infekce může vyžadovat odstranění implantátu, což negativně ovlivňuje jak výsledek rekonstrukce, tak i psychickou pohodu pacientky [24]. Další častou komplikací je serom, tedy akumulace tekutiny v okolí implantátu. Zhang et al. zjistili, že výskyt seromu se pohybuje okolo 10–13 % a jeho přítomnost zvyšuje riziko infekce a opožděného hojení [25]. Kapsulární kontraktura, tedy zjizvení kolem implantátu, může způsobit bolest a deformaci tvaru prsu a v některých případech vyžaduje chirurgickou revizi. Riziko kontraktury je vyšší u pacientek po radioterapii. Komplikace spojené s kůží, zejména nekróza kožního laloku nebo bradavky, se vyskytují zejména u náročnějších mastektomických technik, jako je NSM. Studie autorů Mimoso et al. ukazuje, že přístup z podprsní rýhy sice minimalizuje jizvu, ale může být spojen se zvýšeným rizikem ischemie a nekrózy bradavky, zvláště u pacientek s diabetem nebo u kuřaček [26]. Naopak menší riziko kožní nekrózy se vyskytuje u SSM. Expozice implantátu, která obvykle následuje po infekci nebo špatném hojení, se vyskytuje v 5–10 % případů. U SRM dochází k expozici implantátu častěji než u SSM hlavně z důvodu T jizvy, která je nejslabším místem hojení. V případě, že dojde k obnažení implantátu, bývá často nutné jeho odstranění a odložená rekonstrukce [27].
Nedílnou součástí prevence těchto komplikací je pečlivý výběr pacientek, eliminace rizikových faktorů, pečlivé plánování, chirurgická preciznost a individualizace přístupu.
Diskuze
Okamžitá rekonstrukce prsu implantátem se za posledních několik desetiletí etablovala jako standardní součást komplexní léčby karcinomu prsu u vhodně vybraných pacientek. Jak ukazují výsledky mnoha studií, přínosy tohoto přístupu zahrnují nejen zlepšené estetické výsledky, ale také pozitivní dopad na psychiku pacientek, zkrácení celkové doby rekonvalescence a snížení počtu operací oproti dvoufázové rekonstrukci [28,29]. Diskutabilním aspektem IBR zůstává otázka onkologické bezpečnosti, zejména v kontextu následné adjuvantní radioterapie. Onkologicky bezpečná rekonstrukce nesmí snižovat radikalitu mastektomie, zvyšovat riziko lokoregionální recidivy ani oddalovat adjuvantní léčbu. Dostupná data z randomizovaných i observačních studií ukazují, že IBR sama o sobě nezvyšuje riziko lokoregionální recidivy a nevede ke zpoždění systémové léčby [30], avšak plánování rekonstrukce by nemělo prodlužovat interval k mastektomii a estetický záměr nesmí kompromitovat onkologickou radikalitu. Závažným problémem mohou být pooperační komplikace (infekce, dehiscence, nekróza laloku), které mohou oddálit zahájení adjuvantní chemoterapie či radioterapie. Radioterapie navíc významně zvyšuje riziko komplikací u implantátových rekonstrukcí, zejména kapsulární kontraktury, infekce, kožní nekrózy a expozice implantátu, a tudíž je v této situaci IBR kontroverzní [31]. Z hlediska časování se v případě jisté indikace radioterapie může přikročit k rekonstrukci expandérem, který umožní provedení radioterapie a následně odloženou definitivní rekonstrukci, často pomocí volného laloku, nikoliv implantátu. U pacientek bez nutnosti RT je DTI vhodnou volbou, pokud jsou mastektomické laloky dostatečně silné a dobře prokrvené. Technické aspekty zahrnují volbu mezi subpektorální a prepektorální polohou implantátu, selektivní použití podpůrných materiálů (ADM, prsní síťky) a intraoperační ověření viability laloků např. perfuzním mapováním pomocí ICG. Pokud není DTI vhodná, zůstává alternativou odložená rekonstrukce. Výběr optimální strategie by měl být výsledkem sdíleného rozhodování pacientky spolu s chirurgem s ohledem na onkologické souvislosti, riziko komplikací a realistická estetická očekávání. Další kontroverzní oblastí je volba mezi subpektorálním a prepektorálním umístěním implantátu. Prepektorální přístup v kombinaci s ADM či prsní síťkou se v posledních letech dostal do popředí zájmu díky menší pooperační bolesti, kratší rekonvalescenci a eliminaci animace implantátu. Nicméně není zcela jasné, zda jsou dlouhodobé výsledky tohoto přístupu srovnatelné s tradičním subpektorálním uložením [32]. Prepektorální technika je silně závislá na kvalitě kožního laloku, jeho perfuzi a tloušťce.
Z hlediska výběru pacientek je dnes kladen důraz nejen na onkologické stadium, ale i na celkový zdravotní stav. Závažné komorbidity, jako jsou nekontrolovaný diabetes mellitus, kardiopulmonální selhání, renální insuficience či imunosuprese, jsou považovány za relativní nebo absolutní kontraindikace k IBR [33,34]. Zajímavým zjištěním je, že chronologický věk pacientky není sám o sobě kontraindikací, pokud nejsou přítomny významné přidružené nemoci. Studie ukázaly srovnatelný výskyt komplikací u starších a mladších pacientek, pokud byly ostatní faktory vyrovnány [35].
Z chirurgického hlediska zůstává největší výzvou udržení viability kožních laloků. Perfuzní deficit a následná ischemie mohou vést ke komplikacím, jako je nekróza kůže nebo bradavky. Tento problém je obzvláště častý u NSM, kde riziko nekrózy areoly dosahuje až 15 % [36]. Použití podpůrných materiálů jako ADM nebo syntetické síťky může zlepšit stabilitu implantátu a podpořit přirozený vzhled prsu, nicméně s sebou nese zvýšené náklady a potenciální riziko infekce či seromu [37].
Ekonomická stránka rekonstrukce je dalším aspektem, který nelze přehlédnout. Zatímco okamžitá rekonstrukce může být nákladnější v počáteční fázi, studie ukazují, že celkové náklady jsou nižší ve srovnání s oddálenou rekonstrukcí, pokud je započten počet operačních výkonů, délka hospitalizace a náklady na následnou péči [38].
Neméně důležitým aspektem je spokojenost pacientek a psychosociální dopad rekonstrukce. Okamžitá rekonstrukce je spojena s vyšší mírou spokojenosti s vlastním tělem, se sexualitou a kvalitou života ve srovnání s pacientkami bez rekonstrukce či s odloženou rekonstrukcí. Pacientky hodnotí pozitivně zejména to, že nikdy neprožijí fázi „ztráty“ prsu, což významně snižuje úzkost, depresi a pocit stigmatu spojeného s onkologickým onemocněním [39]. Dotazníkové studie, např. BREAST‑Q, potvrzují, že pacientky po IBR uvádějí vyšší skóre v doménách sebevědomí, fyzického komfortu a psychosociální adaptace [40]. Ukazuje se, že důležitou roli hraje i pocit kontroly nad léčbou, kvalita komunikace s lékařem a možnost volby mezi jednotlivými postupy [41]. Proto je nezbytné pacientkám nabídnout nejen technicky kvalitní výkon, ale také dostatek informací pro rozhodnutí.
Závěr
Okamžitá rekonstrukce prsu implantátem po mastektomii je bezpečnou a efektivní metodou u vhodně indikovaných pacientek. Její úspěch závisí na správné volbě pacientky, zkušenosti chirurgického týmu, kvalitní perioperační péči a případném použití moderních podpůrných technologií. Pro další zlepšení výsledků je klíčová multidisciplinární spolupráce mezi onkologem, chirurgem a plastickým chirurgem.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise, s výjimkou kongresových abstrakt a doporučených postupů.
Sources
1. Jeevan R. Reconstructive surgery after mastectomy for breast cancer: National cohort study of patterns of care and outcomes. Br J Surg 2012; 99(4): 469–475. doi: 10.1002/bjs.8681.
2. Cohen M, Bouteille C, Houvenaeghel GF. Oncoplasty and immediate breast reconstruction. Bull Cancer 2025; 112(7–8): 878–892. doi: 10.1016/j.bulcan.2025.02.026.
3. Jagsi R, Jiang J, Momoh AO et al. Trends and variation in use of breast reconstruction in patients with breast cancer undergoing mastectomy in the United States. J Clin Oncol 2014; 32(9): 919–926. doi: 10.1200/JCO.2013.52.2284.
4. Albornoz CR, Bach PB, Mehrara BJ et al. A paradigm shift in US breast reconstruction: increasing implant rates. Plast Reconstr Surg 2013; 131(1): 15–23. doi: 10.1097/PRS.0b013e3182729cde.
5. Al-Ghazal SK, Sully L, Fallowfield L et al. The psychological impact of immediate rather than delayed breast reconstruction. Eur J Surg Oncol 2000; 26(1): 17–19. doi: 10.1053/ejso.1999.0753.
6. Qureshi AA, Odom EB, Parikh RP et al. Patient-reported outcomes of aesthetics and satisfaction in immediate breast reconstruction after nipple-sparing mastectomy with implants and fat grafting. Aesthet Surg J 2017; 37(9): 999–1008. doi: 10.1093/asj/sjw266.
7. NCCN. Clinical practice guidelines in oncology: breast cancer. 2025 [online]. Available from: https://www.nccn.org/professionals/physician_gls/pdf/ breast.pdf.
8. de Boniface J. Breast reconstruction after mastectomy for breast cancer. Lancet Oncol 2021; 22(8): e328–e337. doi: 10.1016/S1470-2045(21)00221-5.
9. Momoh AO. Patient selection in immediate breast reconstruction: evaluation of contraindications and risk factors. Plast Reconstr Surg 2014; 134(6): 1047–1056. doi: 10.1097/PRS.0000000000000715.
10. Lisa A, Riccardi F, Alessandri-Bonetti M et al. Outcomes, indications and predictive factors of complications in postmastectomy prepectoral breast reconstructions with polyurethane foam-coated implants. Breast 2025; 83 : 104520. doi: 10.1016/j.breast.2025.104520.
11. Sbitany H. Prepectoral Breast reconstruction: a safe, sound, and oncologically appropriate approach. Plast Reconstr Surg 2020; 146(4): 471e–480e. doi: 10.1097/PRS.0000000000007173.
12. Verdial FC, Anderman KJ, Daly AE et al. The age-old question in nipple - -sparing mastectomy: is older age a contraindication? Ann Surg Oncol 2025; 32(4): 2569–2577. doi: 10.1245/s10434-024-16741-4.
13. Petit JY, Veronesi U, Orecchia R et al. Immediate breast reconstruction in oncologic surgery: facts and controversies. Ann Oncol 2020; 31(2): 168–175. doi: 10.1093/annonc/mdz330.
14. Lohasammakul S, Flor M, Reddy S et al. Autoderm in prepectoral breast reconstruction. Plast Reconstr Surg Glob Open 2025; 13(5): e5487. doi: 10.1097/GOX.0000000000005487.
15. Hölmich LR, Sayegh F, Salzberg CA. Immediate or delayed breast reconstruction: the aspects of timing, anarrative review. Ann Breast Surg 2023; 7(6): 1–9. doi: 10.21037/abs-21-44.
16. Cordeiro PG, Pusic AL, Disa JJ et al. Irradiation after immediate tissue expander/implant breast reconstruction: outcomes, complications, aesthetic results, and satisfaction among 156 patients. Plast Reconstr Surg 2004; 113(3): 877–881. doi: 10.1097/01.prs.0000105689.84930.e5.
17. Barry M, Kell MR. Comorbidities affecting outcomes in immediate breast reconstruction. Breast 2021; 55 : 105–109. doi: 10.1016/j.breast.2020.11.005.
18. Sbitany H. Perfusion and flap viability in nipple-sparing mastectomy and immediate breast reconstruction. Plast Reconstr Surg 2022; 149(4): 744e–754e. doi: 10.1097/PRS.0000000000008901.
19. Komorowska-Timek E, Gurtner GC. Intraoperative perfusion mapping with laser-assisted indocyanine green imaging can predict and prevent complications in immediate breast reconstruction. Plast Reconstr Surg 2010; 125(4): 1065–1073. doi: 10.1097/PRS.0b013e3181d17f80.
20. Salzberg CA. Direct-to-implant breast reconstruction. Clin Plast Surg 2012; 39(2): 119–126. doi: 10.1016/j.cps.2012.01.001.
21. Lohasammakul S, Flor M, Reddy S et al. Autoderm in direct-to-implant prepectoral breast reconstruction decreases perioperative complication rates and improves reconstructive outcomes. Plast Reconstr Surg Glob Open 2025; 13(5): e6722. doi: 10.1097/GOX.0000000000006722.
22. Jagsi R, Momoh AO, Qi J et al. Surgical options in immediate breast reconstruction: results of a National prospective study of patient-reported outcomes. Ann Surg Oncol 2023; 30(1): 42–53. doi: 10.1245/s10434-022-12604-7.
23. Srinivasa DR, Hanson SE, Tucker A et al. Direct-to-implant versus two-stage tissue expander/implant reconstruction: 2-year risks and patient-reported outcomes from a prospective, multicenter study. Plast Reconstr Surg 2017; 140(5): 869–877. doi: 10.1097/PRS.0000000000003748.
24. Nahabedian MY. Managing surgical complications in implant-based breast reconstruction. Clin Plast Surg 2011; 38(4): 569–580. doi: 10.1016/j.cps.2011.06.005.
25. Zhang Y, Du F, Zeng A et al. Direct-to - -implant and tissue expander-based immediate breast reconstruction in Chinese women: a comparison of surgical complications and patient-reported outcomes. J Plast Reconstr Aesthet Surg 2025; 100 : 131–143. doi: 10.1016/j.bjps.2024.09.053.
26. Mimoso A, Jeffery H, Malik M et al. Rates of skin and nipple necrosis with inframammary fold approach in nipple-sparing mastectomy: a 5-year retrospective single-centre study. Br J Surg 2025; 112(Suppl 10): znaf128.334. doi: 10.1093/bjs/znaf128.334.
27. Kooijman MML, Hage JJ, Scholten AN et al. Advantages of immediate implant-based breast reconstruction over delayed breast reconstruction in women treated with postmastectomy radiotherapy for breast cancer. Breast Cancer Res Treat 2025; 212(1): 37–46. doi: 10.1007/s10549-025-07690-x.
28. Alderman AK, Hawley ST, Waljee J et al. Understanding the impact of breast reconstruction on the surgical decision-making process for breast cancer. Cancer 2008; 112(3): 489–494. doi: 10.1002/cncr.23214.
29. Eriksson M, Frisell J, Wickman M et al. Immediate reconstruction after mastectomy for invasive breast cancer does not affect recurrence or survival. Breast 2011; 20(6): 539–545. doi: 10.1016/j.breast.2011.05.015.
30. Cordeiro PG, Pusic AL, Disa JJ et al. Irradiation after immediate tissue expander/implant breast reconstruction: outcomes, complications, aesthetic results, and satisfaction among 156 patients. Plast Reconstr Surg 2004; 113(3): 877–881. doi: 10.1097/01.PRS.0000100805.92676.CA.
31. Chatterjee A, Pyfer BJ, Czerniecki BJ et al. Early postoperative outcomes in breast cancer patients undergoing mastectomy with and without reconstruction: a comparison of matched cohorts. Ann Surg Oncol 2016; 23(1): 187–193. doi: 10.1245/s10434-015-4863-6.
32. Casella D, Di Taranto G, Marcasciano M et al. Subpectoral versus prepectoral breast reconstruction: a literature review. Ann Med Surg (Lond) 2020; 49 : 44–49. doi: 10.1016/j.amsu.2019.11.013.
33. Kruper L, Holt A, Xu X et al. Disparities in reconstruction rates after mastectomy: patterns of care and factors associated with the use of breast reconstruction in Southern California. Ann Surg Oncol 2011; 18(8): 2158–2165. doi: 10.1245/s10434-011-1580-z.
34. Spear SL, Willey SC, Feldman ED et al. Nipple-sparing mastectomy for prophylactic and therapeutic indications. Plast Reconstr Surg 2011; 128(5): 1005–1014. doi: 10.1097/PRS.0b013e31822b66d2.
35. Zhong T, Hu J, Bagher S et al. Decision regret following breast reconstruction: the role of self-efficacy and satisfaction with information in the preoperative period. Plast Reconstr Surg 2013; 132(2): 257–264. doi: 10.1097/PRS.0b013e318295891c.
36. Cordeiro PG, McCarthy CM. A single surgeon’s 12-year experience with tissue expander/implant breast reconstruction: part II. An analysis of long-term complications, aesthetic outcomes, and patient satisfaction. Plast Reconstr Surg 2006; 118(4): 832–839. doi: 10.1097/01.prs.0000232363.82401.e8.
37. Hansen L, Sørensen JA, Jørgensen MG et al. Acellular dermal matrix in direct - -to-implant breast reconstruction: univariate and multivariate analysis on potential risk factors. Eur J Plast Surg 2024; 47(35).
38. Lee CN, Deal AM, Huh R et al. Quality of patient decisions about breast reconstruction after mastectomy. JAMA Surg 2017; 152(8): 741–748. doi: 10.1001/jamasurg.2017.0685.
39. Pusic AL, Matros E, Fine N et al. Patient - -reported outcomes 1 year after immediate breast reconstruction: results of the mastectomy reconstruction outcomes consortium study. J Clin Oncol 2017; 35(22): 2499–2506. doi: 10.1200/JCO.2016.69.9561.
40. Pusic AL, Klassen AF, Scott AM et al. Development of a new patient-reported outcome measure for breast surgery: the BREAST-Q. Plast Reconstr Surg 2009; 124(2): 345–353. doi: 10.1097/PRS.0b013e3181aee807.
41. Lipa JE, Yao KA, Petrek JA et al. Patient involvement in the decision-making process improves satisfaction in breast reconstruction. Plast Reconstr Surg 2003; 111(2): 708–713. doi: 10.1097/01.PRS.0000041486.28011.BA.
Labels
Surgery Orthopaedics Trauma surgeryArticle was published in
Perspectives in Surgery

2026 Issue 2
- Safety and Tolerance of Metamizole in Postoperative Analgesia in Children
- Metamizole in perioperative treatment in children under 14 years – results of a questionnaire survey from practice
- Obstacle Called Vasospasm: Which Solution Is Most Effective in Microsurgery and How to Pharmacologically Assist It?
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
- Current Insights into the Antispasmodic and Analgesic Effects of Metamizole on the Gastrointestinal Tract
-
All articles in this issue
- O čem sní mladí chirurgové
- Prof. MUDr. Jiří Šnajdauf, DrSc. (5. 1. 1949 – 21. 1. 2026)
- Soutěž o nejlepší práce publikované v Rozhledech v chirurgii v roce 2025
- Sekce mladých chirurgů ČCHS ČLS JEP – první rok ve funkci
- Náhlé příhody břišní gynekologického původu
- Sexuální a reprodukční zdraví po chirurgických zákrocích – význam multioborové spolupráce
- Aplikovatelnost rozšířené reality při jaterní resekci v rámci perioperačního použití
- Probiotika a synbiotika v perioperační péči u kolorektální chirurgie – budoucí součást ERAS protokolu?
- Okamžité rekonstrukce prsu implantátem u pacientek podstupujících mastektomii pro karcinom – přehledový článek
- Ruptura serózy žaludku při pankreatické pseudocystě jako příčina hemoperitonea
- Komentář k článku Ruptura serózy žaludku při pankreatické pseudocystě jako příčina hemoperitonea
- Edukace v robotické kolorektální chirurgii
- Perspectives in Surgery
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Náhlé příhody břišní gynekologického původu
- Sexuální a reprodukční zdraví po chirurgických zákrocích – význam multioborové spolupráce
- Probiotika a synbiotika v perioperační péči u kolorektální chirurgie – budoucí součást ERAS protokolu?
- Okamžité rekonstrukce prsu implantátem u pacientek podstupujících mastektomii pro karcinom – přehledový článek
