-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Chronická obstrukční plicní nemoc
Chronic obstructive pulmonary disease
The author presents the diagnosis and treatment of COPD, its classification and phenotypic forms. In the assessment, the criteria for assessing disability are given, as well as the principles for assessment in non-insurance systems and the validity of the assessment. He draws attention to the opinion value of the body plethysmographic examination with its significantly more valid conclusions.
Keywords:
disability – Spirometry – Gold – chronic obstructive pulmonary disease – body plethysmography – COPD phenotypes
Autori: B. Luňák
Pôsobisko autorov: Oddělení lékařské posudkové služby, ČSSZ Praha
Vyšlo v časopise: Reviz. posud. Lék., 26, 2023, č. 1-2, s. 3-11
Kategória: Původní práce, souhrnná sdělení, kazuistiky
Súhrn
Autor uvádí diagnostiku a léčbu CHOPN, její klasifikace a fenotypické formy. V posudkovém hodnocení jsou uvedena kritéria při posuzování invalidity, dále zásady při posuzování v nepojistných systémech a platnost posudku. Upozorňuje na posudkový význam bodypletyzmografického vyšetření s jeho podstatně validnějšími závěry.
Klíčová slova:
invalidita – Gold – chronická obstrukční plicní nemoc – spirometrie – bodypletyzmografie – fenotypy CHOPN
ÚVOD
Pro chronickou obstrukční plicní nemoc (CHOPN) byl dříve používán název chronická obstrukční choroba bronchopulmonální.
Pod výše uvedenou diagnózu byla řazena tři onemocnění – chronická bronchitida, emfyzém a onemocnění periferních dýchacích cest.
Chronická bronchitida byla popsána již v roce 1880. Epidemiologie a průběh onemocnění byly poprvé sledovány až v letech 1951–1953 na souboru 1 000 nemocných. Bylo zjištěno, že prevalence chronické bronchitidy se zvyšovala věkem a dosáhla vrcholu v šestém decenniu, s častějším postižením u mužů, v anamnéze byly zjištěny častější infekty, kdy během zimních měsíců docházelo k náhlým zhoršením se zvýšenou expektorací.
V roce 1958 byla zveřejněna další studie, ve které byly popsány recidivující exacerbace chronické bronchitidy u poštovních zaměstnanců Londýna, u nichž byl sledován vliv vnějšího prostředí – opakované mlhy, byla zjištěna závislost na věku a vliv věku na invaliditu i předčasná úmrtí.
Definice chronické bronchitidy je onemocnění, kdy přítomnost produktivního kašle trvá minimálně 3 měsíce v roce po dobu 2 let a jsou vyloučeny jiné příčiny chronického kašle.
Dalším onemocněním, které spadá pod CHOPN, je emfyzém. Definice je patologicko-anatomická. Emfyzém je definován jako trvalé rozšíření distálních vzduchových prostor, které doprovázejí destrukce jejích stěn. Třetím onemocněním, které se řadí do CHOPN, je onemocnění periferních dýchacích cest (small airway disease), kdy patologickým podkladem je chronický zánět intraluminární, nahromadění hlenu, metaplazie pohárkových buněk a fibróza se zúžením terminálních a respiračních bronchiolů. Zánět se projevuje snížením výdechových rychlostí MEF25, MEF 50 i MEF 25–75. Zánět se projevuje u kuřáků a je příčinou reverzibilní obstrukce.
CHOPN je časté onemocnění, kterému lze předcházet a které lze efektivně léčit. Je charakterizováno převážně ireverzibilní, v čase perzistující bronchiální obstrukcí, která obvykle progreduje a je spojena s přítomností symptomů – bronchiální obstrukce vzniká v důsledku abnormalit dolních cest dýchacích a alveolů způsobených destrukčně zánětlivou reakcí na dlouhodobou inhalační expozicí škodlivým částicím a plynům u geneticky predisponovaného jedince.
Z patofyziologického pohledu je bronchiální obstrukce způsobena zvýšením odporů dýchacích cest a elastického tlaku plic, které jsou důsledkem zánětlivého ztluštění stěny průdušek a průdušinek s úbytkem elastických vláken plicního intersticia. Stabilní průběh CHOPN bývá u části nemocných narušován akutními epizodami exacerbace.
CHOPN může být asociována s různě vyjádřenými komorbiditami, kdy rozsah a typ postižení akutní exacerbace a komorbidity přispívají k celkové tíži onemocnění u jednotlivých nemocných. Závažné formy exacerbací vedoucí k hospitalizaci mají zdravotní dopad srovnatelný s akutním infarktem myokardu.
Dříve používané pojmy chronická bronchitida a plicní rozedma – emfyzém nejsou v současné definici CHOPN již zahrnuty [1, 2, 5]. Chronická bronchitida je definována jako kašel s expektorací minimálně 3 měsíce trvající po dobu minimálně 2 let po sobě následujících. Emfyzém je definován patologicko-anatomicky, jako trvalé zvětšení dýchacích cest distálně od terminálního bronchiolu spojené s destrukcí stěn alveolů bez zřetelné fibrózy, což lze zjistit rentgenologicky provedením HRCT. Jak emfyzém, tak i chronická bronchitida mohou předcházet vývoji bronchiální obstrukce. Do definice CHOPN nezapadá většina případů průduškového astmatu, pro které je typická reverzibilní obstrukce a známky hyperaktivity bronchů.
RIZIKOVÉ FAKTORY
Hlavním rizikovým faktorem pro vznik CHOPN je dlouhodobé kouření cigaret, ale i pasivní kouření je rizikové, zejména u dětí. Pasivní expozice cigaretovému kouři po dobu více než 40 hodin týdně v trvání 5 let zvyšuje riziko vzniku CHOPN o 48 %. Rizikovým faktorem pro vznik CHOPN je také kouření doutníků a dýmky, kromě kouření cigaret vadí i kouření marihuany.
Nejvíce ohroženou skupinou kuřáků jsou pacienti s těžkým deficitem alfa1-antitrypsinu. Dalším rizikovým faktorem je dlouhodobé vystavení jiným škodlivým látkám, které jsou v znečištěném vzduchu, při smogu páry chemických produktů, produkty hoření, drobné prachové částice, ale také dlouhodobá expozice s dezinfekčními prostředky.
Pro CHOPN je v ČR každoročně hospitalizováno kolem 16 000 osob a z tohoto počtu umírá asi 3 500 osob ročně [4].
ZHODNOCENÍ TÍŽE PŘÍZNAKŮ
Pro zhodnocení tíže příznaků je nejvíce doporučována modifikovaná škála dušnosti mMRC, kdy je nemocný dotazován na subjektivní klasifikaci lékařem [1, 2]. Úroveň je klasifikovaná 4 stupni (tab. 1).
FUNKČNÍ VYŠETŘENÍ
Základem je funkční vyšetření – spirometrie (obr. 1). Při základní spirometrii se posuzuje křivka průtok-objem, kdy lze podle tvaru křivky hodnotit jak spolupráci pacienta, tak podíl obstrukce a restrikce včetně vitální a funkční kapacity, výdechových rychlostí. Základní hodnocení je možné i praktickým lékařem při hodnocení poměru VFE1/FVC menší 70 %, kdy je indikace na funkční vyšetření u pneumologa s provedením spirometrie, post-bronchodilatační spirometrie, nyní již dobře dostupné vyšetření body pletyzmografií s vyšetřením transfer faktoru. Dále jsou proveditelné funkční zátěžové testy – 6minutový test chůzí, kdy nyní již dostupným standardem je spiroergometrie [3, 8].
KLASIFIKACE A STANOVENÍ TÍŽE CHRONICKÉ OBSTRUKČNÍ PLICNÍ NEMOCI
Pro klasifikace se nyní používá:
- výsledek post-bronchodilatační spirometrie rozdělující CHOPN do 4 stadií podle tíže bronchiální obstrukce (GOLD 1–4) – tabulka 2;
- kategorizace podle GOLD rozdělující nemocné do symptomů a výskytu akutních exacerbací v předchozích 12 měsících (GOLD A-D);
- klinická forma postižení konkrétního pacienta pomáhající popsat klinické fenotypy či fenotypické nálepky umožňující personalizovaný přístup k pacientům (tab. 2).
Tabulka 1. Modifikovaná škála dušnosti Lékařské výzkumné rady (mMRC)
mMRC stupeň 0
Jsem dušný pouze při namáhavém cvičení.
mMRC stupeň 1
Jsem dušný, když pospíchám po rovině nebo jdu do mírného kopce.
mMRC stupeň 2
Chodím po rovině pomaleji než lidé stejného věku.
mMRC stupeň 3
Zastavuji se pro dušnost po ujití asi 100 metrů nebo po několika minutách rychlejší chůze po rovině.
mMRC stupeň 4
Jsem moc dušný, abych opustil domov nebo dušný při oblékání nebo svlékání.

1 – přijatelné úsilí, 2 – předčasné ukončení manévru či uzávěr glottis, 3 – nedostatečné úsilí, 4 – kašel, 5 – pomalý start výdechu, 6 – nedostatečný nádech, 7 – uzávěr náustku jazykem Obr. 1. Spirometrie 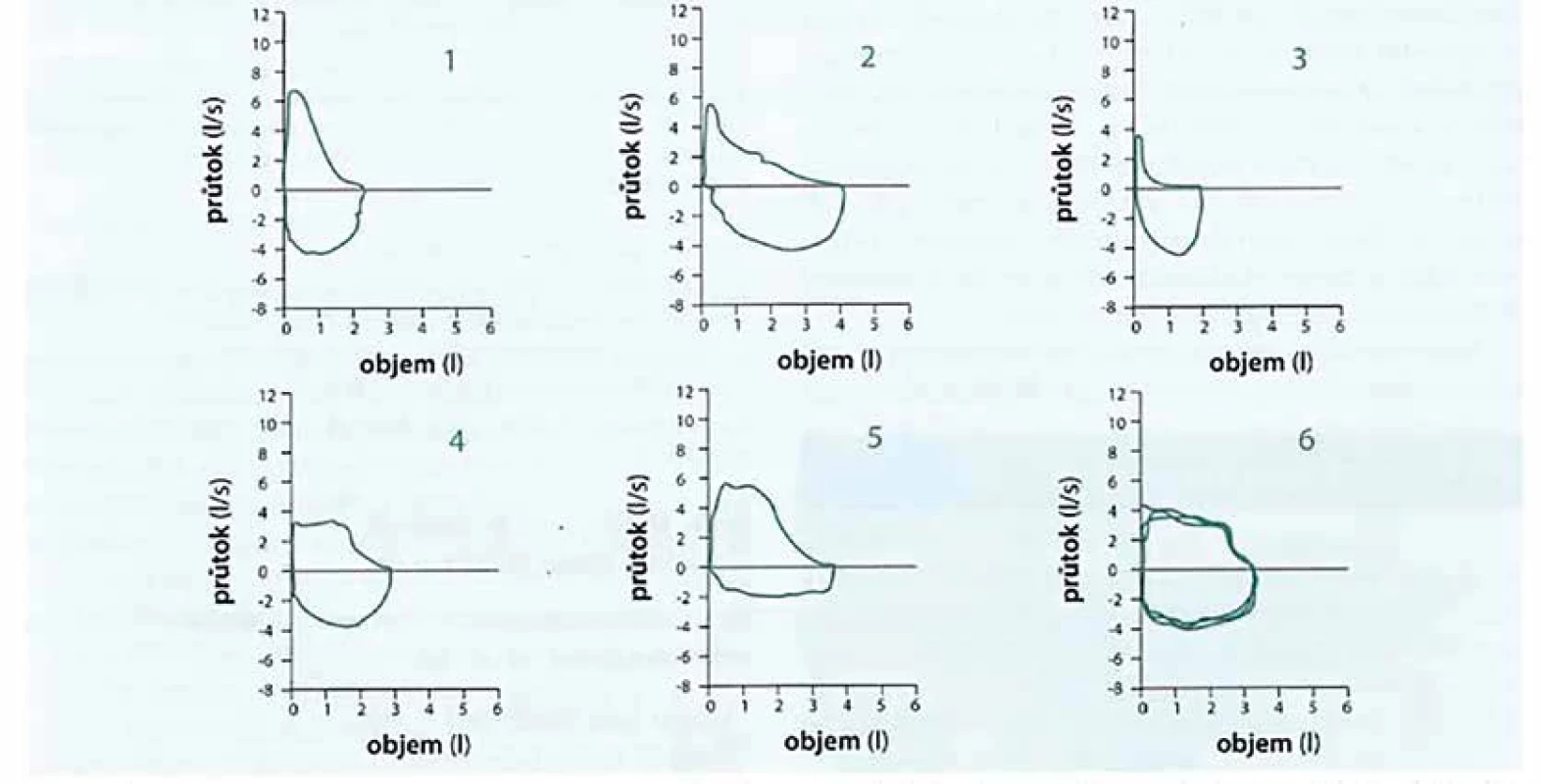
1 – normální křivka průtok-objem, s terminálním prohnutím exspirační části, které může být způsobeno věkem; 2 – obstrukční tvar křivky, který může být u pacienta s astma bronchiale (AB); 3 – těžké omezení výdechového průtoku, se sníženým vydechnutým objemem (nejspíše při hyperventilaci), často u pacientů s chronickou obstrukční plicní nemocí (CHOPN); 4 – variabilní intratorakální obstrukce v horních dýchacích cestách (např. polyp); 5 – variabilní extratorakální obstrukce v horních dýchacích cestách (např. paréza hlasivky); 6 – fixovaná obstrukce v horních dýchacích cestách potvrzena 3 stejnými manévry (např. tumor laryngu) Tabulka 2. Stadia CHOPN
Stadium 1:
lehké
FEV1/FVC < 0,70 FEV1 ≥ 80 % NH
Stadium 2:
středně těžké
FEV1/FVC < 0,70
50 % ≤ FEV1 < 80 % NH
Stadium 3:
těžké
FEV1/FVC <0,70
30 % ≤ FEV1 < 50 % NH
Stadium 4:
velmi těžké
FEV1/FVC < 0,70 FEV1/FVC < 30 % NH
Stadium 1 – je hodnoceno jako lehké při ventilačních hodnotách FEV1/FVC menší než 0,70, při hodnotách FEV1 větší nebo rovno 80 % náležitých hodnot. Pacient může mít chronický kašel, expektorace, zároveň si nemusí uvědomovat, že funkce plic již není normální.
Stadium 2 – je hodnoceno jako středně těžké při ventilačních hodnotách FEV1/FVC menší 0,70, při hodnotách FEV1 větších než 50 %, ale menších než 80 % náležitých hodnot.
Pacient může být bez chorobných příznaků, ale většinou jsou již přítomny a dochází k jejich progresi. Navíc se objevuje námahová dušnost, která donutí vyhledat lékaře. Vyskytují se exacerbace.Stadium 3 – je hodnoceno jako těžké, kdy FEV1/FVC odpovídá pod 0,70 a FEV1 je v rozmezí 30–50 % náležitých hodnot. Nemusí být přítomen kašel a exacerbace, ale zhoršuje se dušnost, která výrazně limituje i při běžných denních aktivitách. Exacerbace se opakují, kvalita života je výrazně zhoršena.
Stadium 4 – velmi těžké, kdy FEV1/FVC je pod 0,70 a FEV1 je nižší než 30 % náležité hodnoty nebo je pod 50 % a zároveň je přítomna komplikace onemocnění (plicní hypertenze, cor pulmonale, chronická respirační insuficience).
Další klasifikací je zařazení do jednotlivých GOLD skupin – tabulka 3.
Tabulka 3. Zařazení do GOLD skupin
Počet exacerbací
C
D
≥ 2 eventuálně 1 a více exacerbací s nutností hospitalizace
A
B
0
1*
mMRC 0–1
CAT < 10
mMRC ≥ 2
CAT ≥ 10
Nemocní zařazení do:
- Gold A kategorie – malé riziko exacerbací a málo příznaků (jedná se o pacienty se stabilním průběhem a nízkým výskytem hospitalizací a velmi nízkou mortalitou, nízkou frekvencí pracovní neschopnosti a invalidizací), velká část je dosud nediagnostikovaná.
- Gold B kategorie – malé riziko exacerbací, ale hodně příznaků, jsou přítomny komorbidity nebo zvýšené subjektivní vnímání dušnosti. U těchto pacientů je výraznější četnost hospitalizací a vyšší riziko úmrtí, což vede k častější pracovní neschopnosti, kdy eventuální invalidizace je spíše částečná, více vlivem komorbidit a profese.
- Gold C kategorie – velké riziko exacerbací, ale málo klinických příznaků, často jsou tito pacienti mimo lékařskou péči, o své nemoci nevědí a neléčí se, kdy pracovní neschopnost je vyšší, ale spíše jen na exacerbace, invalidizace je spíše na komorbidity.
- Gold D kategorie – je již velké riziko exacerbací a současně hodně subjektivních příznaků (jedná se o nemocné s nejvyšší úrovní morbidity a mortality, časté hospitalizace a dlouhodobé pracovní neschopnosti s častou invalidizací).
Nemocní s častějšími exacerbacemi mají těžší úroveň bronchiální obstrukce. Častější exacerbace jsou spojeny s rychlejším poklesem FEV1 a s rychlejší progresí symptomů a zhoršování kvality života. Nemocní stadií GOLD 3 a 4 mají současně vyšší riziko hospitalizací i úmrtí nezávisle na počtu exacerbací.
FENOTYPICKÉ FORMY CHOPN
CHOPN je heterogenní onemocnění, kdy se můžeme setkat s různými klinickými formami (klinickými fenotypy) [4] – tabulka 4.
Bronchitický typ – skupina nemocných, kteří mají nejvíce postižené dýchací cesty s trvalou produkcí hlenů.
Emfyzematický typ – skupina trpí progresivní destrukcí alveolů. Emfyzematici mají méně hlenu nebo dokonce celoživotní absenci hlenu s výjimkou akutních exacerbací.
Dále se můžeme setkat s formami plicního emfyzému – centrilobulární emfyzém je lokalizován v centrální části plicních lalůčků a je typický dlouhodobým kouřením cigaret.
Paraceptální emfyzém se nachází v subpleurální periferii.
Bulózní emfyzém je rozsáhlé bulózní postižení alveolů až celého laloku, kdy jde již o Panlobulární emfyzém, který je typický pro deficit alfa1 antitrypsinu.
Non-exacerbační CHOPN 2 – asi 2/3 pacientů mají po celý rok klidný a stabilní průběh CHOPN.
Fenotyp frekventních exacerbací – 1/3 má naopak vyšší sklon k výskytu exacerbací. Exacerbační epizody se výrazněji opakují, intervaly mezi exacerbacemi se zkracují a je nutnost opakovaných hospitalizací se zvýšeným rizikem úmrtí. U této formy jsou časté dlouhodobé pracovní neschopnosti a následná invalidizace.
U 20 % pacientů je přítomna dilatace bronchů s retencí hlenů a zvýšeným rizikem infekcí se vznikem bronchiektazií. V takovém případě se jedná o překryv mezi CHOPN a bronchiektaziemi – BCOS (bronchiectasis and COPD overlap syndrome).
Také jsou případy překryvu CHOPN s astmatem, tj. ACOS/ACO astma and COPD overlap syndrome. Pacienti s CHOPN jsou obvykle v pásmu nadváhy nebo lehké obezity. Osoby s tzv. plicní kachexií mají však nejzávažnější průběh onemocnění.
Pro chronickou obstrukční plicní nemoc je charakteristický nástup onemocnění ve většině případů po 40. roce věku, na rozdíl od astma bronchiale, které je už v dětském věku často spojené i s jinými alergickými projevy.
TERAPIE CHOPN
Terapii CHOPN dělíme na paušální a personalizovanou.
Paušální terapie
Je určena pro každého pacienta. Základem jsou inhalační léky dilatující bronchy a bronchioly. Monoterapie dlouhodobě působícími bronchodilatacii je vhodná pro méně symptomatické jedince. Podávání duální dlouhodobě působící inhalační bronchodilatace pomocí fixní nebo volné kombinace sympatomimetik a parasympatolytik je určeno pro více symptomatické pacienty. Pro každého pacienta s CHOPN je vhodná každodenní fyzická zátěž, nejlépe pravidelná chůze. Optimální počet kroků u CHOPN dosahuje 5 000–6000 kroků/den. Jako velmi účinné se považuje vakcinace proti chřipce a proti pneumokokům. Většina nemocných špatně dýchá, neumí odkašlat, neumí zaujmout úlevovou polohu, nezná speciální způsoby efektivního dýchání při fyzické zátěži. Zde neocenitelnou roli hraje často opomíjená plicní rehabilitace s aerobní zátěží správně titrovanou podle aktuálního stavu pacienta, s fyzioterapeutickým nácvikem správného dýchání, s edukací inhalačních technik, s tréninkem expektorace. Všechny tyto postupy by měly být standardem u každého symptomatického pacienta s CHOPN. Personalizovaná terapie je naopak terapie cílená na specifické léčitelné znaky u konkrétního pacienta. Některým pacientům pomohou i další formy inhalačních (inhalační glukokortikoidy ve fixní kombinaci s LABA) nebo perorálních (roflumilast, mukolytika, makrolidová antibiotika) farmak. Jsou ale případy, kdy je nutná pomoc hrudního chirurga (bulektomie, výkony redukující plicní objem), případně bronchoskopické techniky – bronchoskopická volumredukce. Při zhoršení u velmi těžkých postižení je indikovaná dlouhodobá domácí oxygenoterapie. Nejtěžší pacienti mohou být indikováni k transplantaci plic. V terminálních stadiích je indikovaná komplexní paliativní péče.
Používají se nejčastěji inhalační bronchodilatancia s krátkodobým účinkem – beta2-agonisté (SABA), zde jsou výhody rychlého nástupu účinků, ale působí maximálně 4–6 hodin.
Inhalační beta2-agonisté s dlouhodobým účinkem (LABA) – sameterol, formoterol nebo s ultradlouhodobým účinkem (u-LABA) indakaterol jsou lékem u pacientů kategorie B a D. Tyto léky působí 12–24 hodin a způsobují pokles hyperinflace a zlepšení FEV1.
Dalším inhalačním lékem je ipratropium (SAMA inhalační anticholinergikum s krátkodobým účinkem)
Tabulka 4. Klinické formy CHOPN
Fenotyp
Klinický projev
HRCT nález
Funkční změny
Další parametry
Specifická léčba
Bronchitický
chronická bronchitida
(základní parametr)
zesílená stěna bronchů, hlenové zátky
mikrobiální kolonizace dolních dýchacích cest
mukoaktivní léky, ATB, speciální fyzioterapie
Emfyzematický
dušnost při námaze, snížená tolerance fyzické zátěže, soudkovitý hrudník, absence chronické expektorace
snížená plicní denzita, identifikace typu
a lokalizace maxima emfyzematických změn (základní parametr)
plicní hyperinflace a výrazný pokles transferkoeficientu
redukce alfa 1 antitrypsinu (někdy), riziko spontánního pneumotoraxu
BLVR, LVRS,
theofylin
Exacerbační
2 a více exacerbací během posledních 12 měsíců (základní parametr)
skokové zhoršení plicních funkcí
urychlení progrese choroby, často spojeno s rizikem úmrtí
IKS/LABA,
roflumilast, mukoaktivní léky, ATB, speciální fyzioterapie
BCOS
opakované infekce, hojná hlenová nebo hlenohnisavá
expektorace, někdy i krev v hlenu, někdy však absence expektorace („suché bronchiektazie“)
průkaz různých typů
bronchiektazií ve dvou a více lalocích plic
(základní parametr)
pozitivní kultivace sputa (často G negativní)
mukoaktivní léky, ATB, roflumilast, speciální fyzioterapie
ACOS/ACO
kombinace klinických projevů CHOPN a astmatu (velká nejednotnost klasifikačních kritérií v rámci různých zemí)
opakovaný průkaz reverzebility BO (výrazně pozitivní BDT mimo období exacerbace), jakýkoliv průkaz hyperreaktivity (pozitivní BKT)
zvýšené eozinofily v krvi/ sputu, vyšší FeNO, anamnéza astmatu, atopie
IKS/LABA
Plicní kachexie
BMI < 21 (základní parametr)
redukce svalové
a tukové vrstvy na hrudníku
FFMI < 16 muži, FFMI <15 ženy
posilování respiračních svalů, specifická fyzioterapie, nutriční podpora
Konkrétního pacienta s CHOPN můžeme přesněji (než to umožňují GOLD kategorie) popsat pomocí tzv. klinických fenotypů neboli „fenotypických nálepek“ (v angličtině někdy používáme pojmu „treatable trainns“ – volně přeložitelné do češtiny jako „léčitelné znaky“) umožňujících personalizovaný přístup ke každému nemocnému. Jeden pacient může být charakterizován jednou či více „fenotypickými nálepkami“.
ACOS/ACO – overlap astmatu a CHOPN, ATB – antibiotika, BCOS – bronchiektázie s CHOPN, BDT – bronchodilatační test, BKT – bronchokonstrikční test, BLVR – bronchoskopická volumredukce, BMI – index tělesné hmotnosti, BO – bronchiální obstrukce, FeNO – vydechovaná hodnota oxidu dusnatého, FFMI – index netukové tělesné hmoty, IKS – inhalační kortikoidy, LABA – dlouhodobě působící inhalační sympatikomimetika (beta 2 agonisté), LVRS – chirurgická volumredukce neselektivní blokátor muskarinových receptorů bránící uvolňování acetylcholinu. Inhalační anticholinergikum s dlouhodobým účinkem je aclidinium (LAMA působící 12 h) a s ultradlouhodobým účinkem tiotropium, glykopyrronium a umeklidium – U-LAMA působící nejméně 24 hod.
Perorální alternativou jsou dlouhodobě působící teofyliny – metylxantiny. Jsou používány jako léky druhé řady pro četnost vedlejších nežádoucích účinků na kardiální a gastrointestinální systém.
U všech nemocných jsou prospěšné rehabilitační programy zaměřené na dechovou rehabilitaci. Rehabilitace by se však neměla zaměřit jen na mobilizační a kondiční cvičení, ale měla by být zaměřena na vytrvalostní cvičení – chůzi.
Indikace inhalačních kortikosteroidů byla významně omezena a je nyní určena pro fenotypy CHOPN s opakovanými exacerbacemi nebo pro nemocné s překryvem CHOPN s astmatem. Je vždy nutné podávat v kombinaci s LABA.
Dále je nutná kombinace s dlouhodobou léčbou mukoaktivními léky, zejména erdosteinem nebo N-acetylcysteinem.
Další eventualitou léčby je DDOT, kdy podávání kyslíku 16 hodin denně u nemocných s chronickou hypoxemickou respirační insuficiencí zvyšuje přežití [6, 7].
POSUDKOVÉ HODNOCENÍ
Při stanovení míry poklesu pracovní schopnosti se hodnotí jak plicní postižení, tj. bronchiální obstrukce, tak i zánětlivá složka, a také mimoplicní postižení, tj. postižení kardiálního aparátu, plicní hypertenze, zatížení pravé komory srdeční. Pro stanovení míry poklesu pracovní schopnosti je třeba hodnotit průběh postižení minimálně v období dvou let s doloženým spirometrickým vyšetřením minimálně dvakrát ročně, kdy lze posoudit i progresi stavu.
Základem posouzení je validní spirometrie, prováděná na spirometru, umožňující hodnocení křivky průtok-objem, kdy lze zjistit i jiné příčiny zhoršení dechových funkcí – horší spolupráce apod. Významným přínosem je vyšetření bodypletyzmografem, kde na základě výsledné křivky, její šíře a sklonu lze podstatně lépe hodnotit rozsah a typ postižení, dále je možnost hodnocení difuze a odporů v dechových cestách.
Míra poklesu pracovní schopnosti u pacientů se posuzuje podle vyhlášky č. 359/209 Sb. a její přílohy.
Kapitola X oddíl B položky 1 a–d, kdy je posuzováno nejen podle doložených ventilačních funkcí, nejlépe s výsledkem bodypletyzmografie včetně bronchodilatačního testu, ale nutno hodnotit také průběh onemocnění, který trvá déle než dva roky s doloženým funkčním vyšetřením minimálně 2krát ročně, s přihlédnutím k počtu exacerbací, nutností hospitalizace, změn v intenzitě terapie nutnost aplikace antibiotické terapie, nutností ambulantní infuzní léčby a v poslední řadě i s nutností DDOT – domácí oxygenoterapie v současné době se zapůjčením oxygenátoru hrazeným zdravotními pojišťovnami. Dále se hodnotí zhoršení kvality život a také je nutno přihlédnout ke spolupráci posuzovaného, na pravidelné a správné užívání léků, dodržování zákazu kouření, dodržování životosprávy.
Podle položky 1a se jedná o lehké funkční postižení při ventilačních hodnotách FEV1/FVC menší než 0,70. FEV1 je větší než 80 % náležitých hodnot, nejsou nutné hospitalizace a kdy není respektováno ukončení kouření. Pacient může mít chronický kašel, expektorace, zároveň si nemusí uvědomovat, že jeho funkce plic již není normální. Míra poklesu pracovní schopnosti je v rozpětí 5–10 %. Toto stadium nevede ke vzniku invalidity.
Podle položky 1b je hodnoceno stadium II, kdy funkční postižení je středně těžké při ventilačních hodnotách FEV1/FVC menší 0,70, při hodnotách FEV1 větších než 50 %, ale menších než 80 % náležitých hodnot.
Pacient může být bez chorobných příznaků, ale většinou jsou již přítomny a dochází k jejich progresi. Navíc se objevuje námahou dušnost, která donutí vyhledat lékaře. Vyskytují se dvě a více exacerbací ročně bez nutnosti hospitalizace. Míra poklesu pracovní schopnosti se hodnotí poklesem pracovní schopnosti 15–30 %. Pokud posuzovaný nemá jiné funkční postižení posudkově významné nebo nepříznivé pracovní zařazení, není důvod vzniku invalidity. Většinou se exacerbace zvládají pracovní neschopností s návratem do původního pracovního zařazení.
Podle položky 1c se jedná o těžké funkční postižení – stadium III, kdy FEV1/FVC odpovídá pod 0,70 a FEV1 je v rozmezí 30–50 % náležitých hodnot. Na rozdíl od klinického hodnocení jsou přítomny dvě a více exacerbací ročně s občasnou nutností hospitalizace, a ambulantní infuzní terapií. Kvalita života se rychle a výrazně zhoršuje, zhoršuje se dušnost, která výrazně limituje i při běžných denních aktivitách. Exacerbace se často opakují.
Míra poklesu pracovní schopnosti je posuzována v rozpětí 40–60 %, což již odpovídá I. až II. stupni invalidity. V případě posudkově významných komorbitid může dosáhnout i III. stupně.
Podle položky 1d se posuzuje zvlášť těžké funkční postižení stadium IV – klinicky popisované jako velmi těžké, kdy FEV1/FVC je pod 0,70 a FEV1 je nižší než 30 % náležité hodnoty nebo je pod 50 % a zároveň je přítomna komplikace onemocnění (plicní hypertenze, cor pulmonale, chronická respirační insuficience). Zde jsou již časté hospitalizace pro tíži exacerbací, nutnost DDOT, inhalace, nebulizace, které nyní již lze provádět v domácím léčení.
Míra poklesu pracovní schopnosti je hodnocena rozpětím 70–80 %, kdy se již jedná o invaliditu III. stupně [10].
Platnost posudku
S ohledem na charakter onemocnění, kdy chronická obstrukční choroba má sice kolísavý stav v době exacerbací, ale jinak funkční postižení trvale progreduje. U některých posuzovaných je progrese pomalejší v případě dalších komorbidit, které jsou úzce spojeny s kardiopulmonálním systémem, jsou progrese rychlejší a funkčně významnější je omezení platnosti posudku neefektivní, kdy předpoklad zlepšení celkového stavu mimo exacerbace je posudkově nevýznamný.
Hodnocení vlivu stadia CHOPN v nepojistném systému
Vyšší stadia CHOPN také vedou k posouzení v nepojistném systému. Jedná se o příspěvek na péči a status osoby zdravotně postižené.
Zde se hodnotí schopnost nebo spíše závislost na péči druhé osoby.
Ve IV stadiu při poklesu hodnot FEV1 k 30 % již může být posuzovaná osoba závislá na pomoci při mobilitě způsobené dušností, omezená v péči o domácnost, pokud nejsou jiné komorbidity, ostatních 8 základních životních potřeb by posuzovaný zvládal v přijatelné míře. Zvlášť těžké postižení již vede k závislosti na pomoci při oblékání, tělesné hygieně, u posuzovaných, kteří jsou již s nutností paliativní péče může stupeň závislosti dosáhnout až na III. stupeň, v terminálních stavech, kdy je pro posuzovaného náročná i komunikace pro zvlášť těžkou dušnost s přítomností dalších komorbidit může stupeň závislosti být i IV. stupně.
Posouzení osoby zdravotně postižené při středně těžkém omezení hybnosti pro dušnost, kdy lze hodnotit podle NYHA II, lze hodnotit I. stupněm OZP, při těžkém omezení, kdy NYHA je již III.–IV. stupně, stav odpovídá těžkému postižení, tj. II. stupeň OZP. U zvlášť těžkého postižení, kdy je posuzovaný natolik dušný, že je schopen pohybu pouze na invalidním vozíku s pomocí druhé osoby, lze již uplatnit posouzení III. stupně, tedy ZTP/P [11].
STATISTICKÉ ÚDAJE
Celkový počet přiznané invalidity u CHOPN v letech 2019–2022
V uvedeném období je sledován vývoj invalidity v 1., 2. a 3. stupni.
Podle sledovaných hodnot je významný rozdíl v počtu přiznaných invalidit, kdy je vyšší počet mužů proti ženám.
V uvedeném období dochází k poklesu invalidit jak 1. a 2. stupně, tak i invalidit 3. stupně. U invalidit 1. stupně je významný pokles mezi roky 2019 a 2020, v porovnání roku 2019 a roku 2022 je pokles invalidity 3. stupně o 31 % celkově, pokles u žen je o 42 %. U invalidity 2. stupně je celkový pokles mezi roky 2019–2022 jen 9 %, který je výraznější u žen mezi roky 2012 a 2019, kdy dosahuje 20 %. U mužů je pokles jen 4,5 %. U invalidity 1. stupně je pokles o 21 %, kde je nejvíce zobrazen mezi roky 2019 a 2021. V dalších letech počet stagnuje nebo mírně stoupá. Je patrný rozdíl v počtu invalidit 3. stupně, kdy invalidita u mužů je v poměru se ženami 72–77 % proti 27–22 %. U 2. stupně invalidity je tento poměr 66–69 % proti 30–33 %.
Také u invalidity 1. stupně je významný pokles mezi roky 2019 a 2020, který je celkově o 21 %. Zde je poměr mezi muži a ženami v počtu invalidit 62–63 % ku 37–36 %.
Příznivý pokles v počtu invalidit lze zdůvodnit zlepšením terapie a dispenzarizace na odděleních TRN a PL, kdy jsou zachycena lehčí stadia a při správné terapii a životosprávě je posun těžších postižení oddálen v některých případech až do důchodového věku. Současně je nepochybný vliv osvěty, kdy byl patrný efekt kampaně proti kuřáctví. Rozdíl mezi počtem žen a mužů je obrazem vyššího počtu kuřáků v mužské populaci.
Tyto hodnoty jsou ale spíše vlivem pandemie covid-19, kdy bylo omezeno fungování kontaktních míst OSSZ, tak lékařů praktických včetně ambulantních specialistů, což je naznačeno mírným vzestupem v roce 2022.
KAZUISTIKY
Kazuistika 1
Je posuzována 57letá žena, vyučená prodavačka, pracující jako prodavačka, operátorka, ostraha, dělnice strojírenské výroby. Pracovní poměr ukončen dne 31. 12. 2021. Byla v evidenci PN, od 13. 12. 2021 do 17. 8. 2022.
U posuzované ženy je rozhodující příčinou dlouhodobě nepříznivého zdravotního stavu chronická obstrukční plicní nemoc stadia II.–III., u stop kuřačky. Podle plicního vyšetření saturace 94 % při středně těžké obstrukční ventilační poruše u stop fumatora. Nově dokládá vyšetření z 8. 2. 2023: ACOS-CHOPN II.–III., bronchitický a emfyzematózní fenotyp s lehkým snížením VC a těžkou obstrukcí FEV 1 41 %, FEV1/FVC 72 %. Bodypletyzmografie
11. 7. 2022: celková plicní kapacita v normě, hyperinflace, vysoké odpory v DC.
Dále v dokumentaci doloženo:
Stupeň luxační bimalleolární fr. l. dx z 18. 6. 2021 – operace OS, pooperačně bez komplikací. Extrakce kovu 13. 5. 2022 – podle ortopedické ko z 26. 5. 2022 chodí dobře, hlezno bez otoku, osa pevná, pohyb lehce omezen, rány zhojené. Postupně rozcvičovat, zatížit do plna, plné zátěže schopna do 1 měsíce. Dispenzarizace na očním pro tupozrakost, 2krát operace pro strabismus v 6 a 21 letech. Podle očního vyšetření z 3/22 – oční potíže nemá, jen zhoršení visu doblízka, cataracta sen l. utr, nystagmus rotatorius oc utr, sicca sy. Dop. OPL lubrik.
Lékař LPS po prostudování podkladové dokumentace dospěl k názoru, že u posuzované ženy jde o dlouhodobě nepříznivý zdravotní stav, jehož rozhodující příčinou s nejvýznamnějším dopadem na pokles pracovní schopnosti je chronická obstrukční plicní nemoc II.–III. stupně se středně těžkou až těžkou obstrukcí s emfyzemem, který omezuje fyzické schopnosti a má vliv na pokles pracovní schopnosti.
Procentní míra poklesu pracovní schopnosti byla stanovena podle rozhodujícího zdravotního postižení a byla hodnocena podle kapitoly X, odd. B, pol.1, písm. c) přílohy k vyhlášce č. 359/2009 Sb. a činila 40 %, hodnoceno na dolní hranici rozpětí pro hraniční hodnoty obstrukce i s přihlédnutím k dalším postižením a profesi. Nebylo hodnoceno podle písm. d) a výše, neboť pro takovéto hodnocení nebylo medicínské opodstatnění, nesvědčily pro to lékařské nálezy.
K uplatnění § 3 a 4 téže vyhlášky nebyl nalezen posudkový důvod.
Provedeným přezkumem lze konstatovat, že k datu vydání napadeného rozhodnutí ČSSZ se jednalo o dlouhodobě nepříznivý zdravotní stav, kdy vzhledem k míře poklesu pracovní schopnosti se jednalo o invaliditu I. stupně. Nejednalo se o invaliditu II. nebo III. stupně.
Celý komplex obtíží byl náležitě zohledněn.
Datum vzniku invalidity je stanoven dnem vyšetření pneumologa 8. 2. 2023, kdy došlo ke zhoršení ventilačních funkcí.
Vzhledem k charakteru onemocnění se nepředpokládá další významné zlepšení zdravotního stavu, je další kontrola invalidity neúčelná.
Zdravotní stav a jeho funkční důsledky byly pro účely posudkového závěru zjištěny v rozsahu, který je dostatečný pro použití posudkových kritérií stanovených v právních předpisech, protože byly objektivizovány všechny skutečnosti, týkající se zdravotního stavu nebo funkčních důsledků, významných pro posudkový závěr.
Kazuistika 2
Je posuzován 51letý muž vyučený obráběč, který pracoval v oboru, naposledy jako řidič. Nyní v evidenci úřadu práce. Žádá o posouzení invalidity.
Posuzovaný je kuřák od 20let, kouřil cca 20 cigaret denně. Asi 3 roky udává zhoršování kašle, námahou dušnost. Před 2 lety vyšetřen na TRN ambulanci s diagnózou chronická kuřácká bronchitida, trvající podle anamnézy již asi 5 let. Při infektu dýchacích cest zhoršen vždy v podzimní sezoně. Nyní kouří cca 4–5 cigaret denně.
Nyní vyšetřen na TRN ambulanci se závěrem chronická obstrukční plicní nemoc, exacerbace 2krát ročně, zaléčen ATB + expektorancia.
FVC/FEV1 69 %, FEV1 62 %, MEF75 56 %, MEF 50 54 %, MEF 25 42 %. Bodypletyzmografie: lehká obstrukční porucha s hyperinflací. Bronchodilatační test po aplikaci Ventolinu negativní.
Závěr: CHOPN II. a–b, s lehkou obstrukcí a s hyperinflací u kuřáka.
Dále dokládá vyšetření kardiologa, kde sledován pro intermitentní bolesti na hrudi s dušností. Na EKG normální nález. Provedeno ECHO kardio vyšetření se závěrem normální velikost srdečních oddílů, EF LK 60 %, normální funkce levé komory. Před 2 roky provedena SKG s normálním nálezem v koronárním řečišti.
Podle PL léčen pro hypertenzi, stav je kompenzovaný. Lékař LPS po prostudování podkladové dokumentace dospěl k názoru, že u posuzovaného jde o dlouhodobě nepříznivý zdravotní stav, jehož rozhodující příčinou s nejvýznamnějším dopadem na pokles pracovní schopnosti je chronická obstrukční plicní nemoc II. stadia, s lehkou smíšenou poruchou ventilační při negativním bronchodilatačním testu, který omezuje fyzické schopnosti a má vliv na pokles pracovní schopnosti.
Procentní míra poklesu pracovní schopnosti byla stanovena podle rozhodujícího zdravotního postižení a byla hodnocena podle kapitoly X, odd. B, pol.1, písm. b) přílohy k vyhlášce č. 359/2009 Sb. a činila 15 % hodnoceno na dolní hranici rozpětí pro hraniční hodnoty obstrukce i s přihlédnutím k dalším postižením a profesi.
Nejedná se o invaliditu podle platné legislativy.
Kazuistika 3
Je posuzován dlouhodobě nepříznivý zdravotní stav u 52leté ženy, která je invalidní pro chronickou obstrukční plicní nemoc od 28. 6. 2021 v I. stupni. Nyní žádá o zvýšení stupně invalidity. Subjektivně: těžká dušnost i klidová. Podle profesního dotazníku vyučená, pracuje v dělnických profesích. Opakované PN v posledním roce pro zhoršení stavu dlouhodobá pracovní neschopnost.
Podle doloženého vyšetření ambulance TRN z 25.10. 2022: subjektivně dušná při mírné námaze, objektivně dýchání oslabené tiché při forsírovaném výdechu kolaps dýchacích cest Spirometrie VC 33 %, FVCEx 33 %, FEV1 21 % FEV1/ FVC 67 %. Bodypletyzmografie: ventilace s těžkou redukcí IVC a těžkou obstrukcí, která má maximum limitace air flow na periferii, zvýšené odpory v dýchacích cestách, těžká hyperinflace plic, smyčka FV má obstrukční tvar.
Závěr: chronická obstrukční plicní nemoc IV. klinického stupně ve fenotypu ACOS, dlouhodobě s hodnotami v pásmu těžké obstrukce, na tripletu částečně stabilní.
U nemocné jsou dlouhodobě hodnoty v pásmu těžké obstrukce, dušnost i klidová, CAT28 (velmi těžké omezení běžné denní činnosti), doložena hyposaturace při námaze, klidová saturace 93 % četné exacerbace minimálně 3krát ročně.
Míra poklesu pracovní schopnosti odpovídá dolní hranici rozpětí pro zvlášť těžké postižení a činí tak 70 %. Jedná se o invaliditu III. stupně [10]. Datum změny je stanoveno vyšetřením TRN z 25. 10. 2022.
S ohledem na charakter postižení je další KLP neúčelná.
ZÁVĚR
Při posuzování invalidity se stále ještě spoléháme na spirometrické vyšetření s bronchodilatačním testem. V současné době je však již dobře dostupné vyšetření bodypletyzmopgrafem, kde závěry vyšetření jsou podstatně validnější a plicní funkce lze komplexně hodnotit jak prostou spirometrií s bronchodiltačním testem, která je součástí vyšetření, tak měřením objemů včetně celkové kapacity plic, tak difuzí, která je signifikantní při intersticiálním onemocnění, také je součástí vyšetření měření odporu v dýchacích cestách. Je dobře, že u většiny nálezů pneumologů je uváděna saturace O2. Proti minulosti vzhledem ke zlepšení péče při používání inhalačních anticholinergik LABA nebo U-LABA v kombinacích s bronchodilatancii dlouhodobě působícími je nižší výskyt polyglobulie a dalších komplikací.
Adresa pro korespondenci:
MUDr. Bohuslav Luňák
Oddělení lékařské posudkové služby, ČSSZ Praha
Křížová 1292/25 225 08 Praha 5-Smíchov
e-mail: lunak@cssz.cz
Zdroje
- Susa, Z. Chronická bronchitida a její komplikace. 2001.
- Votava, V. Pneumologie v praxi. 1996.
- Kandus, J., Satinská, J. Stručný průvodce lékaře po plicních funkcích. IDVPZ, 2001.
- Koblížek, V., Zatloukal, J., Konštanský, S. Chronická obstrukční plicní nemoc. CHOPN DP ČPFS ČLS JEP, 2018.
- Homolka, J. Pneumologie. 2001.
- Musil, J. Léčba chronické obstrukční plicní nemoci. Grada, 1999.
- Koblížek, V., Svoboda, M. Nová fixní kombinace tiotropium a olodaterol v léčbě chronické obstrukční plicní nemoci. Vnitřní lékařství, 2016.
- Kociánová, J. Spirometrie – základní vyšetření funkce plic. Vnitřní lékařství – Pneumologie, 2017.
- Koblížek, V. Cílené vyhledávání nemocných s chronickou obstrukční plicní nemocí.
- Sociální pojištění příloha k vyhlášce č 359/2009 Sb – Procentní míry poklesu pracovní schopnosti, UZ úplné znění. Sagit, 2023.
- Sociální zabezpečení zákon č. 329/2011 Sb. a zákon č. 108/2006 Sb. a Vyhláška č. 388/2011 Sb. – UZ úplné znění. Sagit, 2023.
Štítky
Posudkové lekárstvo Pracovné lekárstvo
Článok vyšiel v časopiseRevizní a posudkové lékařství
Najčítanejšie tento týždeň
2023 Číslo 1-2
Najčítanejšie v tomto čísle- Vertebrogenní algický syndrom z pohledu posudkového lékařství
- Migrény a bolesti hlavy z posudkového hlediska
- Chronická obstrukční plicní nemoc
- Zobrazovací metody v posudkovém lékařství
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



